The procedure used to evaluate salivary flow rate is called sialometry. It can be performed through several techniques, but none appears to be really efficient for post‐radiotherapy patients.
ObjectiveTo adequate sialometry tests for head and neck cancer patients submitted to radiotherapy.
Methods22 xerostomic patients post‐radiotherapy (total radiation dose ranging from 60 to 70Gy) were included in this study. Ten patients were evaluated using sialometries originally proposed by the Radiation Therapy Oncology Group and twelve were assessed by our modified methods. Unstimulated and stimulated sialometries were performed and the results were classified according a grading scale and compared between both groups.
ResultsThere was no statistically significant difference between the salivary evaluations of both groups (p=0.4487 and p=0.5615). Also, most of these rates were classified as very low and low.
ConclusionThis novel method seems to be suitable for patients submitted to radiotherapy.
O procedimento utilizado para avaliar a taxa de fluxo salivar é denominado sialometria. Pode ser realizado por meio de várias técnicas, mas nenhuma parece ser realmente eficiente para pacientes pós‐radioterapia.
ObjetivoAdaptar sialometrias para pacientes com câncer de cabeça e pescoço submetidos à radioterapia.
Método22 pacientes xerostômicos pós-radioterapia (dose de radiação total variando de 60-70 Gy) foram incluídos neste estudo. Dez pacientes foram avaliados utilizando sialometrias originalmente propostas pelo Radiation Therapy Oncology Group e doze foram avaliados por nossos métodos modificados. Sialometrias não estimuladas e estimuladas foram conduzidas e os resultados foram classificados de acordo com uma escala de graduação e comparados entre os dois grupos.
ResultadosNão houve diferença estatisticamente significante entre as avaliações salivares de ambos os grupos (p=0,4487 e p=0,5615). Além disso, a maioria dessas taxas foi classificada como muito baixa e baixa.
ConclusãoEsse novo método parece ser adequado para pacientes submetidos à radioterapia.
O tratamento para câncer de cabeça e pescoço (CCP) é baseado em três modalidades terapêuticas: radioterapia (RT), quimioterapia e cirurgia.1 O objetivo da RT é controlar os tumores com o menor dano possível aos tecidos normais adjacentes.2 Para a maioria dos casos iniciais, a RT como uma única modalidade é considerada o tratamento padrão; entretanto, os casos avançados devem receber RT em associação com quimioterapia e/ou cirurgia.3
Apesar dos esforços empreendidos no planejamento radioterápico para preservar os tecidos não neoplásicos na região tumoral, esses são inevitavelmente incluídos nos campos de irradiação e também sofrem consequências.4,5 A intensidade e a extensão dos efeitos induzidos pela radiação dependem principalmente de fatores relacionados com o tratamento, tais como a dose total de radiação, a dose de radiação por fração, o volume irradiado, a distribuição da dose no volume dos tecidos, a associação com a quimioterapia2,6 e sua duração.7
Em relação ao tratamento do CCP, as glândulas salivares frequentemente recebem doses significativas de radiação.8 Embora os mecanismos citotóxicos da radiação no tecido salivar ainda não tenham sido totalmente elucidados,7,9 atrofia e degeneração acinar são achados histológicos frequentes.10,11 Como consequências, são comuns a percepção subjetiva de boca seca (ou xerostomia) e a redução objetiva do fluxo salivar (FS) (ou hipossalivação),7,12 complicações dose‐dependentes e irreversíveis.9,13 Além disso, são quase sempre acompanhadas por alterações nas características salivares, tais como valores de pH, níveis de imunoglobulina, equilíbrio eletrolítico, concentrações de proteínas, viscosidade e cor.8,10,12
Sabe‐se que não há relação direta entre xerostomia e baixo FS, portanto são necessários esforços para medir cada um independentemente.14 Algumas escalas específicas foram desenvolvidas para avaliar a xerostomia em pacientes irradiados.9,13 Da mesma forma, os questionários de qualidade de vida têm o objetivo de avaliar a xerostomia em conjunto com outros efeitos colaterais bem descritos do tratamento para o CCP.13,15 Assim, mesmo subjetivamente, é obtida uma visão geral do estado do paciente.
O procedimento utilizado para avaliar objetivamente o FS (sialometria) pode ser realizado por meio de várias técnicas, cada uma com vantagens, desvantagens e desafios próprios.16,17 Uma reprodutibilidade ruim16 e uma série de métodos presentes na literatura,4,6,10,11,13 entretanto, podem levar a resultados inconsistentes e comparações diretas inadequadas. Além disso, não há um método confiável e validado para avaliar o FS de pacientes com CCP submetidos à RT.
Com base no bem difundido protocolo 97‐09 do Radiation Therapy Oncology Group (RTOG),18 sialometrias foram desenvolvidas e aplicadas com o intuito de realizar avaliações fáceis, rápidas e precisas em pacientes com CCP pós‐RT.
MétodoPacientes e considerações éticasFoi conduzido um estudo prospectivo com 22 pacientes na Divisão de Radioterapia da Universidade Federal de São Paulo (Unifesp).
Todos os pacientes relataram xerostomia persistente após RT de megavoltagem (planejamento em 3D) para CCP, com campos de irradiação que abrangeram as principais glândulas salivares (regiões cervicofaciais e fossas supraclaviculares) e doses de radiação total entre 50 a 70Gy. Além disso, tinham ≥ 18 anos e haviam recebido a última sessão de RT em períodos que variavam de três a 36 meses antes do início deste estudo.
O presente estudo foi aprovado pelo Comitê de Ética em Pesquisa da Unifesp (protocolos 0844/10‐32449414.4.0000.5505) e todos os sujeitos da pesquisa leram e assinaram o termo de consentimento livre e esclarecido.
Grupos e instruções geraisOs pacientes foram divididos em dois grupos. O Grupo Controle consistiu em 10 pacientes e o Grupo Experimental em 12. O Grupo Controle foi avaliado com o protocolo 97–09da RTOG18 e o Grupo Experimental por um método adaptado desenvolvido pelos autores.
Todos os pacientes foram avaliados no mesmo período da manhã por um mesmo dentista e foram aconselhados a permanecer pelo menos duas horas sem comer, beber, fumar e escovar os dentes. Além disso, durante a coleta de saliva permaneceram sentados, com os olhos abertos e as cabeças ligeiramente inclinadas para frente.
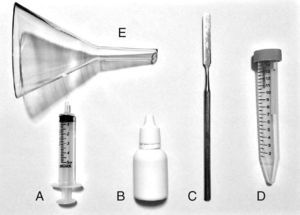
Testes modificados de sialometria (coleta de saliva)Sialometria não estimulada: logo antes da coleta de saliva, os pacientes esvaziaram a boca de qualquer saliva ou muco. Depois disso, acumularam saliva no assoalho da boca, sem engolir, por 60 segundos. Em seguida, expectoraram a saliva acumulada em um tubo graduado em mililitros (mL) com a ajuda de um funil de vidro de laboratório. Isso foi repetido mais quatro vezes, totalizando cinco minutos. Em seguida, usou‐se uma espátula metálica e 2,0mL de água destilada para remover a saliva aderida à superfície do funil. Adicionou‐se também 0,33mL de simeticona (75mg/mL) à solução para eliminar bolhas de gás e saliva espumosa. Por fim, o tubo foi bem agitado, o volume de saliva foi medido e o FS por minuto foi calculado. Alguns materiais são mostrados na figura 1.
Sialometria estimulada: em primeiro lugar, os pacientes esvaziaram a boca de qualquer saliva ou muco. Em seguida, aplicou‐se solução de citrato a 2% nas bordas dorsolaterais da língua, com um aplicador com ponta de algodão, cinco vezes ao longo de dois minutos (0, 30, 60, 90 e 120 segundos). Em seguida, eliminou‐se toda a solução de citrato retida na boca. As etapas de coleta de saliva e avaliação de FS foram as mesmas da sialometria não estimulada.
Análise de dadosA análise descritiva foi usada para sumarizar dados sobre os pacientes, tumores, tratamentos e sialometrias. Além disso, os FS não estimulados e estimulados, respectivamente, foram classificados como: muito baixos (< 0,1 e<0,7mL/min), baixos (0,1‐0,25 e 0,7‐1,0mL/min) e normais (> 0,25 e>1,0mL/min). 17.
Os valores médios de sialometria também foram submetidos ao teste t de Student para comparações entre os dois grupos. O valor de p foi estabelecido em ≤ 0,05 para atingir significância estatística.
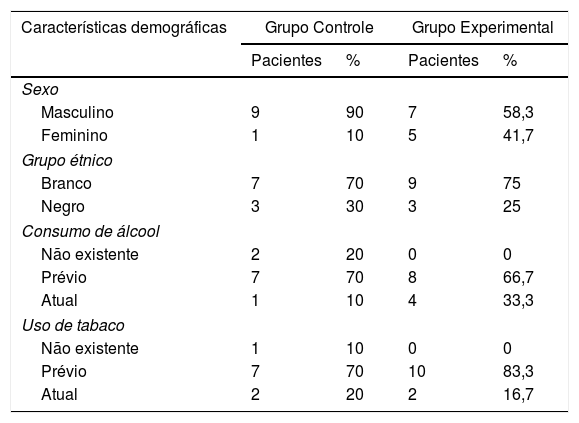
ResultadosGeralA idade dos pacientes do Grupo Controle variou de 37 a 68 anos (média de 56,3) e a idade dos pacientes do Grupo Experimental variou de 48 a 73 anos (média de 61,75). As características demográficas adicionais da amostra estão resumidas na tabela 1.
Características demográficas dos pacientes
| Características demográficas | Grupo Controle | Grupo Experimental | ||
|---|---|---|---|---|
| Pacientes | % | Pacientes | % | |
| Sexo | ||||
| Masculino | 9 | 90 | 7 | 58,3 |
| Feminino | 1 | 10 | 5 | 41,7 |
| Grupo étnico | ||||
| Branco | 7 | 70 | 9 | 75 |
| Negro | 3 | 30 | 3 | 25 |
| Consumo de álcool | ||||
| Não existente | 2 | 20 | 0 | 0 |
| Prévio | 7 | 70 | 8 | 66,7 |
| Atual | 1 | 10 | 4 | 33,3 |
| Uso de tabaco | ||||
| Não existente | 1 | 10 | 0 | 0 |
| Prévio | 7 | 70 | 10 | 83,3 |
| Atual | 2 | 20 | 2 | 16,7 |
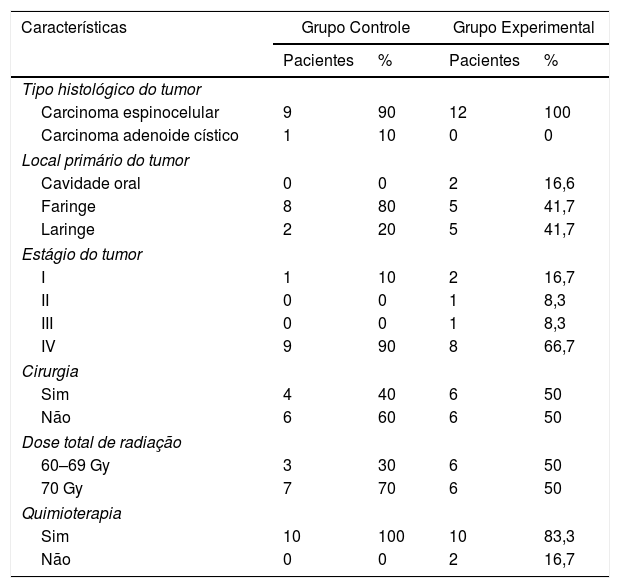
As características dos tumores e tratamentos estão descritas na tabela 2.
Características dos tumores e tratamentos
| Características | Grupo Controle | Grupo Experimental | ||
|---|---|---|---|---|
| Pacientes | % | Pacientes | % | |
| Tipo histológico do tumor | ||||
| Carcinoma espinocelular | 9 | 90 | 12 | 100 |
| Carcinoma adenoide cístico | 1 | 10 | 0 | 0 |
| Local primário do tumor | ||||
| Cavidade oral | 0 | 0 | 2 | 16,6 |
| Faringe | 8 | 80 | 5 | 41,7 |
| Laringe | 2 | 20 | 5 | 41,7 |
| Estágio do tumor | ||||
| I | 1 | 10 | 2 | 16,7 |
| II | 0 | 0 | 1 | 8,3 |
| III | 0 | 0 | 1 | 8,3 |
| IV | 9 | 90 | 8 | 66,7 |
| Cirurgia | ||||
| Sim | 4 | 40 | 6 | 50 |
| Não | 6 | 60 | 6 | 50 |
| Dose total de radiação | ||||
| 60–69 Gy | 3 | 30 | 6 | 50 |
| 70 Gy | 7 | 70 | 6 | 50 |
| Quimioterapia | ||||
| Sim | 10 | 100 | 10 | 83,3 |
| Não | 0 | 0 | 2 | 16,7 |
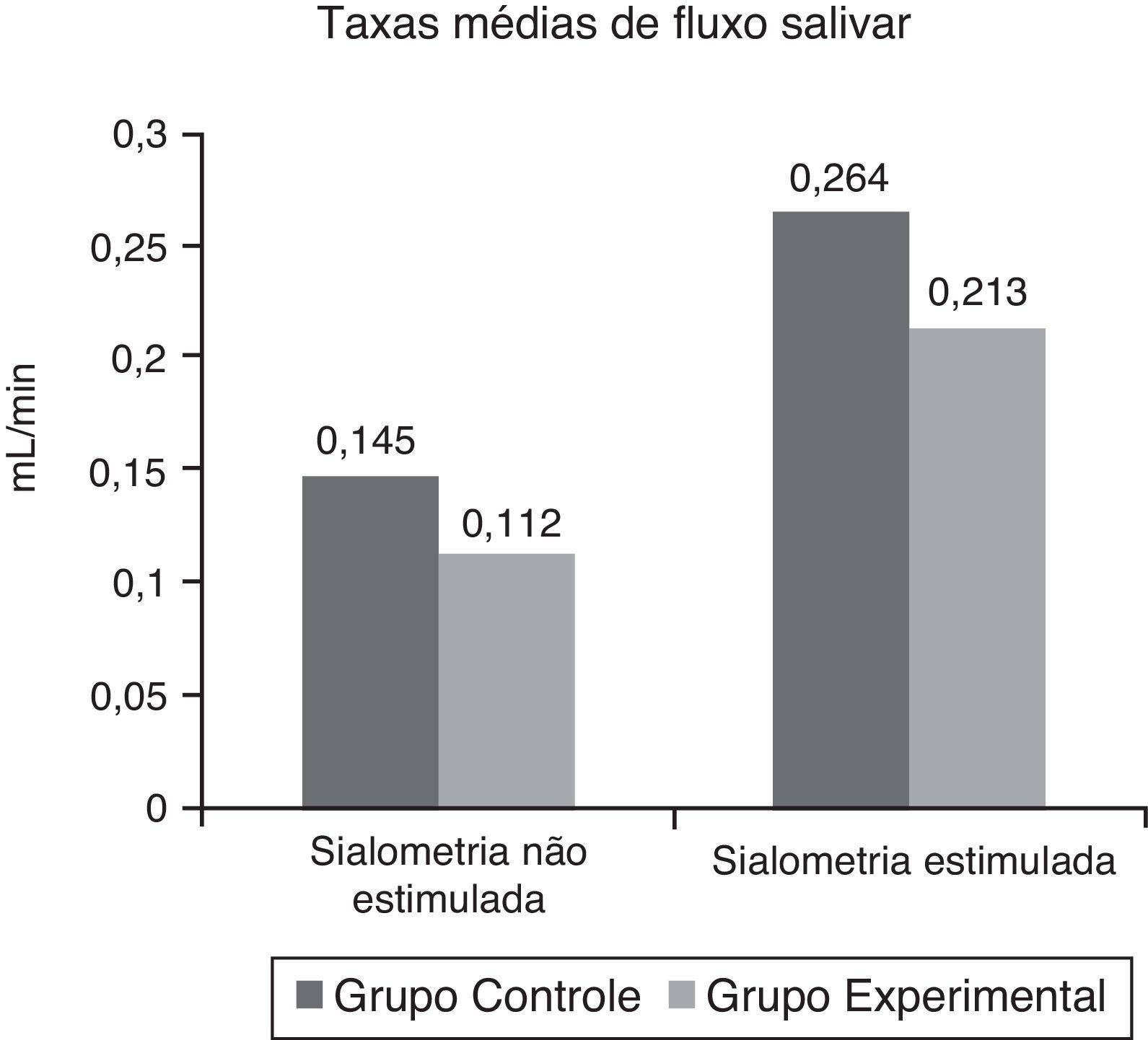
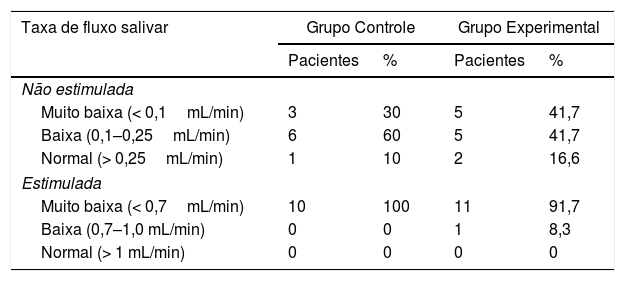
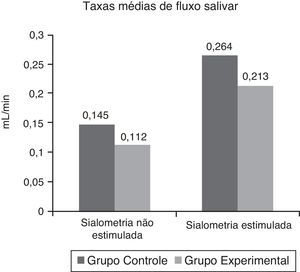
As médias de FS não estimulados e estimulados estão resumidas na figura 2 e suas classificações são mostradas na tabela 3. Além disso, não houve diferenças estatisticamente significativas entre os dois grupos (p=0,4487 e p=0,5615).
Sistema de classificação das taxas de fluxo salivar
| Taxa de fluxo salivar | Grupo Controle | Grupo Experimental | ||
|---|---|---|---|---|
| Pacientes | % | Pacientes | % | |
| Não estimulada | ||||
| Muito baixa (< 0,1mL/min) | 3 | 30 | 5 | 41,7 |
| Baixa (0,1–0,25mL/min) | 6 | 60 | 5 | 41,7 |
| Normal (> 0,25mL/min) | 1 | 10 | 2 | 16,6 |
| Estimulada | ||||
| Muito baixa (< 0,7mL/min) | 10 | 100 | 11 | 91,7 |
| Baixa (0,7–1,0 mL/min) | 0 | 0 | 1 | 8,3 |
| Normal (> 1 mL/min) | 0 | 0 | 0 | 0 |
Em relação às sialometrias não estimuladas, as taxas de fluxo salivar de ambos os grupos variaram de 0 a 0,3mL/min. A mediana do Grupo Controle foi de 0,16mL/min e o erro padrão foi de 0,0296mL/min. A mediana do Grupo Experimental foi de 0,1mL/min e o erro padrão foi de 0,0307mL/min.
Em relação às sialometrias estimuladas, o FS do Grupo Controle variou de 0,04 a 0,5mL/min, com mediana de 0,2750mL/min e erro padrão de 0,0494mL/min. O FS do Grupo Experimental variou de 0 a 0,8mL/min, com mediana de 0,1650mL/min e erro padrão de 0,0665mL/min.
DiscussãoAs sialometrias podem ser realizadas por drenagem, expectoração ou pesagem de bolas de algodão embebidas em saliva. Algumas dessas técnicas visam a recolher seletivamente a secreção de cada glândula salivar, mas com pouca aplicabilidade clínica (por exemplo, cateterização de ductos salivares). Por outro lado, as técnicas que levam em conta todo o volume de saliva coletado durante um período de tempo são as mais usadas, pois são mais rápidas, mais fáceis e mais baratas.16
O bem difundido protocolo da RTOG foi desenvolvido para avaliar o efeito atenuante da pilocarpina na hipossalivação e mucosite em pacientes submetidos à RT.18 Assim, com base em nossa experiência no uso desse protocolo em pacientes irradiados sem método de prevenção ou tratamento para hipossalivação,19,20 consideramos necessário adaptá‐lo aos pacientes pós‐RT. A sialometria não estimulada, em particular, foi substancialmente melhorada pelo nosso método, uma vez que se baseia na coleta de uma quantidade extremamente pequena de saliva.
Durante os procedimentos, o funil de vidro facilitou a coleta e também evitou uma possível perda de volume devido à maior área para eliminação da saliva. A saliva altamente viscosa que aderiu à superfície do funil foi facilmente removida com a ajuda da espátula metálica e da água destilada. Outro ponto importante foi a adição de simeticona à solução para diminuir a tensão superficial das bolhas de gás e dispersar a espuma. Assim, foi possível medir imediatamente o volume total da saliva, evitando perdas relacionadas à necessidade de deixar as amostras em repouso.
Em relação à sialometria estimulada, são utilizados agentes gustativos (ácido cítrico) e mecânicos (parafina, silicone, goma de mascar não aromatizada) para simular as condições dos pacientes ao longo do dia (por exemplo, comer e mastigar). Acredita‐se que a ausência de estimulação reflete o estado fisiológico das glândulas sublingual e submandibular, pois essas são responsáveis pela secreção salival basal. Por outro lado, os estímulos mecânicos promovem uma resposta acentuada das glândulas parótidas e os estimulantes gustativos ativam os três pares de glândulas salivares principais simultaneamente.17
Do nosso ponto de vista, os profissionais devem conduzir ambas as sialometrias para uma avaliação completa dos pacientes irradiados. Para a sialometria estimulada, o uso de solução de citrato a 2% parece ser mais vantajoso, pois os três pares de glândulas salivares maiores (responsáveis por 90% da produção de saliva) são avaliados ao mesmo tempo.7,12 Além disso, pacientes edêntulos não podem ser avaliados com estimulações mecânicas.
Nossos dados demonstraram a redução evidente, persistente e bem reconhecida induzida pela radiação no FS.7,9,12,13,19,20 A ausência de diferença estatisticamente significante entre os dois grupos e os resultados bastante semelhantes sugerem que nossas modificações no protocolo do RTOG foram satisfatórias e aplicáveis. Em geral, os resultados das novas sialometrias puderam ser obtidos mais rapidamente do que os do RTOG. Além disso, nosso método foi mais fácil do que os outros e não exigiu materiais caros, fatores realmente importantes para o uso clínico de rotina.
ConclusãoO presente artigo encoraja novas pesquisas com amostras maiores a aplicarem essas novas sialometrias em pacientes pós‐irradiados. Do mesmo modo, seria interessante investigar se esse método é adequado para outras doenças e condições patológicas que também resultam em baixo FS (p. ex., na síndrome de Sjögren).
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Palma LF, Gonnelli FA, Marcucci M, Giordani AJ, Dias RS, Segreto RA, et al. A novel method to evaluate salivary flow rates of head and neck cancer patients after radiotherapy: a pilot study. Braz J Otorhinolaryngol. 2018;84:227–31.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.