Malformações arteriovenosas são uma anormalidade vascular estrutural causada pela ausência de leitos capilares normais, as quais levam ao desenvolvimento de canais sanguíneos anormais que ligam a circulação arterial à circulação venosa.1 Embora os tumores vasculares na cabeça e no pescoço sejam relativamente comuns, particularmente na mandíbula, as malformações arteriovenosas da cavidade nasal e dos seios paranasais são extremamente raras.2 Essas lesões geralmente são benignas, mas em alguns casos podem ser fatais devido ao seu potencial hemorrágico intratável.1 Além disso, não há consenso sobre a técnica cirúrgica mais eficaz. Descrevemos um caso raro de malformação arteriovenosa do seio maxilar, que se apresentou como epistaxe recorrente após polipectomia nasal, a qual foi completamente removida pela técnica de Caldwell‐Luc sem embolização endovascular. O estudo foi aprovado pelo Comitê de Ética Institucional do Pusan National University Hospital (Hospitalda Universidade Nacional de Pusan).
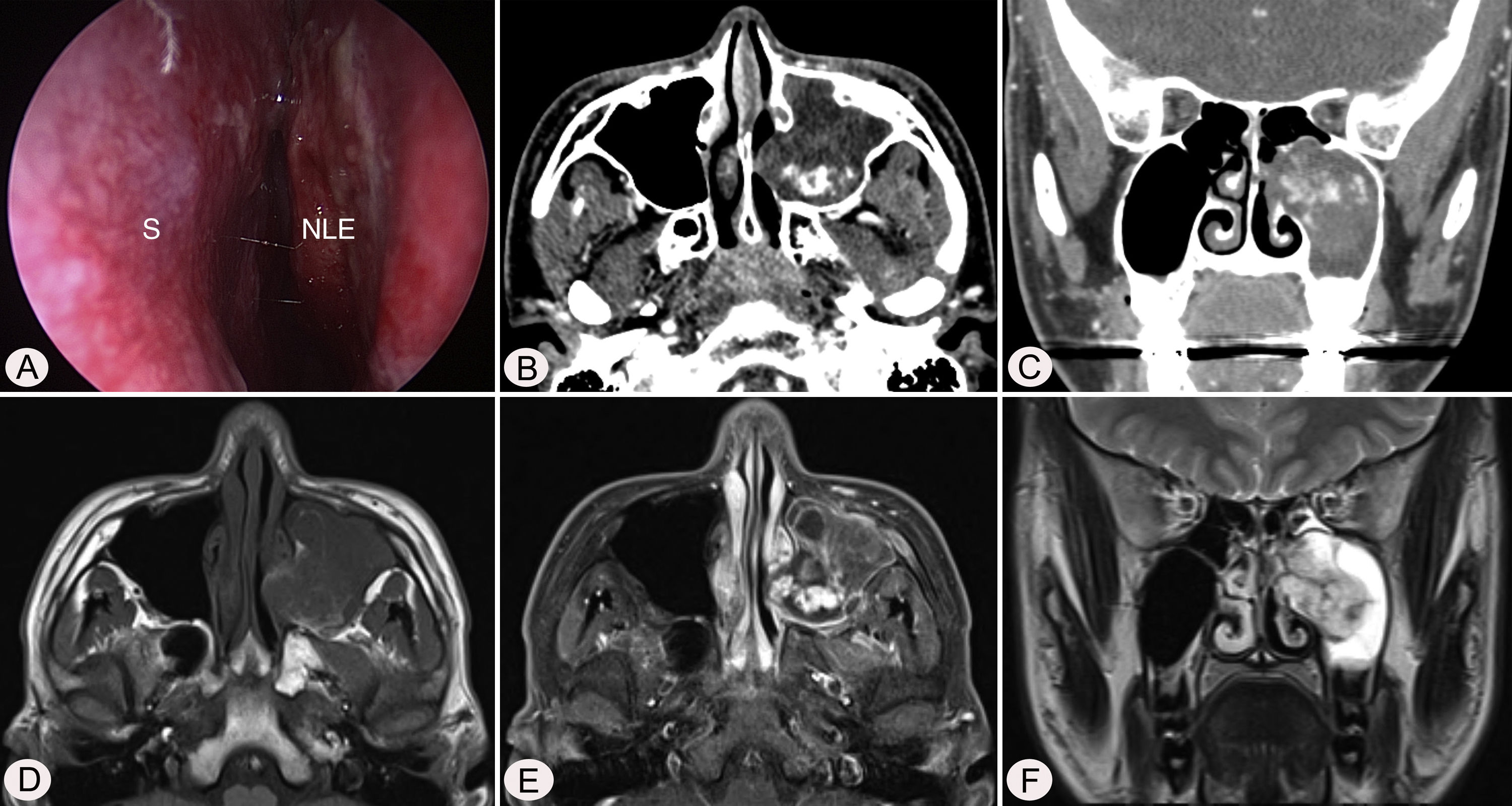
Relato de casoJovem de 17 anos foi encaminhado ao ambulatório devido à epistaxe recorrente após polipectomia nasal esquerda. Ele havia sido submetido a polipectomia nasal em uma clínica local havia dez dias, devido à congestão nasal. Não apresentava outros sintomas ou qualquer histórico médico. Não havia histórico de trauma e qualquer sinal de alergia. O exame endoscópico revelou abaulamento da parede lateral do nariz e sangramento devido à presença de uma lesão no seio maxilar esquerdo (fig. 1 A). A tomografia computadorizada (TC) dos seios paranasais mostrou uma lesão tumoral com realce heterogêneo no seio maxilar esquerdo, sem envolvimento ósseo adjacente (fig. 1 B e C). Na ressonância magnética (RM), a lesão se expandia até o seio maxilar esquerdo, com alta intensidade de sinal nas imagens ponderadas em T1 (T1WIs) e sinal heterogêneo de alta intensidade nas imagens ponderadas em T2 (T2WIs), com grande realce (fig. 1 D–F).
Achados endoscópicos e radiológicos pré‐operatórios. A endoscopia nasal (A) mostra abaulamento da parede nasal lateral esquerda (NLE). Imagens de tomografia computadorizada axial (B) e coronal (B) mostram massa com realce heterogêneo no seio maxilar esquerdo, sem envolvimento ósseo adjacente. A massa mostra elevada intensidade de sinal misto em T1 axial (D), grande realce em pós‐contraste T1 axial (E) e sinal de alta intensidade heterogêneo em T2 coronal (F) nas imagens de ressonância magnética. S, septo nasal.
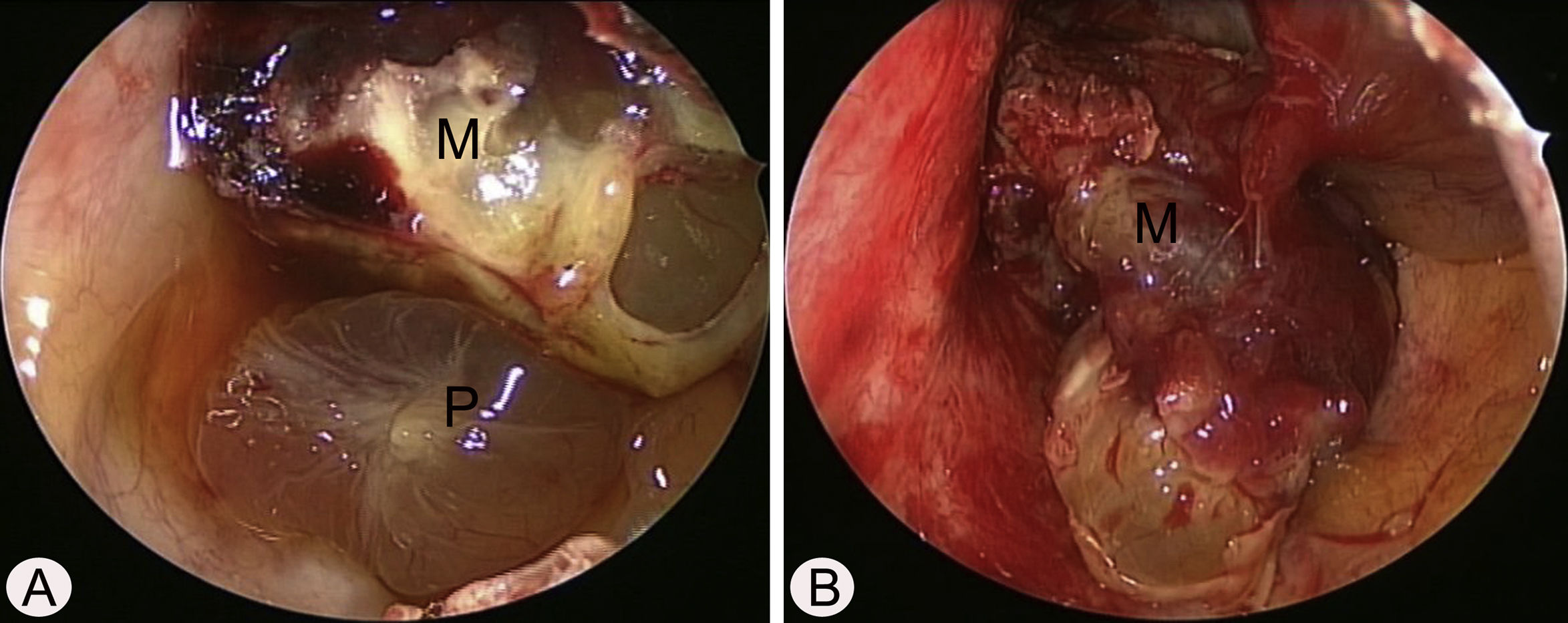
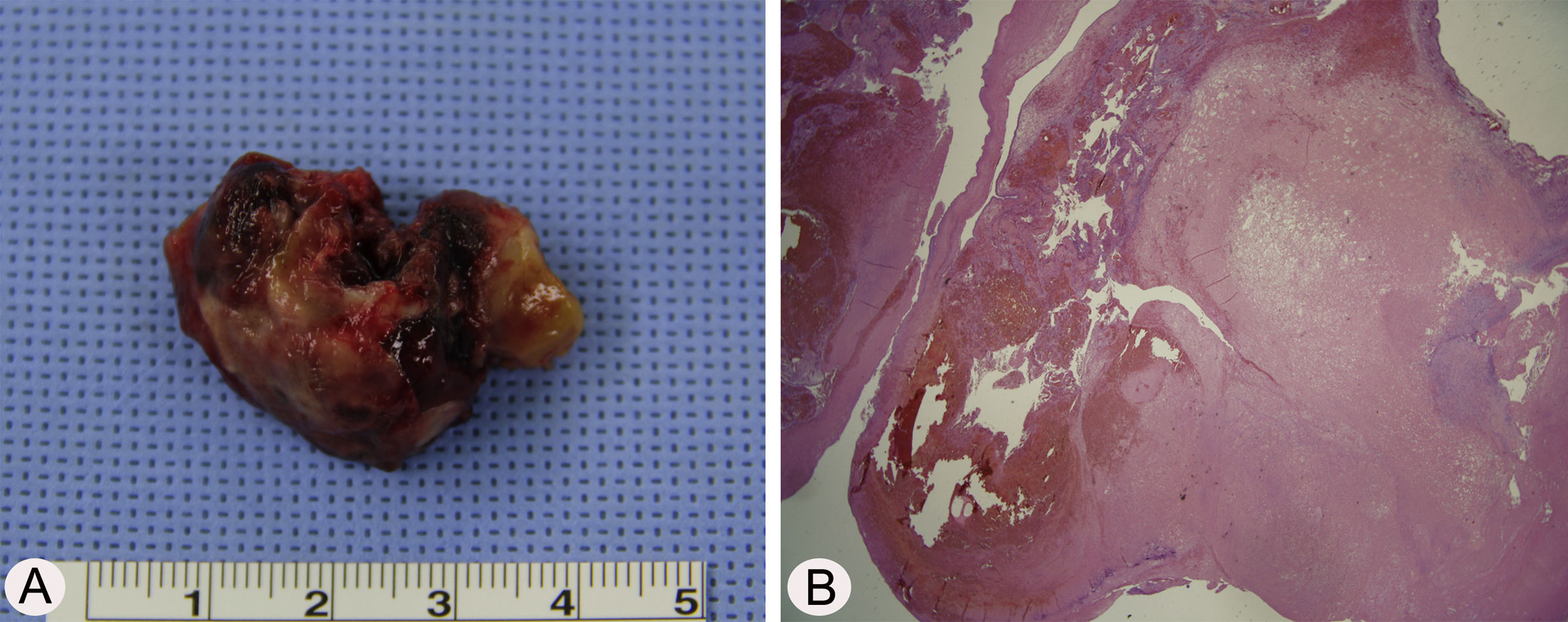
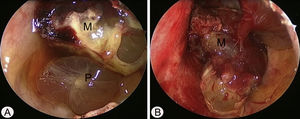
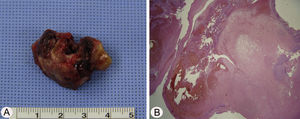
Considerando a localização do tumor, o acesso cirúrgico foi obtido pelo método de Caldwell‐Luc, sob anestesia geral, porque a cirurgia endoscópica sinusal apresentava alto risco de sangramento. A lesão se originava da parede medial e parcialmente da parede superior do seio maxilar esquerdo (fig. 2 A e B). A base da lesão, inclusive a mucosa saudável em torno dela, foi removida com sucesso com bisturi harmônico e microdebridador, sob visualização direta por meio de um endoscópio nasal, e cauterizada com bisturi elétrico para prevenção de recorrência (fig. 3 A). O exame histopatológico mostrou espaços vasculares irregulares de tamanho variável e com trombo, consistente com malformação arteriovenosa (fig. 3 B). O curso pós‐operatório transcorreu sem intercorrências e o paciente recebeu alta cinco dias após a cirurgia. Exames endoscópicos e TC feitos três meses após a cirurgia não mostraram evidência de recorrência.
Achados endoscópicos intraoperatórios pela abordagem de Caldwell‐Luc. (A) A mucosa polipoide (P) foi detectada na porção inferior do seio maxilar esquerdo. (B) Após a remoção da mucosa polipoide, a massa altamente vascular (M) se originava a partir da parede superior medial e parcial do seio maxilar esquerdo.
As malformações vasculares ocorrem como resultado da angiogênese anormal do vaso durante a embriogênese.3 A maioria das malformações vasculares da cabeça e pescoço ocorre no couro cabeludo e na pele.4 Já as arteriovenosas são as menos comuns entre as malformações vasculares e pertencem a uma categoria de lesões de alto fluxo.5 Embora sejam de natureza congênita, elas podem não ser identificadas ao nascimento e podem não se tornar evidentes até que o crescimento adicional ou ingurgitamento vascular seja visto como uma resposta a trombose, trauma, infecção ou flutuações endócrinas.3 Diferentemente dos hemangiomas, que sofrem regressão espontânea, as malformações arteriovenosas geralmente aumentam proporcionalmente ao crescimento da criança. A idade média de seu surgimento é 19 anos e ambos os sexos são igualmente afetados.6
A queixa mais comum à apresentação de malformações arteriovenosas da região maxilofacial é o sangramento crônico intermitente, embora alguns desses tumores não apresentem sinais ou sintomas.1 Os pacientes podem apresentar dores de cabeça, dente e/ou ouvido, zumbido, pulsação, epistaxe, edema, assimetria facial, dor ocular, mobilidade e compressibilidade dos dentes em suas bases.1,3 O sintoma primário do nosso paciente era sangramento nasal recorrente após polipectomia nasal, sem apresentação de outros sintomas. Já que ele não tinha histórico de cirurgia ou trauma contuso, concluiu‐se que a sua malformação arteriovenosa era congênita. É importante diferenciar a malformação arteriovenosa de hemangiomas. Histologicamente, a malformação arteriovenosa é composta por canais arteriovenosos anormais em comunicação uns com os outros. A abundância de componentes arteriais (de paredes espessas) com formas e tamanhos diferentes e canal venoso adjacente de parede fina pode nos ajudar no diagnóstico de malformação arteriovenosa.4
Embora muitas malformações arteriovenosas possam ser suspeitadas clinicamente, o diagnóstico por imagem é necessário para confirmação e planejamento do tratamento, especialmente porque o diagnóstico incorreto pode levar a um tratamento inadequado ou impróprio e resultar em hemorragia com risco à vida, bem como reincidência.7 A RM é a investigação de escolha, pois fornece informações precisas sobre a extensão da lesão, melhor contraste entre a lesão e os tecidos circundantes e tem capacidade de análise multiplanar. Ela também pode ajudar a distinguir entre os diferentes tipos de anomalias vasculares.2,8 A TC com contraste tem um papel na avaliação de lesões intraósseas e das margens ósseas das lesões extensas consideradas para ressecção.2 A angiografia, particularmente a angiografia por subtração digital, tem uma função específica, mas limitada, no diagnóstico de lesões vasculares, mas não deve ser usada como primeira linha de investigação. No entanto, é útil para mapear o suprimento de sangue da lesão e na avaliação das características de fluxo das malformações arteriovenosas.2 A angiografia é geralmente reservada para intervenções endovasculares terapêuticas.
A ressecção cirúrgica completa, com ou sem embolização intra‐arterial pré‐operatória, é necessária para evitar a recorrência. A embolização é indicada para oclusão de lesões irressecáveis, a oclusão é feita em estágios, como preparação para a ressecção, ou como um controle hemostático pré‐operatório emergente. A embolização pré‐operatória pode ajudar a delinear a extensão da lesão, reduzir o sangramento intraoperatório e diminuir o risco de recorrência. Devido ao fato de o suprimento de sangue colateral estabelecer‐se rapidamente, a operação deve acontecer de 24 a 48 horas após a embolização. Além disso, nenhum paciente com malformação arteriovenosa foi curado por uma simples embolização.5 O objetivo da cirurgia é a remoção completa do nicho, que é a anormalidade fundamental, pois até mesmo o menor dos nichos residuais poderá expandir‐se e causar a recorrência.2 A escolha da abordagem endoscópica ou externa depende do tipo de malformação (conteúdo vascular), idade do paciente no tratamento, localização, profundidade e extensão da lesão.2 Embora já tenha sido descrito tratamento cirúrgico eficaz de lesões de alto fluxo, sem embolização pré‐operatória,9 a ressecção após a embolização tornou‐se o tratamento mais aceito. O tratamento cirúrgico sem embolização prévia é mais eficaz em lesões focais bem localizadas e menores, porque são susceptíveis de apresentar vasos de alimentação menores e margens bem definidas.10 Elas também têm melhor chance de cura e há menor probabilidade de hemorragia intraoperatória.11 Os achados da TC e RM da lesão, nesse caso, sugeriram uma abordagem cirúrgica, escolhida com base na área envolvida. O tumor foi removido com êxito pela abordagem de Caldwell‐Luc, sem embolização pré‐operatória, porque as lesões não eram grandes e não havia comprometimento ósseo.
Malformações arteriovenosas difusas atravessam e destroem os limites teciduais e têm alta taxa de recorrência após terapia por cirurgia ou embolismo.12 A taxa de recorrência após a ressecção cirúrgica é de 81 e 98% após a embolização.13 Os mecanismos sugeridos para recorrência incluem um ambiente pró‐angiogênico que envolve hipóxia, trauma e inflamação e a recanalização da vasculatura do nicho. Se houver qualquer nicho remanescente, esses fatores levarão a uma recorrência, muitas vezes com arquitetura complexa e extenso envolvimento vascular.13 No presente caso, o nicho de malformação arteriovenosa no seio maxilar foi completamente removido por meio da abordagem de Caldwell‐Luc, sem sangramento significativo.
ConclusãoEmbora a malformação arteriovenosa no seio maxilar represente uma doença rara, é importante considerá‐la no diagnóstico diferencial de pacientes com epistaxe recorrente causada por lesão altamente vascularizada do seio maxilar. A remoção cirúrgica completa por meio da abordagem de Caldwell‐Luc pode ser considerada para esse tipo de lesão, se possível com preservação da cosmética e da função, quando a intervenção cirúrgica for indicada.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Kim D, Choi K‐U, Kim H‐J, Cho K‐S. Arteriovenous malformation of the maxillary sinus: a rare clinical entity. Braz J Otorhinolaryngol. 2020;820–3.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.