Otosclerosis is an idiopathic disease characterized by new bone formation in foci of the human otic capsule. It is more common in Caucasian populations; affecting females twice as often as males. Its etiopathogenesis has not yet been fully elucidated.
ObjectiveThe aim of this study was to investigate the relationship between otosclerosis and white blood cell and thrombocyte counts, mean platelet volume, neutrophil lymphocyte ratio, and the platelet lymphocyte ratio.
MethodsThis retrospective case‐control study was conducted in the outpatient clinic Mustafa Kemal University, in the department of otolaryngology, between 2015 and 2018. A total of 30 patients with an established diagnosis of otosclerosis were compared to a control group of 30 healthy subjects, matched for age, gender and body mass index. The white blood cell, thrombocyte, mean platelet volume, neutrophil lymphocyte ratio and platelet lymphocyte ratio values were calculated for all participants.
ResultsThere was no statistically significant difference between the groups with respect to age, gender, or body mass index, or for the mean neutrophil lymphocyte ratio, platelet lymphocyte ratio, white blood cell, or thrombocyte values (p> 0.05). A statistically significant difference was determined between the groups for the mean platelet volume values. The mean platelet volume values were lower in the otosclerotic patients (p=0.047).
ConclusionThese results show that neutrophil lymphocyte ratio, platelet lymphocyte ratio, white blood cell and thrombocytes should not be used to predict otosclerosis, but suggest that mean platelet volume may be a negative predictive marker.
A otosclerose é uma doença idiopática caracterizada por neoformação óssea em focos da cápsula ótica humana. É mais comum em populações caucasianas, afeta o sexo feminino numa taxa 2 vezes maior do que o masculino. A etiopatogenia ainda não foi totalmente elucidada.
ObjetivoInvestigar a relação entre otosclerose e taxa de glóbulos brancos, plaquetas, volume plaquetário médio, relação neutrófilos‐linfócitos e relação plaquetas‐linfócitos.
MétodoEstudo retrospectivo de caso‐controle feito no ambulatório da Mustafa Kemal University, Departamento de Otorrinolaringologia, entre 2015 e 2018. Foram comparados 30 pacientes com diagnóstico estabelecido de otosclerose com um grupo controle de 30 indivíduos saudáveis, pareados por idade, sexo e índice de massa corpórea. Os valores de glóbulos brancos, plaquetas, volume plaquetário médio, relação neutrófilos‐linfócitos e relação plaquetas/linfócitos foram calculados para todos os participantes.
ResultadosNão houve diferença estatisticamente significante entre os grupos em relação a idade, sexo ou índice de massa corpórea, ou em relação aos valores médios de relação neutrófilos‐linfócitos, relação plaquetas/linfócitos, valores de glóbulos brancos e plaquetas (p> 0,05). Uma diferença estatisticamente significante foi observada entre os grupos em termos de valores médios de volume plaquetário médio. Os valores de volume plaquetário médio foram menores nos pacientes com otosclerose (p=0,047).
ConclusãoA relação plaquetas/linfócitos, a relação plaquetas/linfócitos, os valores de glóbulos brancos e plaquetas não podem ser usados para predizer a otosclerose, mas sugerem que o volume plaquetário médio possa ser um marcador preditivo negativo.
A otosclerose é uma doença idiopática, caracterizada por neoformação óssea na cápsula ótica, e cuja etiologia é desconhecida.1 A característica histopatológica da doença é o remodelamento ósseo anormal, que inclui reabsorção óssea, nova deposição óssea e proliferação vascular no osso temporal.2 Vários fatores etiológicos foram relatados, inclusive predisposição genética, metabolismo ósseo deficiente, inflamação e razões hormonais, traumáticas e autoimunes.1,3 Evidentemente, há fatores genéticos que levam a essa doença, mas a infecção pelo vírus do sarampo e a autoimunidade também podem ter algum papel contributório.4 McKenna et al. descobriram que a semelhança entre a otosclerose e a doença de Paget possa ser uma possível etiologia viral. McKenna e Mills deram suporte à hipótese de uma etiologia viral para a otosclerose por meio de evidências ultraestruturais e imuno‐histoquímicas de estruturas semelhantes ao sarampo e antigenicidade em lesões otoscleróticas ativas.5 A prevalência na população em geral é de 0,3%±1% e é duas vezes mais frequente no sexo feminino. Em pacientes com perda auditiva, a otosclerose é observada em 5% a 9% e naqueles com perda auditiva do tipo condutiva, em 18% a 22%.1
Embora a perda auditiva do tipo condutiva esteja entre os achados clínicos, a otoesclerose também pode ser observada na presença de perdas auditivas neurossensorial e mista.2,3 Formação óssea anormal e destruição óssea são vistos conjuntamente na otosclerose e o envolvimento isolado da cápsula ótica a diferencia de doenças como a doença de Paget e osteogênese imperfeita.6 Na análise histopatológica, a região mais afetada é a fissura ante fenestra, na parte anterior da janela oval. Quando as regiões afetadas são examinadas, observam‐se focos de reabsorção e deposição óssea anormais. Existem 3 fases no desenvolvimento do foco osteoesclerótico, que compreendem a fase osteospongiótica precoce, que é mole e vascular, a fase de transição e a fase tardia, que é esclerótica avascular.6
A resposta imune mediada por células tem um papel importante na patogênese de várias doenças. Fatores prognósticos independentes são de grande importância no tratamento e acompanhamento dessas doenças. Nesse contexto, a medida da relação neutrófilos/linfócitos (RNL), que é simples, custo‐efetiva e apresenta alto índice de acurácia, tem sido usada nos últimos anos como importante fator prognóstico em doenças inflamatórias, particularmente em doenças do sistema cardiovascular e vários tipos de câncer.7,8
Na prática otorrinolaringológica, foi encontrada uma relação entre as taxas de RNL e várias condições patológicas, inclusive neurite vestibular, paralisia de Bell, perda auditiva neurossensorial súbita idiopática, zumbido grave e carcinomas espinocelulares de cabeça e pescoço.9–13 Recentemente, vários estudos demonstraram uma relação entre otosclerose e infecções virais.4 Embora seu mecanismo não tenha sido completamente elucidado, eles encontraram valores baixos de VPM em doenças virais.14–16 Portanto, nossa hipótese é que valores baixos de VPM podem estar envolvidos em uma possível etiologia viral relacionada à otosclerose.
Que seja de nosso conhecimento, não há estudos na literatura que tenham investigado a relação entre a otosclerose e marcadores inflamatórios que são cada vez mais usados na prática otorrinolaringológica atual. O objetivo deste estudo foi avaliar a relação entre a otosclerose e marcadores como a taxa de glóbulos brancos (WBC) e plaquetas (P), relação neutrófilos/linfócitos (RNL), relação plaquetas/linfócitos (RPL) e volume plaquetário médio (VPM) em pacientes diagnosticados com otosclerose.
MétodoUma avaliação retrospectiva foi feita com base nos dados de pacientes diagnosticados com otosclerose de 2015 a 2018. Os pacientes que tivessem insuficiência hepática ou renal, infarto do miocárdio nos 6 meses anteriores, hipertireoidismo, hipotireoidismo, doença pulmonar obstrutiva crônica, infecção aguda ou crônica, doença reumática inflamatória sistêmica ou se fossem fumantes foram excluídos. Foram incluídos no estudo 30 pacientes com otosclerose que preencheram os critérios de inclusão e um grupo controle de 30 voluntários saudáveis, sem comorbidades e sem histórico de tabagismo, que compareceram à clínica de otorrinolaringologia. Idade, sexo, IMC e parâmetros laboratoriais (níveis de WBC, neutrófilos, linfócitos, VPM e P) foram registrados nos prontuários dos pacientes. A RNL foi calculada dividindo‐se a contagem de neutrófilos pela contagem de linfócitos e a RPL foi calculada dividindo‐se a contagem de plaquetas pela contagem de linfócitos. Os dois grupos foram comparados em relação aos valores de WBC, RNL, RPL, VPM e P. A aprovação para o estudo foi concedida pelo comitê de ética da Mustafa Kemal University com o número de registro 2018/11.
Análise estatísticaOs dados obtidos no estudo foram analisados com o software SPSS, versão 21.0 (IBM, SPSS, Chicago, IL, EUA). Os dados contínuos foram apresentados como média±desvio‐padrão (DP) e dados categóricos como número (n) e porcentagem (%). Na comparação de grupos independentes de dados contínuos foi usado o teste t de Student. Nas comparações entre os grupos, o teste do qui‐quadrado foi usado na avaliação de dois grupos independentes de variáveis categóricas. Um valor de p <0,05 foi aceito como estatisticamente significante.
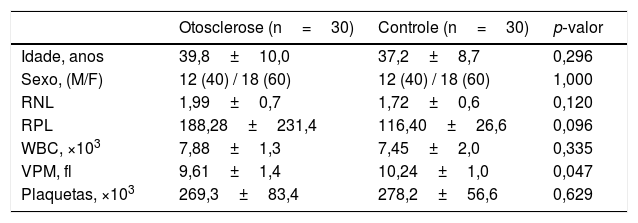
ResultadosEste estudo retrospectivo foi conduzido em pacientes com otosclerose que se apresentaram na policlínica de otorrinolaringologia entre 2015 e 2018. Os pacientes com otosclerose incluíam 12 homens e 18 mulheres, com média de 39,8±10,0 anos e o grupo controle saudável era composto por 12 homens e 18 mulheres com média de 37,2±8,7 anos. Nenhuma diferença significante foi determinada entre os grupos em relação a idade e sexo (p=0,296). Quando os grupos foram comparados em relação aos marcadores inflamatórios, não foi determinada diferença estatisticamente significante em relação aos valores de WBC, RNL, RPL e P (p> 0,05). Os valores mais baixos de VPM no grupo otosclerose foram estatisticamente significantes em relação aos do grupo controle (p=0,047) (tabela 1).
Comparação dos parâmetros clínicos e laboratoriais de ambos os grupos
| Otosclerose (n=30) | Controle (n=30) | p‐valor | |
|---|---|---|---|
| Idade, anos | 39,8±10,0 | 37,2±8,7 | 0,296 |
| Sexo, (M/F) | 12 (40) / 18 (60) | 12 (40) / 18 (60) | 1,000 |
| RNL | 1,99±0,7 | 1,72±0,6 | 0,120 |
| RPL | 188,28±231,4 | 116,40±26,6 | 0,096 |
| WBC, ×103 | 7,88±1,3 | 7,45±2,0 | 0,335 |
| VPM, fl | 9,61±1,4 | 10,24±1,0 | 0,047 |
| Plaquetas, ×103 | 269,3±83,4 | 278,2±56,6 | 0,629 |
RNL, relação neutrófilos/linfócitos; RPL, relação plaquetas/linfócitos; VPM, volume plaquetário médio; WBC, contagem de glóbulos brancos.
Os dados são apresentados como média±desvio‐padrão ou número (%).
O teste t de Student ou o teste do qui‐quadrado foi usado.
Este é o primeiro estudo a avaliar a relação entre a otosclerose e marcadores inflamatórios. Embora a etiologia da otosclerose não seja totalmente conhecida, vários estudos mostraram que a inflamação crônica desempenha um papel em sua patogênese.6 A razão para essa reação inflamatória na orelha média e nos focos escleróticos ainda não foi determinada, mas fatores genéticos, traumas e agentes vasculares, hormonais, autoimunes e virais estão entre os considerados responsáveis.3
O objetivo deste estudo foi avaliar a relação entre a otosclerose e os marcadores inflamatórios conhecidos como WBC, RNL, RPL, VPM e P. Os resultados do estudo demonstraram que não houve relação entre a otosclerose e os valores de WBC, RNL, RPL e P, mas os valores de VPM no grupo de pacientes com otosclerose foram significantemente menores do que nos indivíduos do grupo controle.
A otosclerose é uma doença primária do estribo e do labirinto, apresenta herança autossômica dominante, que pode causar perda auditiva do tipo condutiva e ou neurossensorial progressiva.1 O processo de desenvolvimento da perda auditiva mostra variabilidade e costuma ser observado entre a terceira e a quinta décadas de vida.6
Uma série de eventos inflamatórios que resultam em reorganização óssea desencadeia o processo de construção‐destruição óssea. Em análises imuno‐histoquímicas, a determinação em focos de otosclerose de linfócitos T CD3 +, CD4 + e CD8 +, fragmentos complementares e β2 microglobulina tem sido avaliada como evidência do mecanismo inflamatório da otosclerose.6 Um estudo anterior mostrou que o fator transformador de crescimento (TGF)‐β1 tem um papel na patogênese de várias doenças inflamatórias e demonstrou uma relação com a otosclerose.6 Em outro estudo, linfócitos T CD8+ e osteoclastos foram encontrados ao redor do foco da otosclerose ativa e foi relatado que as citocinas expressas também tinham um papel na etiopatogênese da otosclerose.17
Neutrófilos, linfócitos e plaquetas são células sanguíneas que têm uma função no processo inflamatório. As relações RNL e RPL são recomendadas como marcadores de inflamação sistêmica, pois podem ser facilmente calculadas e são testes de custo extremamente baixo.18 Há estudos sobre a relação entre a RNL e a neurite vestibular, a paralisia do nervo facial, a perda auditiva neurossensorial súbita, o carcinoma de células escamosas e o zumbido grave e o aumento dos valores da RNL foi observado nessas doenças.9–13 Ulu et al. determinaram que os valores da RNL em pacientes com perda auditiva súbita eram significantemente maiores do que aqueles do grupo controle e a resposta ao tratamento foi menor naqueles com valores mais altos.19 No presente estudo, nenhuma diferença estatisticamente significante foi determinada entre os pacientes com otosclerose e o grupo controle em relação aos valores da RNL (p=0,120).
A relação plaquetas/linfócitos (RPL) é um marcador inflamatório que mostra inflamação crônica da mesma forma que a RNL. As plaquetas são necessárias para a formação de hemostasia e o comprometimento dessa função leva a hemorragias e distúrbios de coagulação.20 Estudos anteriores mostram que os valores de RPL eram altos em doenças vasculares, doenças coronarianas, insuficiência renal crônica e lesões malignas ginecológicas, hepatobiliares e de cabeça e pescoço e isso tem sido associado com um prognóstico ruim.21,22 Quando os pacientes com otosclerose e o grupo controle no presente estudo foram comparados em relação aos valores de RPL e P, não houve diferença estatisticamente significante entre os grupos (p=0,096, p=0,629).
Estudos anteriores demonstraram relação entre níveis elevados de VPM e eventos cerebrovasculares, doença cardiovascular, trombose venosa profunda, diabetes mellitus e síndrome da apneia obstrutiva do sono. A ativação e agregação de plaquetas ocorrem nessas doenças.23
O VPM é um marcador que mostra a ativação das plaquetas e a presença de plaquetas em níves maiores do que a média tem efeitos pró‐trombóticos. Na prática otorrinolaringológica, foi determinada uma associação entre VPM elevado e obstrução nasal crônica.24 Entretanto, Karli et al. afirmaram que o VPM não era um marcador preditivo para pacientes que desenvolveram perda auditiva neurossensorial súbita.25 De maneira similar, Özbay et al. não determinaram qualquer relação entre o VPM e o zumbido.12 Um valor baixo de VPM está relacionado a um número reduzido de plaquetas recém‐produzidas e isso reduz o volume e a função delas.
Malformações vasculares e condições inflamatórias que afetam o intestino são frequentemente associadas a uma diminuição dos valores de VPM. Além disso, anemia, insuficiência renal crônica, apendicite, pancreatite, doenças inflamatórias intestinais, sepse, infecções virais (Vírus respiratório sincicial – RSV, vírus Epstein‐Barr, HIV, rubéola etc.) podem causar diminuição do VPM.14–16 Entretanto, o mecanismo pelo qual valores baixos de VPM são vistos em infecções virais ainda não foi totalmente elucidado. Tem sido sugerido que vírus como rubéola, sarampo e vírus sincicial respiratório desempenham um papel na etiopatogenia da otosclerose. Por outro lado, McKenna et al. demostraram que existe uma relação entre o sarampo e a otosclerose.
Considerando a relação entre otosclerose e infecção viral, nossos resultados corroboram os dos estudos acima. Valores baixos de VPM podem sugerir a possibilidade de uma etiologia viral. No presente estudo, uma diferença estatisticamente significante foi determinada entre os grupos em relação aos valores médios de VPM, observaram‐se valores mais baixos no grupo de pacientes com otosclerose (p=0,047).
O presente estudo apresenta algumas limitações. A mais significativa é o fato de ter um desenho retrospectivo. Uma segunda é que, com exceção do hemograma, não houve avaliação de marcadores laboratoriais adicionais, como proteína C‐reativa, velocidade de sedimentação de eritrócitos, procalcitonina e citocinas, ou de resultados de testes auditivos. Estudos prospectivos são necessários para investigar a relação entre baixo VPM e a patogênese da doença em pacientes com otosclerose.
ConclusãoA otosclerose é uma doença com etiologia multifatorial, com um processo inflamatório ativo, cuja etiologia não é claramente conhecida. No entanto, considerando os resultados deste estudo, os marcadores inflamatórios de RNL, RPL, WBC e P não devem ser considerados para uso como marcadores preditivos, exceto a VPM, na possível etiologia viral de pacientes com otosclerose.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Arli C, Gulmez I, Saraç ET, Okuyucu Ş. Assessment of inflammatory markers in otosclerosis patients. Braz J Otorhinolaryngol. 2020;86:456–60.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.