Laryngeal cancer is the most common cancer of the upper respiratory tract. The main methods of treatment included surgery (partial laryngectomy and total laryngectomy) and radiation therapy. Laryngeal dysfunction is seen after both treatment modalities.
ObjectiveThe aim of the study is to compare postoperative functional results of the standard supracricoid partial laryngectomy technique and a modified supracricoid partial laryngectomy technique using the sternohyoid muscle.
MethodsIn total, 29 male patients (average years 58.20±9.00 years; range 41–79 years) with laryngeal squamous cell carcinoma who underwent supra cricoid partial laryngectomy were included. The patients were divided into two groups in terms of the surgical techniques. In Group A, all patients underwent standard supracricoid partial laryngectomy technique between January 2007 and November 2011. In Group B, all patients underwent modified supracricoid partial laryngectomy between August 2010 and November 2011. Fiberoptic endoscopic evaluation of swallowing test, short version of the voice handicap index scores, and the MD Anderson dysphagia inventory, the time of oral feeding and the decanulation of the patients after surgery of each groups were compared.
ResultsThe mean maximum phonation time was 8.68±4.21s in Group A and 15.24±6.16s in Group B (p>0.05). The S/Z (s/s) ratio was 1.23±0.35 in Group A and 1.08±0.26 in Group B (p>0.05); the voice handicap index averages were 9.86±4.77 in Group A and 12.42±12.54 in Group B (p>0.05); the fiberoptic endoscopic evaluation of swallowing test averages were calculated as 12.73±3.08 in Group A and 13.64±1.49 in Group B (p>0.05). In the MD Anderson dysphagia inventory, evaluation of swallowing, the emotional, physical, and functional scores were 29.21±4.11, 32.21±6.85, and 20.14±2.17 in the Group B, and 29.20±2.54, 32.4±4.79, and 19±1.92 in Group A, respectively.
ConclusionAlthough there is no statistical difference in functional outcome comparisons, if rules are adhered to in preoperative patient selection, modified supracricoid partial laryngectomy can be applied safely and meaningful gains can be achieved in functional outcomes.
O câncer laríngeo é o câncer mais comum do trato respiratório superior. Os principais métodos de tratamento incluem cirurgia (laringectomia parcial e laringectomia total) e radioterapia. A disfunção laríngea é observada em ambas as modalidades de tratamento.
ObjetivosComparar os resultados funcionais pós‐operatórios da técnica de laringectomia padrão supracricoide e a técnica de laringectomia supracricoide modificada com o uso do músculo esterno‐hióideo.
MétodoForam incluídos 29 pacientes do sexo masculino (média de 58,20 ± 9,00 anos, intervalo de 41 a 79) com carcinoma espinocelular de laringe submetidos à laringectomia supracricoide parcial. Os pacientes foram divididos em dois grupos em termos de técnicas cirúrgicas. Todos os pacientes do Grupo A foram submetidos à laringectomia padrão supracricoide entre janeiro de 2007 e novembro de 2011. No Grupo B, todos os pacientes foram submetidos à laringectomia supracricoide modificada entre agosto de 2010 e novembro de 2011. A avaliação endoscópica da deglutição por fibra ótica, os escores da versão curta do Voice Handicap Index e do MD Anderson Dysphagia Inventory, o tempo de alimentação oral e a decanulação dos pacientes foram comparados após a cirurgia em cada grupo.
ResultadosA média do tempo máximo de fonação foi de 8,68 ± 4,21 segundos no Grupo A e 15,24 ± 6,16 segundos no Grupo B (p>0,05). A razão S/Z (seg/seg) foi de 1,23 ± 0,35 no Grupo A e 1,08 ± 0,26 no Grupo B (p>0,05); as médias do Voice Handicap Index foram 9,86 ± 4,77 no Grupo A e 12,42 ± 12,54 no Grupo B (p>0,05); as médias da avaliação endoscópica da deglutição por fibra ótica foram calculadas como 12,73 ± 3,08 no Grupo A e 13,64 ± 1,49 no Grupo B (p>0,05). Na avaliação da deglutição pelo MD Anderson Dysphagia Inventory, os escores emocional, físico e funcional foram 29,21 ± 4,11, 32,21 ± 6,85 e 20,14 ± 2,17 no Grupo B e 29,20 ± 2,54, 32,4 ± 4,79 e 19 ± 1,92 no Grupo A, respectivamente.
ConclusãoEmbora não haja diferença estatística nas comparações de resultados funcionais, se as regras forem respeitadas na seleção pré‐operatória do paciente, a laringectomia supracricoide parcial modificada pode ser aplicada com segurança e ganhos significativos podem ser alcançados em termos de resultados funcionais.
O câncer laríngeo é o mais comum do trato respiratório superior. Os principais métodos de tratamento incluem cirurgia (laringectomia parcial e laringectomia total) e radioterapia. A disfunção laríngea é uma consequência de ambas as modalidades de tratamento. As laringectomias parciais permitem preservar três funções principais da laringe; deglutição, respiração e fonação. Diferentes modalidades de laringectomia parcial horizontal (laringectomia supracricoide ou laringectomia supraglótica) e técnicas de reconstrução são usadas, depende da extensão do tumor.1‐5
A laringectomia supracricoide parcial (LSCP), uma técnica opcional à laringectomia total, foi descrita pela primeira vez por Meyer e Rieder em 1959.1 O objetivo dessa técnica é remover o tumor sem a necessidade de traqueostomia permanente e preservar as funções da deglutição e da fala.2,3
A LSCP pode ser feita tanto em tumores supraglóticos com invasão limitada da cartilagem da tireoide, falta de mobilidade da prega vocal e envolvimento da prega vocal, como em tumores glóticos que envolvem a comissura anterior e a falta de mobilidade da prega vocal.4 As contraindicações a essa técnica incluem invasão subglótica superior a 10mm no aspecto anterior, comprometimento da articulação cricoaritenóidea, envolvimento do espaço interaritenóideo, disseminação extralaríngea, invasão do osso hioide e baixa capacidade pulmonar.5 A desvantagem mais importante dessa técnica é a deterioração da função laríngea.6,7 Embora a LSCP seja um procedimento de preservação de órgão, a má qualidade da voz e a incapacidade de decanulação são as outras complicações comuns.8‐10
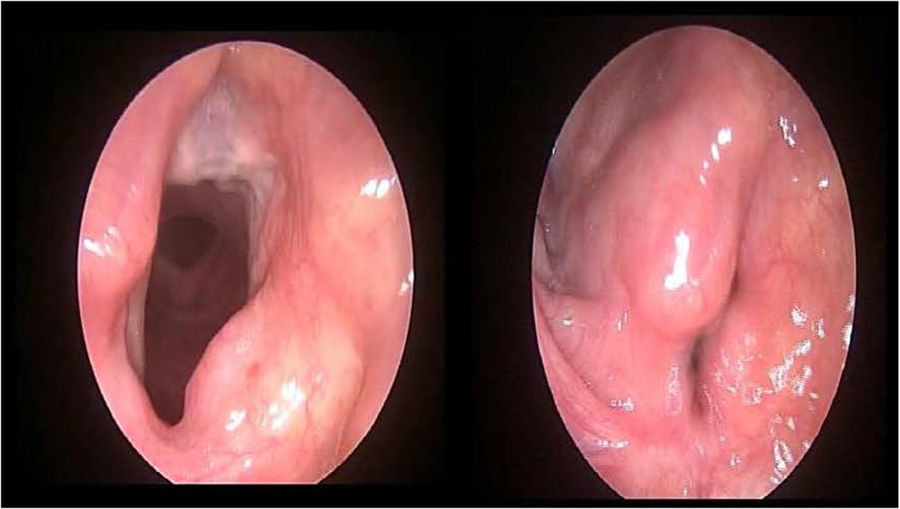
Depois que a LSCP se tornou popular, os resultados funcionais foram publicados e os cirurgiões tentaram reduzir os problemas acima mencionados. Os três principais tópicos dessas buscas incluem melhorar a qualidade da voz, reduzir a aspiração e reduzir os problemas de decanulação. Garozzo et al. descreveram a técnica modificada com o uso do músculo esterno‐hióideo em 2010. Nessa técnica, após a LSCP, o músculo esterno‐hióideo é transformado em um tubo muscular e suturado ao processo vocal da cartilagem aritenoide. Dessa maneira, o objetivo é reconstruir a função do esfíncter da laringe, o que melhora as funções da voz e da deglutição. A fáscia do músculo deve ser preservada para prevenir a necrose do músculo em longo prazo11 (fig. 1). Assim, na literatura, alguns estudos exploraram a comparação de resultados funcionais da LSCP padrão (LSCP) e a LSCP modificada (LSCPM) com o uso do músculo esterno‐hióideo. A falta de conhecimento adequado sobre esse tema legitimou o presente estudo. Abordamos esse tópico no presente estudo. Exploramos a comparação dos resultados funcionais, tempo de alimentação, tempo de decanulação e complicações da LSCP e da LSCPM com o uso do músculo esterno‐hióideo.
O objetivo do presente estudo foi comparar a LSCPM com a técnica‐padrão de LSCP em relação aos resultados funcionais.
MétodoOs dados coletados de janeiro de 2007 a novembro de 2011 em pacientes tratados no Departamento de Otorrinolaringologia, Cirurgia de Cabeça e Pescoço, em nosso hospital, foram revisados retrospectivamente. O estudo foi conduzido de acordo com os princípios da Declaração de Helsinque, requisitos regulatórios aplicáveis e as Boas Práticas Clínicas. O protocolo para este estudo foi aprovado pelo Comitê de Ética local do hospital (Comitê de Ética n° 2012 / 448‐1003).
Todos os pacientes foram submetidos à microlaringoscopia para biópsia laríngea e avaliação direta da laringe sob anestesia geral. Os pacientes excluídos foram aqueles que apresentaram alguma das seguintes características: segundo câncer primário, metástases a distância, carcinoma de células não escamosas, cirurgias de resgate, histórico de cirurgias de câncer anteriores e histórico de radioterapia anterior devido a carcinoma laríngeo.
Todos esses pacientes eram homens entre 41 e 79 anos; a idade média ± DP foi de 58,20 ± 9,00. Todos os pacientes foram submetidos à cirurgia sob anestesia geral pelo mesmo cirurgião. O sistema de estadiamento do American Joint Committee on Cancer12 foi usado para relatar o estágio T de todos os pacientes, estado nodal e metástases a distância.
Técnica cirúrgicaNa técnica cirúrgica modificada (LSCPM), a aba de pele é descolada e o músculo esterno‐hióideo é identificado no compartimento anterior do pescoço. O músculo é separado do osso hioide com eletrocautério e dissecado sobre a cartilagem tireoide. A fáscia muscular é preservada para evitar a necrose muscular. Após a LSCP padrão, o músculo esterno‐hióideo é usado para criar uma estrutura em forma de tubo e suturado ao processo vocal da cartilagem aritenoide sobre a cartilagem cricoide. A comissura anterior e a neoprega são moldadas e a crico‐hioideopexia é concluída.
Esvaziamento cervical foi feito em todos os pacientes no momento da laringectomia parcial. Os pacientes foram divididos em dois grupos em relação à técnica cirúrgica. No Grupo A, todos foram submetidos à LSCP entre janeiro de 2007 e novembro de 2011. No Grupo B, todos foram submetidos à LSCPM entre agosto de 2010 e novembro de 2011.
Todos os pacientes de ambos os grupos foram analisados com a avaliação endoscópica por fibra ótica da deglutição (FEES), a versão curta do Voice Handicap Index (VHI),13 e o MDAnderson Dysphagia Inventory (MDAID)14 no período de pelo menos seis meses de pós‐operatório.
Não aplicamos qualquer descongestionante ou agente anestésico tópico antes da FEES. Dois pesquisadores cegos para os dados dos pacientes fizeram o exame endoscópico através da cavidade nasal. A laringe, a hipofaringe, a traqueia proximal e o esôfago foram visualizados com um endoscópio de fibra ótica acoplado a um sistema de gravação de vídeo (Karl Storz GmbH & Co. KG, Alemanha). Os pacientes receberam 5mL de iogurte para avaliar a deglutição. A ponta do endoscópio foi mantida na extremidade do palato mole durante a deglutição e, em seguida, inserida no nível da prega vocal para avaliar a aspiração traqueal após a deglutição. Cada pesquisador classificou a aspiração de forma independente de acordo com o sistema de pontuação de Schindler et al.15 O valor médio de ambas as medidas feitas por cada pesquisador foi usado para evitar viés entre os pesquisadores.
O Voice Handicap Index, cuja versão em turco foi validada por Kılıç et al.,13 foi usado para avaliar a qualidade da voz dos pacientes, a fala e a inteligibilidade da voz, bem como os efeitos da deficiência de voz no paciente. O formulário do questionário foi preenchido pelos pacientes.
O MDAID,14 traduzido para o turco, mas ainda não validado, foi usado para avaliar variáveis como o efeito da cirurgia na função de deglutição, o efeito da alteração de habilidades alimentares na vida social e na autoestima dos pacientes. O formulário do questionário foi preenchido pelos pacientes.
Os resultados da FEES, a versão curta do VHI e o MDAID, a taxa de complicações pós‐operatórias e o tempo de alimentação oral e decanulação dos pacientes após a cirurgia de cada grupo foram comparados.
Análise estatísticaO software da IBM SPSS para Windows, Versão 21.0 (Armonk, NY: IBM Corp. lançado em 2013) foi usado para todas as análises estatísticas. As estatísticas descritivas (médias e desvio‐padrão, medianas com intervalo interquartil) foram derivadas. A significância de cada diferença intergrupal foi analisada com o teste t de Student e o teste U de Mann‐Whitney. A significância de qualquer diferença nos valores de medianas foi explorada com o auxílio do teste de qui‐quadrado. Um valor de p < 0,05 foi considerado como significância estatística.
ResultadosForam operados 71 pacientes com carcinoma espinocelular de laringe submetidos à LSCP através das técnicas LSCP clássica ou LSCPM. Todos os 71 indivíduos foram incluídos na análise de complicações. Foram excluídos da análise funcional 42 (21 não puderam ser contatados, nove receberam radioterapia adjuvante para doença em estágio avançado, seis foram submetidos à laringectomia total por recorrência da doença, quatro não puderam ser decanulados e dois foram submetidos à gastrostomia). No fim, 29 pacientes foram avaliados para análise funcional. As características do grupo estão resumidas na tabela 1. Foram feitos testes funcionais em 15 pacientes do Grupo A e 14 pacientes no Grupo B. O tempo de seguimento foi de 38,2 ± 16,55 meses (intervalo de 21 a 71 meses) no Grupo A e 20,78 ± 5,84 meses (intervalo de 14 a 31 meses) no Grupo B.
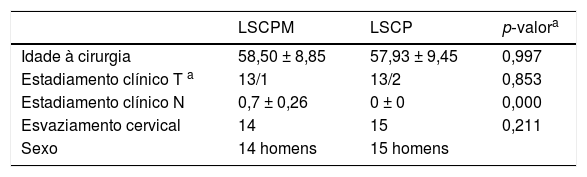
Dados demográficos dos grupos
| LSCPM | LSCP | p‐valora | |
|---|---|---|---|
| Idade à cirurgia | 58,50 ± 8,85 | 57,93 ± 9,45 | 0,997 |
| Estadiamento clínico T a | 13/1 | 13/2 | 0,853 |
| Estadiamento clínico N | 0,7 ± 0,26 | 0 ± 0 | 0,000 |
| Esvaziamento cervical | 14 | 15 | 0,211 |
| Sexo | 14 homens | 15 homens |
Descrição clínica dos pacientes, p ˂ 0,05 (teste qui‐quadrado).
O tempo médio para ingestão oral foi de 19,8 ± 12,8 dias no grupo A e 26,14 ± 24,09 dias no Grupo B. Não foi encontrada diferença estatisticamente significante entre os dois grupos (p ˃ 0,05). O tempo médio de decanulação foi de 23,13 ± 22,6 dias no Grupo A e 40,14 ± 23,77 dias no Grupo B (p ˃ 0,05). O tempo máximo médio de fonação foi de 8,68 ± 4,21 segundos no Grupo A e 15,24 ± 6,16 segundos no Grupo B (p ˃ 0,05).
A razão S/Z (seg/seg) foi de 1,23 ± 0,35 no Grupo A e 1,08 ± 0,26 no Grupo B (p ˃ 0,05); as médias no VHI foram 9,86 ± 4,77 no Grupo A e 12,42 ± 12,54 no Grupo B (p ˃ 0,05); as médias de FEES foram calculadas como 12,73 ± 3,08 no Grupo A e 13,64 ± 1,49 no Grupo B (p ˃ 0,05). Nenhum dos resultados foi estatisticamente significante (tabela 2).
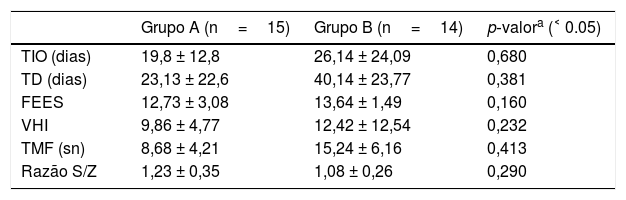
Parâmetros funcionais pós‐operatórios dos grupos
| Grupo A (n=15) | Grupo B (n=14) | p‐valora (˂ 0.05) | |
|---|---|---|---|
| TIO (dias) | 19,8 ± 12,8 | 26,14 ± 24,09 | 0,680 |
| TD (dias) | 23,13 ± 22,6 | 40,14 ± 23,77 | 0,381 |
| FEES | 12,73 ± 3,08 | 13,64 ± 1,49 | 0,160 |
| VHI | 9,86 ± 4,77 | 12,42 ± 12,54 | 0,232 |
| TMF (sn) | 8,68 ± 4,21 | 15,24 ± 6,16 | 0,413 |
| Razão S/Z | 1,23 ± 0,35 | 1,08 ± 0,26 | 0,290 |
FEES, Avaliação endoscópica da deglutição por fibra ótica; TD, Tempo de decanulação; TIO, Tempo para ingestão oral; TMF, tempo máximo de fonação; VHI; Voice Handicap Index.
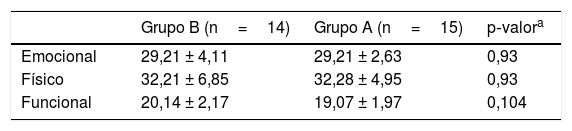
Na avaliação pelo MDAID da deglutição, os escores emocional, físico e funcional foram 29,21 ± 4,11, 32,21 ± 6,85 e 20,14 ± 2,17 no Grupo B e 29,20 ± 2,54, 32,4 ± 4,79 e 19 ± 1,92 no Grupo A, respectivamente. Não houve diferença estatística entre os dois grupos na avaliação estatística (p ˃ 0,05) (tabela 3).
Escores do teste MD Anderson Dysphagia Inventory dos grupos
| Grupo B (n=14) | Grupo A (n=15) | p‐valora | |
|---|---|---|---|
| Emocional | 29,21 ± 4,11 | 29,21 ± 2,63 | 0,93 |
| Físico | 32,21 ± 6,85 | 32,28 ± 4,95 | 0,93 |
| Funcional | 20,14 ± 2,17 | 19,07 ± 1,97 | 0,104 |
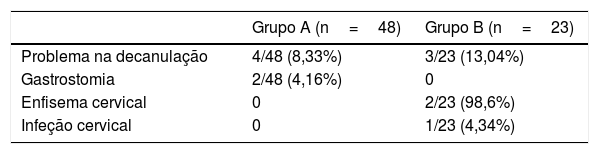
A grande diferença no tempo de decanulação foi principalmente devido ao longo período com cânula em dois pacientes com enfisema cervical e um paciente com infecção cervical no Grupo B (tabela 4).
DiscussãoA LSCP é uma técnica opcional à laringectomia total que visa a preservar as principais funções laríngeas. A filosofia básica da técnica é que pelo menos uma unidade funcional é protegida e as funções de deglutição e fala podem ser alcançadas sem traqueotomia permanente. Após a aceitação da técnica pelos autores, a pesquisa se concentrou nos problemas de aspiração, qualidade de voz e decanulação, relacionados à incapacidade de alcançar uma função de esfíncter satisfatória. Na literatura, foram descritas várias técnicas de LSCP. Contudo, os dados sobre os resultados funcionais dessas várias técnicas de LSCP continuam escassos. A falta de dados sobre os fatores de sucesso das várias técnicas de LSCP dificulta a resolução de vários problemas controversos. A identificação de tais fatores continua a ser uma questão atual em otorrinolaringologia.
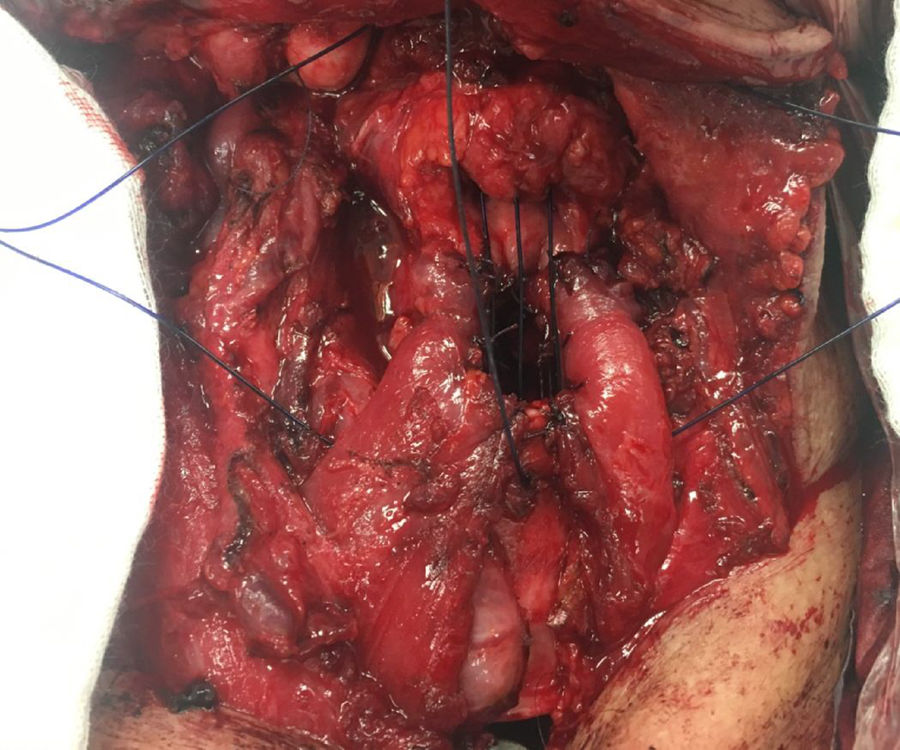
Como resultado dessas investigações, foram desenvolvidas as técnicas: de elevação do seio piriforme descrita por Benito et al.;16 de colocação de cartilagem homóloga em vez da aritenoide, que precisa ser ressecada, descrita por Garozzo et al.;17 de reconstrução da cartilagem corniculada descrita por Loyo et al.;18 de proteção do terço posterior da prega vocal do lado não envolvido descrita por Adamopoulos et al.;19 e, finalmente, a de reconstrução que usa o músculo esterno‐hióideo conforme descrito por Garozzo et al.11 (fig. 2).
O tempo de ingestão oral é um parâmetro importante que reflete a função do esfíncter da laringe. Na literatura, o tempo para iniciar a alimentação oral difere, varia de três a 45 dias após a cirurgia.16,20‐22 Allegra et al.3 e Yu et al.23 mostraram que o tempo de ingestão oral foi significativamente mais curto no grupo LSCPM do que no grupo LSCP. Em contraste com esses resultados, em nosso estudo não encontramos diferença significativa entre os dois grupos.
O tempo de decanulação é outro parâmetro importante na avaliação da função do esfíncter, permite a avaliação da função respiratória da laringe. Nos estudos de Allegra et al.3 e Yu et al.,23 o tempo de decanulação foi significativamente menor no grupo LSCPM do que no grupo LSCP. No entanto, não foi encontrada diferença significativa entre os dois grupos no presente estudo.
A fonação é outra função importante da laringe. Muitos métodos podem ser usados para avaliar a fonação. Podem ser questionários que avaliam a qualidade de vida dos pacientes, como o Voice Handicap Index, ou parâmetros objetivos, como o tempo máximo de fonação, a razão S/Z e a escala INFVo (inteligibilidade, ruído, fluência e voz). Allegra et al.3 avaliaram a função da fonação com o uso do VHI e da escala INFVo e concluíram que a qualidade da voz era melhor com a LSCPM do que com LSCP, usaram ambos os métodos. Entretanto, eles não conseguiram alcançar resultados significativos nas classificações funcionais, emocionais e totais do VHI. No presente estudo, a função de fonação foi avaliada pela versão curta do VHI e taxa de tempo de fonação máxima na razão S/Z. Embora o tempo médio de fonação máximo e a razão S/Z média tenham sido melhores no grupo LSCPM, não houve diferença significativa entre os dois grupos. Além disso, não foram obtidos resultados significativos nos escores do VHI entre os dois grupos.
Vários fatores que causam disfagia após a LSC já foram discutidos na literatura; tipo de reconstrução, treinamento de deglutição com ajuda de terapeuta de deglutição, radiação, ressecção aritenoide, procedimentos estendidos e idade.24 Além disso, na literatura, estudos limitados investigaram o estado da disfagia em pacientes com laringectomia supracricoide. A disfunção da deglutição em pacientes com câncer de laringe pode ser observada nos períodos pré e pós‐operatório. Portanto, é difícil comparar os resultados. Pode‐se concluir que, até hoje, não existe um protocolo‐padrão para descrever e medir a função de deglutição. O estudo de Yücetürk et al.20 relatou que isso poderia indicar que os movimentos da neoglote estão próximos do normal e os pacientes com LSCP têm uma deglutição efetiva e quase normal, toleram uma dieta quase normal. Na avaliação da função de deglutição em pacientes submetidos a LSCP, o MD Anderson Dysphagia Inventory para autoavaliação, o escore da FEES e da Dysphagia Outcome and Severity Scale (DOSS) 25 podem ser usados para avaliação objetiva. Yu et al.23 observaram que a função de deglutição no grupo LSCPM foi melhor do que no grupo LSCP como resultado de sua avaliação pela escala DOSS. Usamos os métodos de FEES e MDAID para avaliar a função de deglutição. Embora as pontuações da FEES tenham sido melhores no grupo LSCPM, nenhuma diferença estatisticamente significante foi encontrada devido ao alto desvio‐padrão. Entretanto, na avaliação pelo MDADI, não houve diferença entre os dois grupos nos três domínios (emocional, funcional e físico). Por outro lado, no estudo de Yu et al.,23 foi relatada pneumonia recorrente por aspiração em um paciente e dependência de tubo nasogástrico (TNG) em outro paciente do grupo LSCP. Em ambos os estudos, a ausência de pacientes que dependiam de TNG ou que precisaram ser submetidos à gastrostomia aberta no grupo LSCPM poderia ser interpretada como uma melhor função de deglutição com essa técnica. No presente estudo, um paciente do grupo LSCP precisou ser submetido à gastrostomia aberta devido à dependência de TNG.
No presente estudo, seis pacientes (dois do grupo LSCPM e quatro do grupo LSCP) não puderam ser decanulados. Allegra et al.3 não discutiram a taxa de decanulação, mas Yu et al.23 mostraram que seis pacientes (33,3%) no grupo LSCP e um (4,3%) no grupo LSCPM não puderam ser decanulados, o que é semelhante aos nossos resultados.
Além disso, embora Allegra et al.3 tenham declarado que os pacientes não apresentaram complicações pós‐operatórias, LSCP ou LSCPM, exceto pelo descolamento de um dos dois músculos esterno‐hióideos em dois casos, em contraste, Yu et al.23 relataram que três pacientes desenvolveram infecções pós‐operatórias da ferida cirúrgica e cicatrização tardia da ferida no grupo LSCPM e um paciente teve as mesmas complicações no grupo LSCP. No presente estudo, observou‐se ruptura venosa jugular interna e enfisema subcutâneo em dois pacientes no grupo LSCPM, o que não tinha sido observado anteriormente no grupo LSCP. Ambas as complicações no presente estudo foram causadas por necrose muscular esterno‐hióidea. Esses resultados podem ser devidos ao fato de que o esvaziamento cervical foi aplicado a todos os pacientes em nosso estudo, diferentemente do estudo de Allegra et al.3 De maneira similar, Yu et al.23 relataram três casos de infecções de ferida cirúrgica e cicatrização tardia em 23 pacientes submetidos à LSCPM e 11 dos 23 pacientes submetidos ao esvaziamento cervical.
Na literatura, há poucos estudos que comparem os resultados funcionais de várias técnicas de LSCP; os estudos relatados compararam, em sua maioria, os resultados oncológicos. O estudo de Leszczyńska et al.26 relatou que a LSC modificada foi superior na extubação precoce, com uma necessidade significativamente menor de traqueotomia temporária e permanente e melhor deglutição. Os autores citados concluíram que a voz foi alterada em todos os pacientes analisados submetidos à LSC. A cirurgia LSC modificada parece ser superior à LSC padrão em termos de qualidade de voz.
Embora tenhamos alcançado resultados interessantes, existem limitações para o presente estudo. O tamanho da população estudada. A falta de um questionário MDAID validado e de randomização. Além da falta de um questionário MDAID validado, os conflitos culturais podem ter influenciado os resultados. Da mesma forma, os resultados oncológicos não foram investigados. Se o estudo fosse prospectivo randomizado com um número maior de pacientes, seria mais valioso.
No presente estudo, comparamos os resultados funcionais de duas técnicas. Não observamos diferenças nos resultados funcionais de cada grupo. Embora muitas abordagens cirúrgicas diferentes tenham sido descritas na literatura, a técnica padrão‐ouro da LSCP ainda não foi determinada.
Em conclusão, nossos dados sugerem que os resultados funcionais das duas técnicas de LSCP são semelhantes. No entanto, ambas as técnicas (LSCP e LSCPM) podem ser aplicadas com segurança e ganhos significativos podem ser alcançados em termos de resultados funcionais. São necessários mais estudos com um número maior de pacientes para comparar os resultados funcionais e oncológicos de várias técnicas de LSCP.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
AgradecimentosAo Sr. David F. Chapman pela edição do inglês deste artigo.
Como citar este artigo: Güneş S, Orhan KS, Başaran B, Çelik M, Kıyak E. Comparison of long‐term functional results between standard supracricoid laryngectomy and modified technique with sternohyoid muscle. Braz J Otorhinolaryngol. 2019;85:344–50.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.