Tonsillectomy is one of the most common surgeries in the head and neck worldwide. This operation is carried out by different methods, the most frequent of which are the cold dissection and bipolar electrocautery techniques.
ObjectiveThis study was conducted to assess and compare postoperative morbidity between cold dissection and bipolar electrocautery.
MethodsThis prospective randomized clinical trial was performed on 534 patients who underwent tonsillectomy in Vali‐e‐Asr Hospital of Birjand, east of Iran from October, 2013 to October, 2015. The patients were systematically selected for cold dissection technique or bipolar electrocautery technique groups. Time of surgery, amount of intraoperative blood loss, postoperative hemorrhage, the intensity of local pain 4 and 24 hours after operation and nausea and/or vomiting were recorded and compared in the two groups to decide which technique is better. The data were analyzed in SPSS software (ver‐22). The p‐value less than 0.5 was considered significant.
ResultsIn this study, 51.7% of the cold dissection technique patients and 50.6% of the bipolar electrocautery technique participants were male. Compared to the cold dissection technique, the average intraoperative blood loss was significantly lower (p < 0.001) in the bipolar electrocautery technique group, while the intensity of local pain 4 and 24hours after the operation was significantly higher (p < 0.001). Other variables showed no significant differences between the two groups.
ConclusionBased on the findings of the present investigation, the bipolar electrocautery technique is suggested for tonsillectomy in children, while the cold dissection technique is preferred for adult patients.
A tonsilectomia é uma das cirurgias mais comuns de cabeça e pescoço em todo o mundo. Essa cirurgia é feita por diferentes métodos, os mais frequentes são a dissecção a frio e por eletrocauterização bipolar.
ObjetivoEste estudo foi feito para avaliar e comparar a morbidade pós‐operatória na dissecção a frio e eletrocauterização bipolar.
MétodoEste ensaio clínico prospectivo e randomizado foi feito em 534 pacientes submetidos a tonsilectomia no Vali‐e‐Asr Hospital de Birjand, no leste do Irã, de outubro de 2013 a outubro de 2015. Os pacientes foram selecionados de forma sistemática para o grupo submetido à técnica de dissecção a frio ou para o grupo com uso da técnica de eletrocauterização bipolar. Para a avaliação acerca da melhor técnica, os seguintes parâmetros foram registrados e comparados entre os dois grupos: tempo de cirurgia, quantidade de perda sanguínea intraoperatória, hemorragia pós‐operatória, intensidade da dor local 4 e 24 horas após a cirurgia e ocorrência de náuseas e/ou vômitos. Os dados foram analisados no software SPSS (versão 22). O valor de p inferior a 0,5 foi considerado significante.
ResultadosNeste estudo, 51,7% dos participantes do grupo técnica de dissecção a frio e 50,6% do grupo técnica de eletrocauterização bipolar eram do sexo masculino. No grupo operado pela técnica de eletrocauterização bipolar a média de perda sanguínea intraoperatória foi significantemente menor (p < 0,001) em comparação à técnica de dissecção a frio, enquanto a intensidade da dor local 4 e 24 horas após a cirurgia foi significativamente maior (p < 0,001). As outras variáveis não apresentaram diferenças significantes entre os dois grupos.
ConclusãoCom base nos achados da presente investigação, para a tonsilectomia em crianças sugere‐se o uso da técnica de eletrocauterização bipolar, enquanto a técnica de dissecção a frio é recomendada para pacientes adultos.
As tonsilas palatinas são duas aglomerações de tecido linfático localizadas nas fossas tonsilares localizadas lateralmente na orofaringe.1 Elas fazem parte do sistema imunológico e acredita‐se que colaborem na defesa do nosso organismo contra infecções respiratórias.1 As tonsilas são propensas à inflamação e ao aumento de tamanho, uma condição denominada tonsilite. Quando as tonsilites se tornam frequentes e graves, ou causam complicações que afetam a respiração e a deglutição de um paciente ou obstruem as vias aéreas superiores. O profissional médico geralmente sugere a remoção cirúrgica das tonsilas, ou seja, a tonsilectomia.1
A tonsilectomia é um dos mais antigos e difundidos procedimentos cirúrgicos no campo da otorrinolaringologia, é feita mundialmente. Esse procedimento remonta a 3.000 anos. O primeiro relato foi sido registrado pela medicina hindu aproximadamente 1000 anos a.C.2 Cornelius Celsus, um cirurgião romano, fez essa cirurgia pela primeira vez com as unhas em 40 d.C.3,4 Ele também descreveu a raspagem das tonsilas e a sua remoção por meio de um instrumento semelhante a um gancho.3 No início do século XX, Worthington (1907) e Waugh (1909) descreveram a técnica de tonsilectomia por meio do método de dissecção.5,6 Em 1909, um cirurgião chamado Cohen adotou a ligadura dos vasos sanguíneos para controlar o sangramento perioperatório e a partir daí a tonsilectomia tornou‐se um procedimento comum e seguro em hospitais de todo o mundo.3 Remington‐Hobbs, em 1968,7 e Haase e Noguera, em 1969,8 introduziram a aplicação de diatermia nesse procedimento. Em 1982, Goycolea descreveu a eletrodissecção com uso da diatermia monopolar4,9 e Pang, 10 anos depois, relatou a primeira tonsilectomia por eletrocauterização bipolar.10
Atualmente, a tonsilectomia é feita por diversos procedimentos e técnicas, inclusive a dissecção a frio tradicional, a eletrocauterização mono e bipolar, a criocirurgia, aplicação de sistema de abrasão térmica e bisturi ultrassônico, excisão por coablação, radiofrequência e laser.11 Apesar das diferentes técnicas disponíveis para tonsilectomia, não há, até o momento, consenso e evidências conclusivas na literatura sobre o melhor método de execução da tonsilectomia e nenhuma dessas técnicas foi aceita universalmente como a melhor.12–14
Cada uma das técnicas apresenta vantagens e desvantagens e os otorrinolaringologistas têm como objetivo usar a mais adequada. Essas técnicas têm sido frequentemente comparadas por diferentes pesquisadores em todo o mundo, especialmente a técnica de dissecção a frio (TDF) tradicional versus a técnica de eletrocauterização bipolar (TEB). No entanto, os resultados são muito diversos, possivelmente devido a diferenças de parâmetros, como etnia, número de casos estudados, condições ecológicas, estilo de vida, habilidade do cirurgião, tempo de investigação etc. Portanto, decidimos avaliar e comparar as complicações das duas técnicas mais comumente usadas, TDF e TEB, em pacientes internados no Vali‐e‐Asr Hospital de Birjand, no leste do Irã, de outubro de 2013 a outubro de 2015.
MétodoO projeto foi submetido ao Comitê de Ética Institucional e aprovado (n° 01.09.1393). Este é um ensaio clínico controlado e randomizado (ECCR), prospectivo e duplo‐cego. Os pacientes com obstrução das vias aéreas superiores, tonsilites crônicas ou recorrentes, ou ambos, foram incluídos no estudo. Eles foram internados no Departamento de Otorrinolaringologia do Vali‐e‐Asr Hospital da Birjand University of Medical Sciences, de outubro de 2013 a outubro de 2015, e agendados para serem submetidos a tonsilectomia eletiva. Os participantes de mesma faixa etária foram alocados aleatoriamente nos grupos de tonsilectomia TEB ou TDF na proporção de 2:1.
Os critérios de exclusão foram: histórico de tonsilite nas duas semanas anteriores, diátese hemorrágica, distúrbios hematológicos, malformação congênita das tonsilas, malformações craniofaciais, tonsilas com aparência assimétrica, distúrbios neurológicos, sensibilidade a medicamentos anestésicos, abscesso peritonsilar (tonsilite), malignidade tonsilar suspeita ou confirmada e diabetes.
Antes da cirurgia, os pacientes ou pais receberam uma explicação detalhada do procedimento. Em seguida, foi elaborado um histórico detalhado e feito um exame geral da garganta, ouvidos, nariz e pescoço. Foram avaliados: hemograma completo (CBC), velocidade de sedimentação de eritrócitos (ESR), hemoglobina (Hb), tempo de trombina parcial (PTT), tempo de trombina parcial ativada (APTT), contagem de plaquetas e tipo sanguíneo; para pacientes com mais de 40 anos, foram solicitados o eletrocardiograma e uma radiografia de tórax.
Em seguida, todos os candidatos à tonsilectomia foram colocados na mesa de cirurgia na posição de Rose (posição supina, com um saco de areia entre os ombros, extensão do pescoço e apoio da cabeça) e submetidos à anestesia geral, de acordo com o protocolo‐padrão. A boca dos pacientes foi mantida aberta adequadamente com um abridor de boca Boyle‐Davis, para a devida exposição da orofaringe. Os pacientes foram operados com a TDF ou TEB e suas tonsilas foram removidas. Todas as cirurgias foram feitas pelo mesmo cirurgião.
A tonsilectomia no grupo TDF foi iniciada com a incisão do pilar anterior com bisturi de tonsila. Após identificar o tecido conjuntivo frouxo sob a tonsila, foi feita a dissecção do tecido com um instrumento rombo, do polo superior até o polo inferior, foi então clampeado e removido completamente com um laço metálico de Eve. Após a dissecção, a fossa tonsilar foi tamponada com uma compressa de algodão por alguns minutos e, em seguida, a outra tonsila foi removida de forma semelhante. Finalmente, as compressas de gaze foram removidas e, quando necessário, suturas com fios absorvíveis foram usadas para garantir a hemostasia.
No grupo TEB, foi usada a eletrocauterização com pinça bipolar baioneta (Martin, fabricada na Alemanha) (potência ajustada em 40–50W). Nessa técnica, foi feita inicialmente uma incisão palatoglossal do polo superior em direção ao inferior com a ponta de uma pinça bipolar. Quando o tecido conjuntivo frouxo peritonsilar foi identificado, a tonsila foi completamente removida. Durante a dissecção, os vasos encontrados foram cauterizados e depois separados da tonsila. Qualquer hemostasia adicional da fossa tonsilar foi assegurada através da coagulação com a pinça bipolar. Somente após a hemostasia completa de ambas as fossas tonsilares as compressas de gaze foram removidas. A duração das cirurgias foi monitorada (em minutos) por uma enfermeira desde a colocação do abridor de boca Davis até sua remoção pelo cirurgião.
Nesta investigação, foram incluídas as variáveis tempo de cirurgia, quantidade de perda sanguínea intraoperatória, hemorragia pós‐operatória, intensidade da dor local 4 e 24 horas após a operação e presença de náusea e/ou vômito. Essas variáveis foram medidas de forma cega por um enfermeiro especialista e treinado.
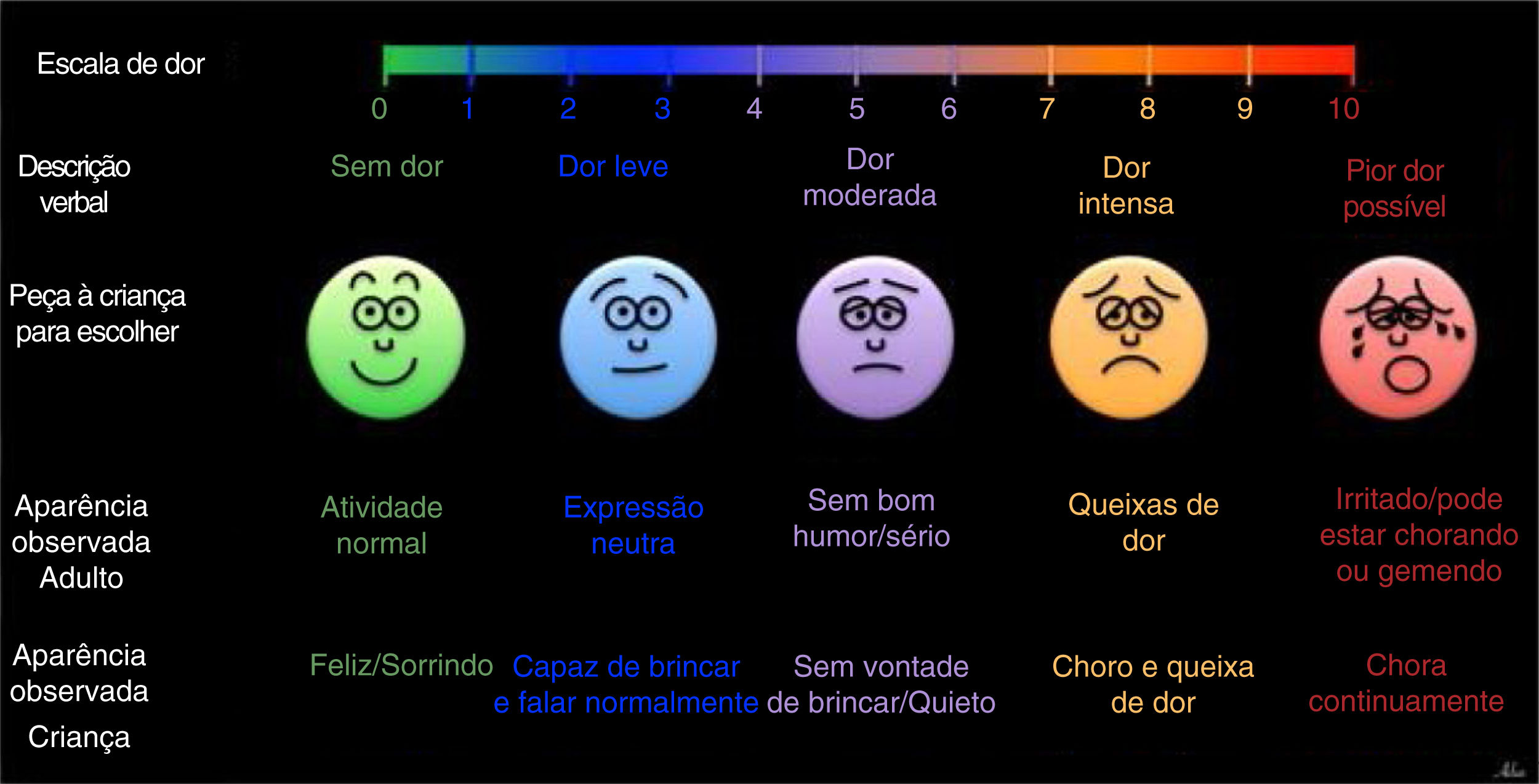
A intensidade da dor foi estimada por meio da escala visual analógica (EVA) em 4 e 24 horas de pós‐operatório. Para pacientes adultos, usou‐se a escala numérica de dor para expressar a intensidade, enquanto a escala facial de dor foi usada para pacientes pediátricos (fig. 1). Assim, antes da cirurgia, a criança e os pais foram instruídos sobre o uso das escalas de dor, principalmente em relação à escala facial, por uma enfermeira pediátrica experiente.15
A quantidade de perda sanguínea intraoperatória foi medida com o cálculo da a diferença do peso das compressas de gaze antes e após o seu uso na cirurgia, adicionou‐se essa diferença ao peso total de sangue aspirado pelo aparelho de sucção.
Os pacientes receberam alta no dia seguinte à cirurgia com prescrição oral de acetaminofen para controle da dor a cada 8 horas, a partir do primeiro dia de pós‐operatório (650mg para adultos e 15mg/kg para pacientes pediátricos) caso necessário. Uma lista de verificação foi fornecida aos pacientes adultos ou pais de pacientes pediátricos para preenchimento diário (durante os 10 dias seguintes), incluía como hemorragia pós‐operatória, náusea e/ou vômito e temperatura corporal. Por fim, todos os pacientes foram examinados no 10° dia do pós‐operatório e tiveram o seu prontuário avaliado.
As análises estatísticas foram feitas com o software estatístico SPSS 22 (IBM, EUA). Os dados foram avaliados estatisticamente pelos testes U de Mann‐Whitney e qui‐quadrado. Todos os valores foram expressos como média ± desvio‐padrão. Os valores foram considerados significativos com p < 0,05.
ResultadosEste estudo foi feito com 534 pacientes agendados para tonsilectomia eletiva através das técnicas de dissecção a frio ou eletrocauterização bipolar.
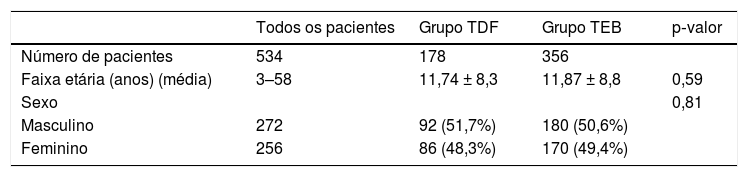
Foram operados com a TDF 178 pacientes e 356 pacientes com a TEB. A média de idade dos pacientes foi de 11,7 ± 8,8 e 11,87 ± 8,8 anos para os grupos TDF e TEB, respectivamente (p = 0,59). Além disso, 92 pacientes (51,7%) no grupo TDF e 180 pacientes (50,6%) no grupo TEB eram do sexo masculino (p = 0,81). Não foram encontradas diferenças significativas nessas características demográficas entre os pacientes dos dois grupos (tabela 1). As principais indicações para cirurgia foram tonsilite recorrente (34,3%), obstrução de vias aéreas superiores (27,5%), ambas concomitantemente (34,5%), e outras (3,7%).
Informações demográficas dos pacientes submetidos a cirurgias com diferentes técnicas (dissecção a frio e eletrocautério bipolar)
| Todos os pacientes | Grupo TDF | Grupo TEB | p‐valor | |
|---|---|---|---|---|
| Número de pacientes | 534 | 178 | 356 | |
| Faixa etária (anos) (média) | 3–58 | 11,74 ± 8,3 | 11,87 ± 8,8 | 0,59 |
| Sexo | 0,81 | |||
| Masculino | 272 | 92 (51,7%) | 180 (50,6%) | |
| Feminino | 256 | 86 (48,3%) | 170 (49,4%) |
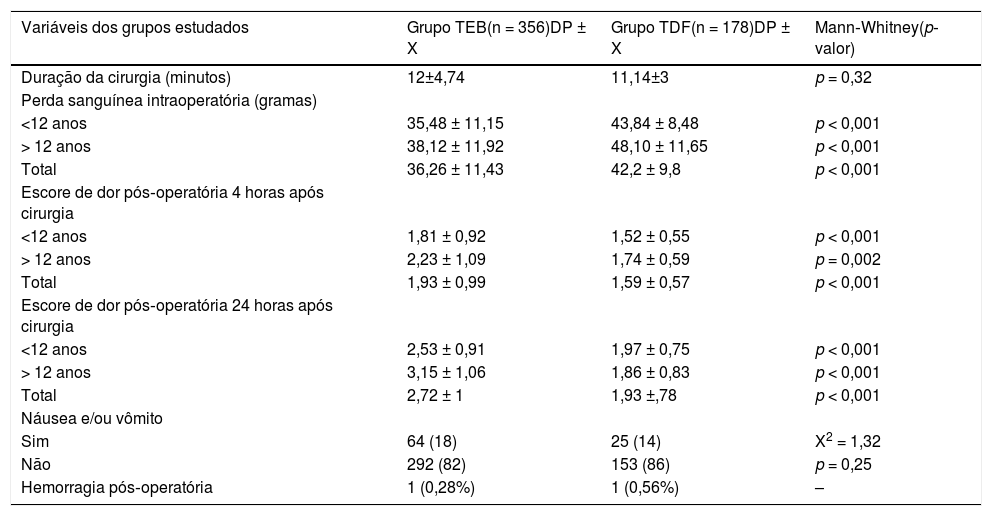
Embora o tempo médio de duração da operação tenha sido maior no grupo TEB (12 ± 4,7 minutos) do que no grupo TDF (11,14 ± 3 minutos), a diferença não foi estatisticamente significativa (p = 0,32).
A quantidade média de perda sanguínea intraoperatória foi significativamente maior no grupo TDF quando comparada com a do grupo TEB (p < 0,001) (tabela 2).
Comparação das médias ± DP das variáveis estudadas nos dois grupos submetidos às cirurgias com dissecção a frio (TDF) e eletrocautério bipolar (TEB)
| Variáveis dos grupos estudados | Grupo TEB(n = 356)DP ± X | Grupo TDF(n = 178)DP ± X | Mann‐Whitney(p‐valor) |
|---|---|---|---|
| Duração da cirurgia (minutos) | 12±4,74 | 11,14±3 | p = 0,32 |
| Perda sanguínea intraoperatória (gramas) | |||
| <12 anos | 35,48 ± 11,15 | 43,84 ± 8,48 | p < 0,001 |
| > 12 anos | 38,12 ± 11,92 | 48,10 ± 11,65 | p < 0,001 |
| Total | 36,26 ± 11,43 | 42,2 ± 9,8 | p < 0,001 |
| Escore de dor pós‐operatória 4 horas após cirurgia | |||
| <12 anos | 1,81 ± 0,92 | 1,52 ± 0,55 | p < 0,001 |
| > 12 anos | 2,23 ± 1,09 | 1,74 ± 0,59 | p = 0,002 |
| Total | 1,93 ± 0,99 | 1,59 ± 0,57 | p < 0,001 |
| Escore de dor pós‐operatória 24 horas após cirurgia | |||
| <12 anos | 2,53 ± 0,91 | 1,97 ± 0,75 | p < 0,001 |
| > 12 anos | 3,15 ± 1,06 | 1,86 ± 0,83 | p < 0,001 |
| Total | 2,72 ± 1 | 1,93 ±,78 | p < 0,001 |
| Náusea e/ou vômito | |||
| Sim | 64 (18) | 25 (14) | X2 = 1,32 |
| Não | 292 (82) | 153 (86) | p = 0,25 |
| Hemorragia pós‐operatória | 1 (0,28%) | 1 (0,56%) | – |
A intensidade da dor local, em 4 e 24 horas após a cirurgia, foi significativamente maior no grupo TEB do que no grupo TDF (p < 0,001) (tabela 2).
Náuseas e/ou vômitos não apresentaram diferenças significativas na comparação entre os dois grupos.
DiscussãoA morbidade da tonsilectomia permanece alta. Ao longo dos anos houve a evolução de diversas técnicas com vistas a diminuir essas complicações (principalmente a perda sanguínea e a dor pós‐operatória).16 As complicações da tonsilectomia por dissecção a frio17 e também métodos de eletrocauterização bipolar18 já foram estudados por nossa equipe de pesquisa. No presente estudo, as taxas de morbidade dessas duas técnicas foram avaliadas e comparadas.
Embora haja controvérsias sobre qual técnica é a melhor para a tonsilectomia, é bem aceito que a técnica ideal deve ser rápida, reduzir a dor pós‐operatória, ser o mais segura possível, mostrar eficácia e minimizar ou evitar o sangramento perioperatório.15,19
De acordo com os achados desta pesquisa, a perda sanguínea intraoperatória foi significativamente menor no grupo TEB do que no grupo TDF, o que está de acordo com outros estudos similares e com os resultados de artigos publicados anteriormente por Hashemi et al. (2002)20 Silveria et al. (2003),15 Kousha et al. (2007),21 Adoga (2011),19 Ahmad & Bassiouny (2009),22 Guragain et al. (2010),14 Vithyathil et al. (2017)13 e Ali et al. (2014).12 A perda de sangue é um parâmetro muito importante, principalmente na cirurgia infantil, pois a criança tem uma quantidade pequena de volume sanguíneo circulante e o sangramento pode causar distúrbios, como fadiga mental e física, e levar a desfechos desfavoráveis.23,24 Como no procedimento de eletrocauterização bipolar a dissecção da tonsila e coagulação dos vasos são feitas simultaneamente, há pouco ou nenhum sangramento, o que representa uma grande vantagem desse método, especialmente em crianças.25,26
A hemorragia pós‐operatória é a complicação com maior risco de fatalidade, ocorre em menos de 10% dos pacientes e, na maioria das vezes, nas primeiras 24 horas após a cirurgia.15 Windfuhr e Seehafer (2001), com base em um estudo feito com 602 pacientes, dividiram o sangramento pós‐operatório em duas categorias: hemorragia primária, que ocorre durante as primeiras 24 horas após a cirurgia (< 24h), e hemorragia secundária, que ocorre após 24 horas (> 24h).27 A frequência dessa complicação depende do procedimento empregado e varia entre 1% e 6% em diferentes pacientes.11 Em estudos anteriores, a taxa de sangramento após a tonsilectomia foi de 1,3% para TDF e 3,9% para a TEB.16 As taxas de hemorragia secundária foram de 2,3% para TEB e 1% para TDF.28 Lowe et al. (2007) concluíram que a tonsilectomia por diatermia está associada a um alto risco de sangramento secundário.29 Essa complicação foi rara em nosso estudo (um caso para cada grupo) e suas taxas foram de 0,56% e 0,28% para os grupos TDF e TEB, respectivamente. Em conformidade com o nosso estudo, alguns estudos têm mostrado uma taxa de hemorragia pós‐operatória baixa e estaticamente não significativa.30 Silveria et al. (2003) relataram um caso para cada grupo, TDF e TEB.11 No estudo de Adoga, não houve sangramento pós‐operatório.19 Na investigação de Yilmaz et al. (2012), apenas um caso no grupo TDF apresentou hemorragia pós‐operatória primária.31 No estudo de Ali et al. (2014), a incidência desse parâmetro foi de 5,6% no grupo TEB.12 E no estudo de Chettri, 3,06% no grupo TDF.23,24
Outro parâmetro da presente investigação foi a duração da cirurgia. É um fator importante, busca‐se a menor duração, pois a redução do tempo de cirurgia representa menos tempo sob anestesia e, consequentemente, uma recuperação mais rápida. O tempo de cirurgia em nosso estudo, ao contrário da maioria das investigações anteriores, foi maior no grupo TEB do que no grupo TDF, embora a diferença não tenha sido significativa. Da mesma forma, em alguns outros estudos de Kujawski et al. (1997),32 Lassaletta et al. (1997),33 Bukhari & Al‐Ammar (2007)34 e Yilmaz et al. (2012),31 a duração da cirurgia não foi significativamente diferente. No entanto, ao contrário do nosso estudo e dos supracitados, a maioria das pesquisas feitas por Silveria et al. (2003),11 Kousha et al. (2007),21 Guragain et al. (2010),14 Adoga (2013),19 Ali et al. (2014)12 e Vithayathil et al. (2017)13 relatou uma duração da cirurgia significativamente maior no grupo TDF.
A maior duração da cirurgia no grupo TEB em nosso estudo pode ser atribuída a fatores como a habilidade do cirurgião e a velocidade da cirurgia no procedimento de dissecção a frio. Nesse aspecto em particular, o nosso cirurgião apresentou o menor tempo de cirurgia no método de dissecção a frio quando comparado com estudos semelhantes. No presente estudo, a duração média da cirurgia no grupo TDF foi de 11,14 ± 3 minutos, enquanto nos outros estudos foram: no estudo de Ali et al. = 13,5',12 Kusha et al. = 15',21 Chettri et al. = 16,5',24 Vithayathil et al. = 18',13 Silveria et al. = 21',11 Guragain et al. = 23',14 Bukhari & Al‐Ammar = 23' 34e Yilmaz et al. = 27'.31
Náuseas e/ou vômitos constituíram o outro parâmetro abordado neste estudo. Embora a incidência dessa variável tenha sido maior no grupo TEB do que no grupo TDF, não foi encontrada diferença significativa entre os dois grupos. Esse resultado apresenta uma boa correspondência com o achado de Stavroulaki et al. (2007),16 que compararam a morbidade da tonsilectomia entre os métodos de dissecção a frio e de cauterização térmica.16 O vômito grave pode causar desidratação, com a necessidade de hospitalização dos pacientes, para que sejam submetidos à administração intravenosa de fluidos.16 Felizmente, neste estudo os pacientes envolvidos apresentaram vômito leve e não precisaram de hospitalização.
A intensidade da dor foi um parâmetro adicional neste estudo, foi acompanhada e comparada entre os grupos TEB e TDF em dois momentos, 4 e 24 horas após a cirurgia. Em ambos os momentos avaliados, os pacientes submetidos à tonsilectomia com a TEB apresentaram maior intensidade de dor do que os pacientes do grupo TDF. Da mesma forma, escores mais altos de intensidade da dor com a TEB foram relatados por Gendy et al. (2005)28 e Silveria et al. (2003).11 No estudo de Ali et al. (2014),12 embora a dor pós‐operatória inicial não fosse estatisticamente diferente entre os grupos TEB e TDF, posteriormente, no 7° e 14° dias após a cirurgia, a gravidade da dor foi significativamente maior nos pacientes que foram submetidos à tonsilectomia com a TEB.12 Em estudos feitos por Chettri et al. (2010),23,24 Adoga (2011)19 e Bukhari & Al‐Ammar (2007),34 uma porcentagem significativamente maior de pacientes no grupo TEB queixou‐se de maior intensidade de dor que aqueles no grupo TDF, o que é consistente com nossos achados. Fida & Sendi (2013),15 Yilmaz et al. (2012)31 e Stavroulaki et al. (2007)16 avaliaram e compararam a intensidade da dor entre duas técnicas de tonsilectomia: dissecção a frio e cauterização térmica. Seus achados mostraram que a gravidade da dor foi menor no grupo TDF quando comparado com o grupo TEB, o que é inconsistente com nossos resultados. Nos estudos de Alam et al. (2011),35 Vithayathil et al. (2017)13 e Hashemi et al. (2002),20 a intensidade da dor não mostrou diferença significativa entre os grupos TEB e TDF. As diferenças observadas na intensidade da dor em diferentes estudos podem estar relacionadas a vários fatores, como a duração da doença, quantidade e gravidade da energia empregada durante a cirurgia, calor gerado que leva à queimadura do tecido, tamanho da área de corte, tolerância à dor etc.
ConclusãoCom base nos achados do presente estudo, a perda sanguínea intraoperatória foi significativamente reduzida no grupo TEB. Esse parâmetro é uma vantagem importante para a tonsilectomia, especialmente em pacientes pediátricos, devido ao seu baixo volume sanguíneo. A hemorragia nesses pacientes pode levar a distúrbios desfavoráveis. Assim, a TEB é sugerida para tonsilectomia em crianças. Os outros parâmetros avaliados neste estudo apresentaram melhores desfechos no grupo TDF; portanto, essa técnica é a sugerida para tonsilectomia em pacientes adultos.
Conflitos de interesseOs autores declaram não haver conflitos de interesse
FinanciamentoEste trabalho foi financiado pela Birjand University of Medical Sciences (Subsídio n° 1012).
Aos pacientes e seus parentes, sem os quais este trabalho não teria sido possível.
Como citar este artigo: Mofatteh MR, Salehi F, Hosseini M, Hassanzadeh‐Taheri M, Sharifzadeh G, Hassanzadeh‐Taheri M. Comparison of postoperative morbidity between conventional cold dissection and bipolar electrocautery tonsillectomy: which technique is better?. Braz J Otorhinolaryngol. 2020;86:427–33.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.