A glândula parótida acessória (GPA) está presente em 56% da população geral de acordo com Toh et al.1 Embora as doenças da GPA sejam semelhantes às encontradas na glândula parótida principal, a presença de uma GPA não aumenta o risco de parotidite por si só.2 Além disso, apesar dos relatos de lesões malignas da GPA na literatura, raramente a sialolitíase obstrutiva na GPA tem sido relatada.3–6
A principal característica clínica da sialolitíase da GPA é o aparecimento de edema localizado anteriormente à glândula parótida principal, especificamente ao comer.6 Devido à localização da GPA, ela representa um potencial desafio diagnóstico para muitos médicos.
O objetivo deste artigo é relatar o primeiro caso publicado de sialolitíase de GPA com extrusão percutânea durante o período perioperatório e revisar as questões da literatura sobre doenças obstrutivas crônicas que afetam a GPA.
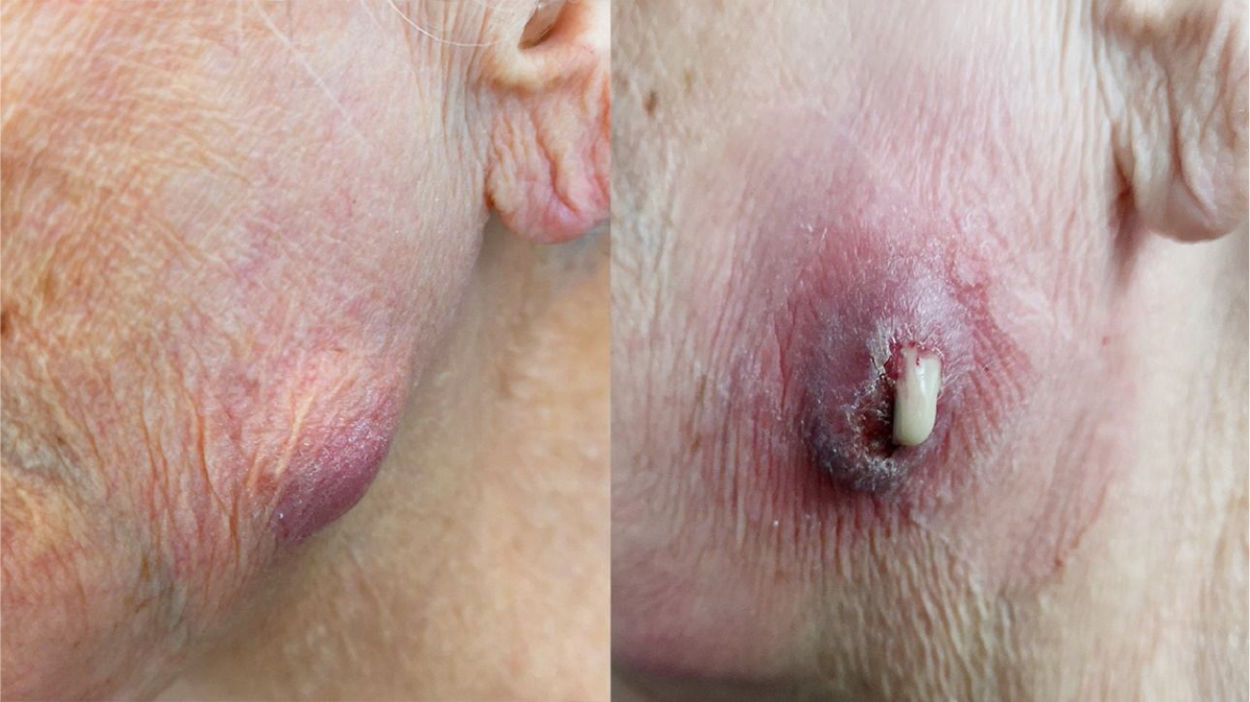
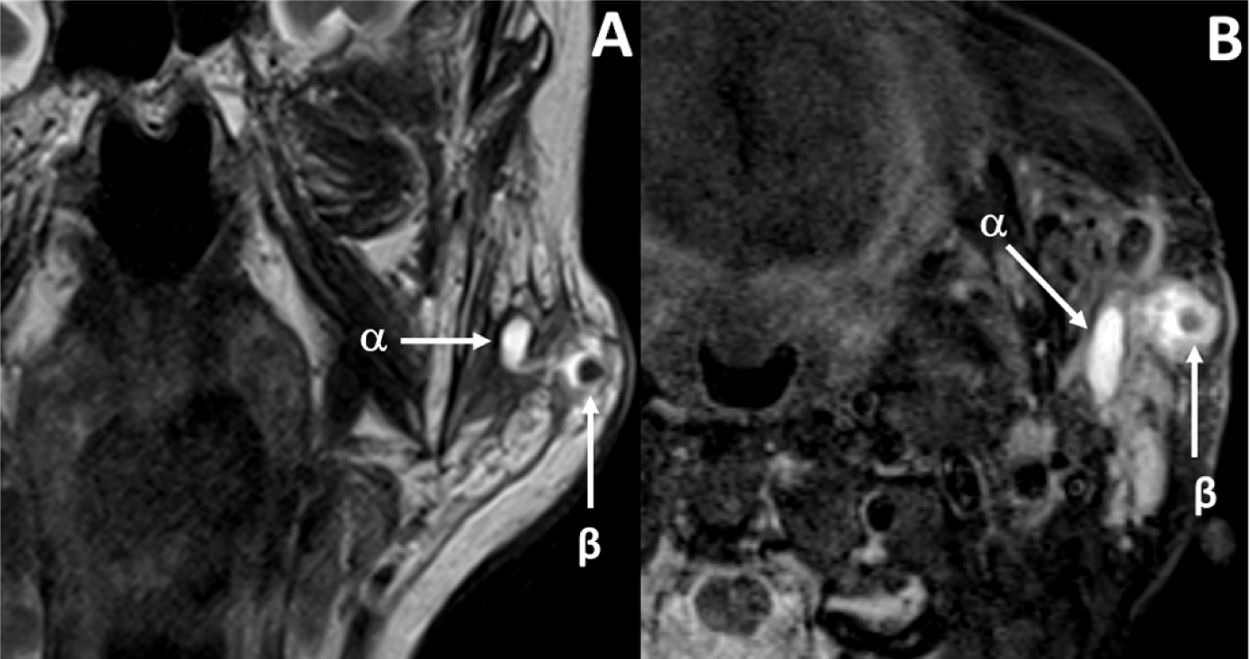
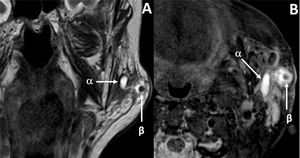
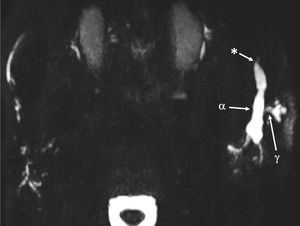
Relato de casoUma paciente do sexo feminino de 91 anos foi admitida no pronto‐socorro com edema de parótida anterior esquerda acima do osso da mandíbula (fig. 1). O exame físico da cavidade oral confirmou a presença de bloqueio do ducto de Stensen esquerdo e dor na área zigomática esquerda da face. A ultrassonografia das glândulas salivares mostrou grande dilatação do ducto de Stensen, com presença de litíase de 4mm em uma potencial glândula acessória. O diagnóstico foi concluído com ressonância magnética após o protocolo de sialografia, que confirmaram a presença de alterações inflamatórias agudas e presença de litíase de 4mm na GPA esquerda (fig. 2). Além disso, foi evidenciada a presença de estenose moderada do ducto principal, que levou a grave dilatação retrógrada do ducto de Stensen e alterações inflamatórias agudas da glândula parótida principal (fig. 3). Portanto, a paciente foi diagnosticada com sialoadenite de GPA causada por sialolitíase.
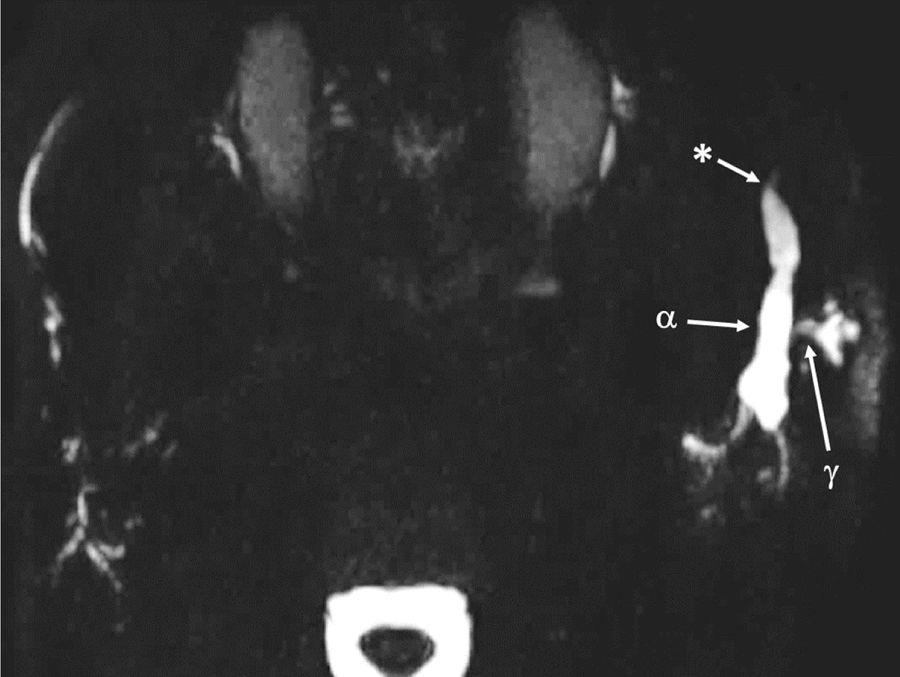
Reconstrução MIP de projeção axial de sialografia por RM em 3D, mostra a presença de pequenos ductos anteriores e laterais à glândula parótida esquerda que drenam para o ducto de Stensen principal (α), em conformidade com um lobo parotídeo acessório. O ducto de Stensen mostra‐se gravemente dilatado (γ) secundário a um acentuado estreitamento distal(*).
De acordo com a técnica descrita por Nahieli,7 a extração percutânea da litíase sob anestesia local e sedação foi considerada, devido à idade da paciente.
Surpreendentemente, a paciente retornou ao serviço dois dias depois e citou ulceração cutânea progressiva no bucinador esquerdo com secreção purulenta (fig. 1). Diante desses achados no ambulatório, fizemos, sob anestesia local (articaína com epinefrina), o desbridamento e a retirada completa da litíase intraglandular esquerda da GPA, que media 5 ×3mm. Uma tira de gaze com terramicina foi colocada sobre o defeito cutâneo e prescreveu‐se antibiótico oral (amoxicilina‐clavulânico 875/125mg a cada 8 horas, por 10 dias). Após 2 semanas, a ferida cutânea estava completamente cicatrizada e a sintomatologia da paciente havia cessado. Após um seguimento de 6 meses, a paciente estava assintomática e não havia sinais de sialoadenite obstrutiva crônica.
DiscussãoA GPA está localizada na área lateral da face atrás do processo zigomático, geralmente anterior à glândula parótida, paralelo ao ducto de Stensen e superficial ao músculo masseter.8 Ela pode estar situada na parte superior ou inferior do ducto de Stensen. Apesar de sua prevalência em mais de 50% dos seres humanos,1 os distúrbios de GPA podem configurar um desafio diagnóstico quando sua existência é desconhecida pelos médicos.
O tecido glandular acessório, diferente da glândula parótida principal, apresenta ácinos serosos e mucosos.1 Essa característica histopatológica revela falta de diferenciação da GPA. A glândula parótida principal mostra ácinos mistos9 apenas na fase neonatal e os ácinos serosos são predominantes na idade adulta. Os ácinos mucosos são conhecidos por serem mais propensos à sialolitíase, como é o caso das glândulas submandibulares.10 Assim, a presença de ácinos mucosos poderia justificar a predisposição da GPA em desenvolver sialolitíase.
Anteriormente, a literatura mostrou várias publicações que relatavam diferentes tumores originados na GPA. Entre os tumores benignos que a acometem, o adenoma pleomórfico é o mais comum. Já entre os tumores malignos, o carcinoma mucoepidermoide, linfoma, linfoepitelioma ou carcinoma de células acinares são os mais comuns.4
Há poucos artigos disponíveis sobre sialoadenite obstrutiva crônica que afeta especificamente a GPA causada pela sialolitíase.3–6 Entretanto, um caso de extrusão cutânea espontânea de uma litíase de glândula parótida acessória não foi encontrado na literatura médica pesquisada.
Recentemente, foi postulada a possível participação da GPA no desenvolvimento de sialoadenite parotídea.2 A presença da GPA e o comprimento do ducto de Stensen junto com quaisquer cálculos dentro da glândula acessória3,5 foram relacionados e são significativos para o desenvolvimento de parotidite.
Pacientes que apresentam sialolitíase de GPA comumente descrevem um inchaço da região anterior da parótida, geralmente ao comer, que pode envolver a glândula parótida principal. O diagnóstico clínico deve ser complementado com um estudo radiológico composto por ultrassonografia e/ou TC ou RM. Nos últimos anos, o uso da sialografia por ressonância magnética tem sido recomendado. As técnicas de ressonância magnética podem demonstrar com alta especificidade a presença de estenoses, cálculos minúsculos ou outras causas menos frequentes de obstrução,10 enquanto poupam o paciente da exposição à radiação associada a uma tomografia computadorizada.
O tratamento da sialolitíase de GPA ainda não foi padronizado devido à natureza incomum dessa condição clínica. A maioria dos autores preconiza o tratamento conservador como primeira etapa, com antibióticos orais e antiinflamatórios para a dor.6 O tratamento cirúrgico é provavelmente mais apropriado quando os sintomas reaparecem após a falha do tratamento clínico. A abordagem cirúrgica recomendada para a retirada da GPA e de sua litíase4,5 é através de uma incisão de parotidectomia e dissecção anterior à glândula parótida para alcançar a GPA. Por outro lado, uma abordagem transoral com microscópio e com monitoração rigorosa do nervo facial3 também pode ser considerada.
ConclusãoA glândula parótida acessória pode apresentar sialoadenite obstrutiva crônica relacionada à sialolitíase. O conhecimento da presença da glândula parótida acessória deve ser disseminado para que os médicos possam fazer o diagnóstico e tratamento precoces e, em última instância, evitar complicações associadas, como ulceração da pele facial e extrusão da litíase.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Barrueco AS, Guijarro BS, Galán FG, Español CC. Spontaneous percutaneous extrusion of an accessory parotid gland lithiasis. Braz J Otorhinolaryngol. 2021;87:758–60.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.