O glomangiopericitoma (GPC), um raro tumor nasossinusal, foi descrito pela primeira vez em 1942 por Stout e Murray sob o termo agora mais abrangente hemangiopericitoma.1 Semelhantemente a todos os hemangiopericitomas, os GPCs originam‐se de pericitos; entretanto, o último surge distintamente na região nasossinusal e nos pericitos de Zimmerman. Essas neoplasias de baixo potencial maligno estão localizadas na cavidade nasal. Envolvimento paranasal e extensão para a base do crânio são incomuns.2 Se houver envolvimento dos seios paranasais, os seios esfenoidal e etmoidal são os mais comumente afetados.3 Os sintomas são causados pelo efeito da massa e incluem cefaleia, congestão nasal, epistaxe e sinusite.2 Não há uma etiologia clara para os GPCs, mas eles foram associados a gravidez, hipertensão, trauma anterior e uso de corticosteroides.3 Além disso, Lasota et al. demonstraram que essas neoplasias apresentam superexpressão de B‐catenina e ciclina D1, apoiam seu papel na patogênese do GPC, bem como a utilidade do primeiro como marcador diagnóstico.4,5 Esses tumores são responsáveis por menos de 0,5% de todas as neoplasias nasossinusais e geralmente têm um prognóstico excelente após a excisão cirúrgica completa.6 Descrevemos uma série de casos de GPC que se apresentam como obstrução nasal, hiposmia e epistaxe recorrente.
Série de casosCaso 1Um homem de 51 anos com história de doença arterial coronariana, hipertensão, sinusite crônica e tabagismo apresentou‐se com queixa de obstrução nasal direita nos últimos 6 meses. Os sintomas associados incluíram hiposmia unilateral do lado direito e epistaxe. Ao exame físico, a rinoscopia anterior revelou uma lesão polipoide que preenchia toda a cavidade nasal direita, enquanto o lado esquerdo estava normal. Devido ao tamanho da lesão, o ponto de origem não pôde ser determinado com endoscopia nasal em consultório. A tomografia computadorizada (TC) sem contraste dos seios da face foi feita e revelou uma lesão tumoral expansiva dentro da cavidade nasal direita que produzia remodelação abaixo do meato inferior, supressão quase completa do meato médio, desvio septal para a esquerda e alterações pós‐obstrutivas à direita, dos seios maxilar, etmoidal e frontal. A base anterior do crânio e a lâmina papirácea permaneceram intactas e nenhuma destruição óssea agressiva foi observada.
A biópsia da lesão revelou um diagnóstico de glomangiopericitoma nasossinusal. O paciente foi submetido a excisão cirúrgica definitiva, com ressecção da concha média direita, antrostomia maxilar direita, etmoidectomia total direita, ampla excisão local da mucosa do septo nasal e endoscopia nasal esquerda com margens intraoperatórias negativas. Foi observado que a lesão encontrava‐se aderida à mucosa septal posterossuperior. Em sua consulta clínica mais recente – 3 anos após a cirurgia – ele estava assintomático e sem evidência de recorrência.
Caso 2Um homem de 56 anos com história de hipertensão apresentou queixa de tumor nasal do lado direito e dor nasal do mesmo lado ocasional associada ao levantamento de objetos pesados. Um ano antes da apresentação, o paciente envolveu‐se em um acidente com veículo motorizado e os exames de imagem incidentalmente demonstraram a presença um meningioma frontal direito e uma lesão nasossinusal direita. O meningioma foi acompanhado pela neurocirurgia com ressonância magnética (RM) periódica, que confirmou a presença de lesão tumoral nasossinusal direita de crescimento lento. Ele desenvolveu epistaxe direita significativa, que exigiu tamponamento seguido de uso de cautério em uma clínica externa quatro meses antes de nossa avaliação. Na apresentação inicial, o exame físico foi normal. A endoscopia nasal revelou uma lesão polipoide bem demarcada que se originava do recesso esfenoetmoidal direito, projetava‐se para baixo na cavidade nasal até a face anterior da coana. A TC dos seios da face foi obtida para melhor avaliar a anatomia da base do crânio, que demonstrou uma lesão tumoral lobulada de 3cm na cavidade nasal direita em região posterior, bem como uma lesão menor, que media 1cm, ao longo da face esquerda do septo nasal. Nenhuma destruição ou envolvimento ósseo foi observado na imagem.
O paciente foi encaminhado para excisão cirúrgica definitiva do tumor, com ressecção da concha média direito, antrostomia maxilar direita, etmoidectomia total direita, ressecção parcial da concha superior direita, antrostomia esfenoidal direita e septectomia posterior, com ressecção total da lesão septal posterior direita. As margens intraoperatórias foram negativas. A anatomopatologia final foi consistente com um GPC nasossinusal à direita e um pólipo nasossinusal fibrótico no septo posterior esquerdo. Até o momento, três meses após a excisão completa, o paciente não apresenta evidência de recorrência.
Caso 3Um homem de 40 anos com história de doença do refluxo gastroesofágico, apneia obstrutiva do sono e obesidade foi encaminhado para avaliação da sensação de corpo estranho na garganta e tosse significativa nos últimos 3 meses. A nasofaringolaringoscopia flexível revelou uma lesão polipoide vermelha brilhante aderida ao septo direito, bem como vários pólipos mediais à concha média. Devido à localização incomum do pólipo, uma TC foi feita, a qual mostrou opacificação parcial de um recesso descendente, estendia‐se do seio frontal direito medialmente ao longo do osso nasal e da cavidade nasal direita profundamente até a concha média, bem como à concha média bolhosa bilateralmente sem quaisquer sinais de alterações ósseas reativas ou destrutivas.
Ele foi submetido a tratamento definitivo com excisão cirúrgica do pólipo nasal direito, ressecção bilateral da concha bolhosa e redução da concha inferior. A lesão septal nasal direita excisada foi identificada como um GPC nasossinusal. Até o momento, um mês após a excisão completa, o paciente não apresenta evidência de recorrência.
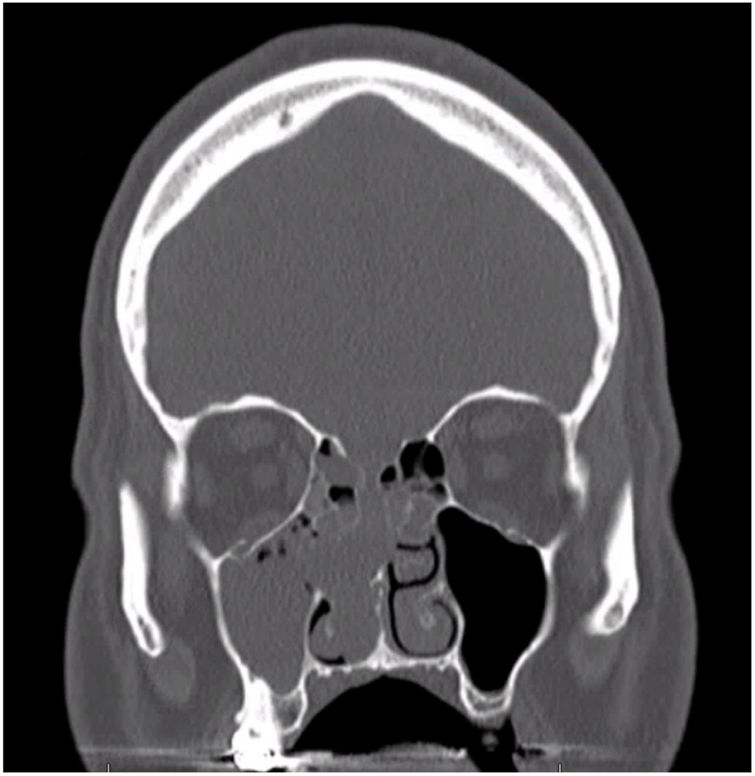
DiscussãoO GPC nasossinusal é uma entidade rara, diferente de outros hemangiopericitomas. Macroscopicamente, essas lesões aparecem como massas polipoides hemorrágicas, vermelhas ou rosadas e carnudas que sangram facilmente à palpação.2,6 O tamanho médio é de aproximadamente 3cm, mas pode chegar a 8cm.2 O diagnóstico clínico pode ser desafiador, muitas vezes se usa TC ou RM, embora os achados radiográficos possam ser inespecíficos. Na TC, essas lesões aparecem como massas de tecidos moles com realce, com aparência semelhante a um pólipo inflamatório (fig. 1). Na RM ponderada em T1, o tumor aparece como lesão isointensa, embora possa variar de isointensa a hipointensa em imagens ponderadas em T2.2,5
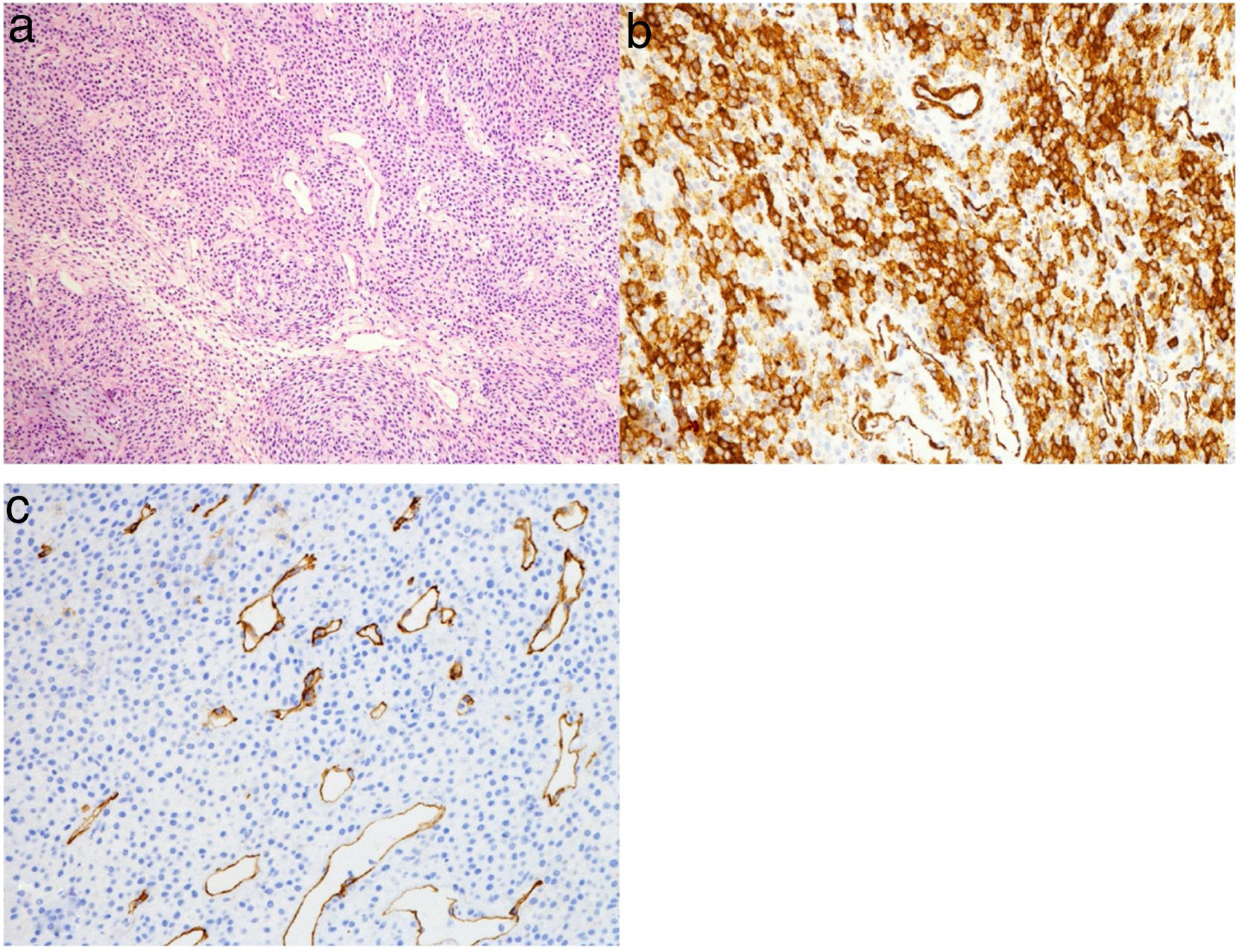
O diagnóstico diferencial para lesões hemorrágicas da cavidade nasal é extenso e inclui tumores glômicos, angioleoimioma, hemangioma capilar lobular, tumor fibroso solitário, angiofibroma e miopericitoma com o diagnóstico final que exige análise histológica.7,8 Histologicamente, o GPC é um tumor não encapsulado, bem delineado e subepitelial, composto de células fusiformes compactadas crescendo em padrão fascicular, estoriforme, espiral ou em paliçada. Na análise imuno‐histoquímica, essas células apresentam coloração positiva para actina, vimentina e beta catenina, mas negativas para desmina, queratina e S10 (fig. 2 a‐c).3,8 Consistentemente com seu prognóstico, o GPC histologicamente tem atividade mitótica limitada e menos atipia em comparação com neoplasias mais malignas e agressivas.6
Essas neoplasias tendem a ser radiorresistentes, mas têm um prognóstico excelente quando tratadas cirurgicamente.3 A abordagem mais comum para o tratamento do GPC nasossinusal envolve a excisão completa com uma abordagem endoscópica. A extensão intracraniana e o envolvimento da fossa pterigopalatina não são contraindicações para a excisão cirúrgica endoscópica do tumor.5 Além disso, tumores grandes ou altamente vasculares podem se beneficiar da embolização seletiva pré‐operatória antes da excisão endoscópica.
O manejo pós‐operatório deve incluir vigilância em longo prazo com endoscopia nasal programada a intervalos regulares, já que a taxa de recorrência local do GPC nasossinusal pode ser de até 40%. A maioria das recorrências ocorre em 5 anos após a excisão.9 Foi demonstrado que as recorrências locais ocorrem até 12 anos após a excisão inicial. Além disso, a maioria das recorrências locais que ocorrem em um ano provavelmente se deve à excisão incompleta.10 As taxas de metástase são de aproximadamente 5% a 10% e geralmente são precedidas por múltiplas recorrências.5,10 No caso de doença metastática, uma combinação de radioterapia e quimioterapia pode ser usada como terapia adjuvante ou paliativa.
ConclusãoO GPC é uma neoplasia incomum da cavidade nasal e seios paranasais, que deve ser mantida no diagnóstico diferencial de massas nasossinusais. A investigação pré‐operatória geral inclui endoscopia, TC e RM para avaliar a extensão, as características e o tamanho do tumor para um planejamento pré‐operatório adequado. A análise histológica é essencial para um diagnóstico preciso. A excisão cirúrgica completa é o tratamento de escolha, com acompanhamento programado em longo prazo.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Kazi AA, McDougal EM, Howell JB, Schuman TA, Nord RS. Glomangiopericytoma: a case series with review of literature. Braz J Otorhinolaryngol. 2022;88:816–9.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.
Este manuscrito foi apresentado na reunião anual da Triological Society no Combined Otolaryngology Spring Meetings em National Harbor, Maryland. Realizada de 18 a 22 de abril de 2018.