Pacientes submetidos a tratamento cirúrgico endoscópico de fístula liquórica podem ocasionalmente apresentar coexistência de outras doenças comuns que podem ou não precisar ser tratadas antes do procedimento. Alguns pacientes podem desenvolver nova morbidade nasal relacionada ao tratamento da fístula.
ObjetivoEstudar a prevalência e o manejo de doenças nasossinusais adicionais em pacientes submetidos ao reparo endoscópico de fístula liquórica.
MétodoUma revisão retrospectiva de pacientes submetidos ao reparo endoscópico de fistula liquórica foi feita para avaliar a presença de outras morbidades nasossinusais coexistentes no pré‐operatório e no período de seguimento.
ResultadosDe 153 pacientes submetidos ao tratamento endoscópico do fistula liquórica, 97 (63,4%) eram do sexo feminino e 56 (36,6%) do masculino. A maioria dos pacientes (90,2%) tinha entre 21 e 60 anos, com média de 40,8. Verificou‐se que 64 pacientes (41,8%) apresentavam coexistência de morbidade nasossinusal no pré‐operatório, as mais comuns eram desvio de septo nasal sintomático (17,6%), rinossinusite crônica sem pólipos (11,1%) e rinossinusite crônica com pólipos (3,3%). Casos raros de hemangioma septal (0,7%) e papiloma invertido (0,7%) também foram observados. No pós‐operatório, inicialmente obteve‐se fechamento da fístula liquórica em 96,7%, que aumentou para 100% após a cirurgia de revisão nos pacientes com recorrência. A resolução das outras doenças nasossinusais coexistentes foi obtida em todos os pacientes, o seguimento variou de 10 a 192 meses. A ocorrência de uma nova morbidade nasossinusal no pós‐operatório incluiu sinéquias entre a concha média e a parede lateral do nariz (5,9%) e polipose nasossinusal (1,3%).
ConclusãoPacientes submetidos a tratamento endoscópico de fistula liquórica podem apresentar coexistência de outras doenças nasossinusais que necessitam de tratamento prévio ou concomitante ao reparo do defeito dural. Outras morbidades nasossinusais que surgem durante o pós‐operatório podem exigir tratamento adicional. Um protocolo para o manejo das condições nasossinusais coexistentes garante um desfecho bem‐sucedido.
O tratamento cirúrgico endoscópico transnasal tornou‐se o padrão de tratamento para pacientes com fístula liquórica (FL), com taxas de sucesso> 90% relatadas por muitos autores.1–3 Em comparação às técnicas transcranianas, as técnicas endoscópicas parecem oferecem maiores taxas de sucesso e menor morbidade geral.4 A maioria dos autores concentra‐se no resultado em relação ao fechamento da fístula liquórica, dá menos atenção a outras morbidades perioperatórias. Complicações pós‐operatórias do reparo endoscópico da FL que usam técnicas de preservação da mucosa são geralmente infrequentes e consideradas menores, embora alguns autores relatem complicações menos comuns, como equimose orbital5 e hematoma cerebral intraparenquimatoso.6
Existem poucos relatos de outras morbidades significativas em pacientes submetidos com sucesso à cirurgia endoscópica para tratamento de FL não traumáticas ou traumáticas sem ressecção extensa da mucosa nasal normal ou com uso de um retalho nasoseptal. A avaliação clínica e a endoscopia nasal rígida no período pré e pós‐operatório produziram evidências de morbidade nasal em alguns relatos.1–3,5–7 Um levantamento de pacientes com fístula liquórica do National Inpatient Database dos EUA compilado entre 2002 e 2010 mostrou uma incidência de 10,4% de rinossinusite crônica nessa população.8 Pacientes submetidos à cirurgia eletiva para correção de FL mostraram maior probabilidade de apresentar rinossinusite crônica (12,3%) do que aqueles que não foram (8,2%). Em outro relato,1 10% dos pacientes com fístula liquórica espontânea e 27% dos pacientes com fístula liquórica traumática tinham polipose nasossinusal. Os detalhes do manejo desses problemas nasossinusais coincidentes não foram fornecidos em qualquer desses estudos.
A maioria dos relatos sobre morbidade nasal após reparo endoscópico de FL refere‐se a séries de pacientes que apresentaram defeitos durais decorrentes de excisão endoscópica de tumores da base do crânio.9–13 Nesses pacientes, as cirurgias para a doença primária e para o reparo do defeito dural são em geral associadas à ressecção de grandes quantidades de mucosa nasal normal e uso de retalho nasoseptal. Formação de crostas nasais, secreção, hiposmia/anosmia, cefaleia, hipoestesia palatina/dentária e fala hiponasal são algumas das morbidades nasais relatadas após esses procedimentos.9–13
A presença de outras doenças nasossinusais pré‐operatórias e seu manejo em pacientes com FL não traumáticos ou traumáticos, bem como sua resolução ou persistência no período pós‐operatório, não têm recebido muita atenção. O presente estudo teve como objetivo investigar a prevalência e os tipos de morbidade nasossinusal pré‐operatória concomitante, bem como o desenvolvimento de problemas nasossinusais pós‐operatórios em pacientes submetidos à correção endoscópica de FL com a técnica de fechamento multicamadas com preservação da mucosa. Também objetivamos recomendar um protocolo para garantir o manejo bem‐sucedido das comorbidades nasossinusais nesses pacientes.
MétodoPacientesAnalisamos retrospectivamente os dados de uma coorte de 153 pacientes atendidos em nosso centro de atendimento terciário submetidos a reparo endoscópico de FL por um único cirurgião entre 2005 e 2018, com a técnica de preservação da mucosa. Os dados sobre os pacientes com qualquer evidência de coexistência de outras doenças nasossinusais além de fístula liquórica foram obtidos. Detalhes sobre dados demográficos, presença de comorbidades pré‐operatórias, história de trauma e cirurgia anteriores e características da doença nasal pré‐operatória foram anotados. Detalhes da avaliação por tomografia computadorizada (TC) e ressonância magnética (RM) quanto ao local do defeito, bem como exames de pacientes com queixa nasal pós‐operatória, também foram registrados.
Morbidade nasal perioperatóriaAlém das evidências da fístula, a presença de sintomas nasais adicionais, como secreção nasal mucoide/purulenta, congestão nasal/entupimento ou obstrução nasal completa, gotejamento pós‐nasal, epistaxe, formação de crostas, espirros, parosmia, hiposmia com/sem dor facial ou cefaleia foram questionados tanto no pré‐operatório como em cada consulta pós‐operatória. Evidências endoscópicas de anormalidades no nariz, como edema, mucosa pálida, formação de crostas, secreção nasal purulenta, mucosa inflamada, septo nasal grosseiramente desviado, pólipos, lesões nasais ou sinéquias, também foram observadas. O teste de alergia cutânea foi feito em pacientes com suspeita de alergia nasal.
Reparo da fístula duralApós localização cuidadosa do defeito, todos os pacientes foram submetidos a uma técnica de fechamento da fístula por multicamadas com preservação da mucosa. Em pacientes com defeitos<4mm, um fechamento onlay multicamadas com gordura e fáscia foi feito após cauterização da meningocele e regularização da área ao redor do defeito. Em pacientes com defeitos> 4mm, após a excisão da meningocele ou meningoencefalocele, usou‐se uma técnica de tampão com enxerto de gordura. Em defeitos muito grandes, uma técnica de underlay e overlay de três camadas com gordura e fáscia foi usada.
Em pacientes com defeitos da placa cribriforme da lamela medial, o defeito foi fechado da maneira descrita acima. Pacientes com defeitos da placa cribriforme da lamela lateral ou aqueles com defeitos da fóvea foram submetidos à antrostomia meatal média ipsilateral, etmoidectomia anterior e posterior e sinusotomia frontal, antes do fechamento do defeito dural. Pacientes com fístula do recesso lateral do seio esfenoidal foram submetidos à correção transpterigoide do defeito. Pacientes com fístula do teto do seio esfenoidal foram submetidos à esfenoidotomia transeptal e fechamento do defeito.
A orientação por imagem para localização da fístula foi necessária apenas em pacientes com defeitos do recesso lateral do seio esfenoidal, submetidos a reparo transpterigoidal.
Manejo pré‐operatório da doença nasossinusal coexistenteUm protocolo‐padrão foi seguido para o manejo de pacientes com comorbidade nasal diagnosticada no pré‐operatório, com base na endoscopia nasal rígida e achados da TC. De maneira geral, os pacientes com doença nasal obstrutiva foram tratados cirurgicamente de forma escalonada (para lesões em forma de tumor) ou concomitante ao fechamento endoscópico do defeito (para desvio de septo nasal). Escolhemos um procedimento escalonado principalmente para reduzir o sangramento que poderia ocorrer durante a remoção da lesão tumoral, dificultaria uma boa visão do defeito dural subjacente e o seu reparo adequado. Em pacientes com morbidade nasal não obstrutiva, como rinite alérgica e rinossinusite, foi instituído tratamento clínico no pré‐operatório para aprimorar a mucosa nasal e sinusal antes do fechamento do defeito dural. Aos pacientes com perfuração septal sintomática foi recomendado cirurgia em um segundo estágio em uma data posterior.
SeguimentoTodos os pacientes foram orientados a retornar para o primeiro seguimento pós‐operatório após 3 a 6 meses e, a seguir, anualmente, para observar se tinham fístula liquórica recorrente e desenvolvimento de algum novo sintoma nasal. Todos os pacientes foram submetidos à endoscopia nasal rígida a cada consulta de seguimento para verificar a presença de sinéquias ou qualquer outro novo achado.
Aprovação do comitê de éticaObtivemos aprovação do comitê de ética e pesquisa institucional do Christian Medical College, Vellore, para a feitura do estudo (IRB número 11274).
ResultadosDados demográficosDe 153 pacientes submetidos à cirurgia endoscópica nasossinusal para fechamento de FL, 97 (63,4%) eram do sexo feminino e 56 (36,6%) do masculino. A maioria dos pacientes (90,2%) tinha entre 21 e 60 anos, com média de 40,8 (variação=1‐66).
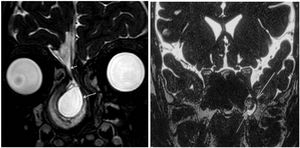
Fístula liquóricaTodos, exceto dois pacientes, tinham história de fístula liquórica. Esses dois pacientes apresentavam história de meningite recorrente e o diagnóstico foi confirmado por achados radiológicos e intraoperatórios. A duração da fístula variou de uma semana a 240 meses (média de 20,6 meses), mas era <12 meses na maioria (71,9%). Apenas 15 pacientes (9,8%) tinham sintomas havia mais do que 5 anos. No momento da apresentação, rinoliquorreia ativa estava presente em 129 pacientes (84,3%). Tinham um único defeito 120 pacientes (78,4%), enquanto 33 (21,6%) apresentavam vários defeitos. Fístulas do lado esquerdo foram ligeiramente mais comuns (50,3%) do que as do lado direito (49%). Um paciente apresentou FL na placa cribriforme bilateral que se conectava na linha média. A FL da maioria dos pacientes era da placa cribriforme (58,2%) (fig. 1a) (tabela 1). Os locais de defeito mais comuns foram lamela lateral (28,1%), teto do etmoide (20,3%) e recesso lateral do esfenoide (9,8%) (fig. 1b).
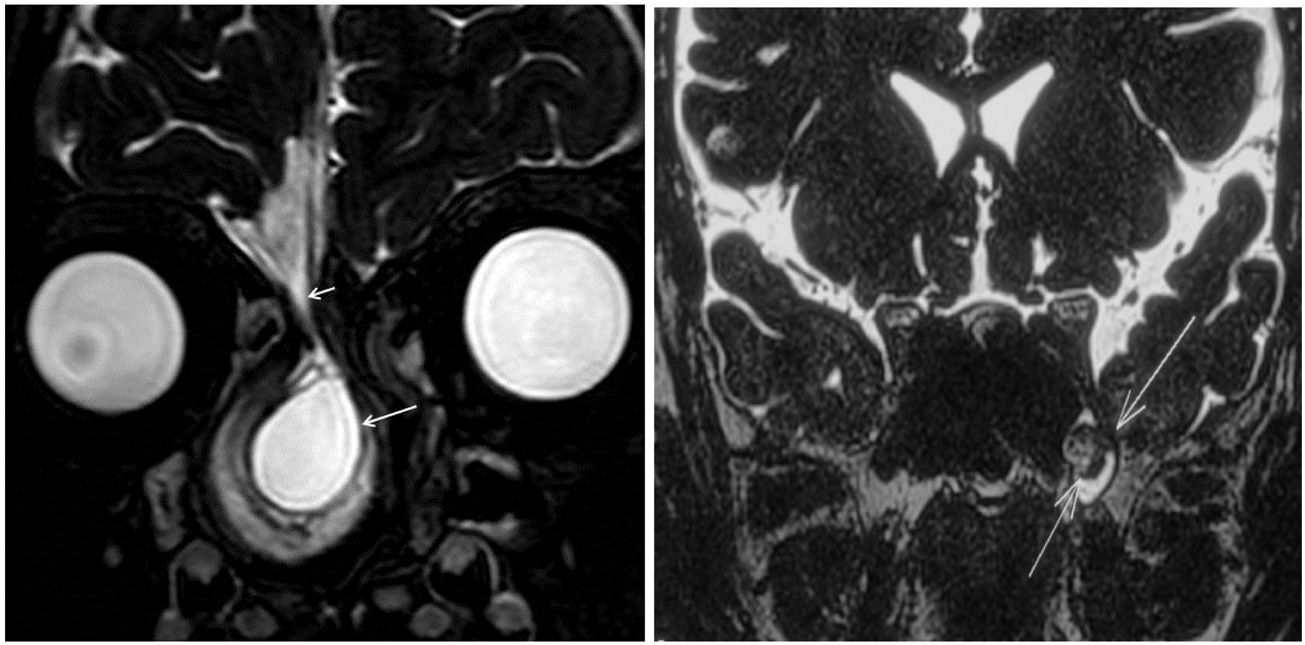
A, Imagem de RM‐DRIVE ponderada em T2 (corte coronal) mostra um defeito da placa cribriforme do lado direito (seta pequena) e uma grande meningocele (seta grande). B, Imagem de RM‐DRIVE ponderada em T2 (corte coronal) mostra um defeito no teto do recesso lateral do esfenoide esquerdo com uma meningoencefalocele que se projeta através dele (setas).
Locais de defeito na base do crânio na coorte (n=153)
| Locais de defeito na base do crânio | Número de pacientes (%)a |
|---|---|
| Placa cribriforme | 89 (58,2) |
| Lamela lateral | 43 (28,1) |
| Teto do etmoide | 31 (20,3) |
| Parede lateral do seio esfenoidal | 15 (9,8) |
| Teto do seio esfenoidal | 10 (6,5) |
| Parede posterior do seio frontal | 3 (1,9) |
História pregressa de meningite foi obtida em 43 (28,2%) pacientes. Três tinham tido cinco episódios de meningite antes de se apresentar para a cirurgia. Enquanto a maioria (70,6%) dos pacientes apresentava FL não traumáticas, uma história de trauma prévio foi obtida de 45 (29,4%). Acidentes de trânsito (73,3%) foram a etiologia mais comum para FL traumáticos. Trauma iatrogênico após cirurgia endoscópica funcional dos seios paranasais (FESS, do inglês functional endoscopic sinus surgery) foi a causa em 3 (6,7%) pacientes. Trauma contuso por queda ou trauma da cabeça contra um objeto foram as causas no restante dos casos (20%).
ComorbidadesPouco mais da metade dos pacientes (54,4%) apresentava pelo menos uma comorbidade. Essas incluíram hipertensão (28,6%), diabetes mellitus (23,5%), hipotireoidismo (10,5%), asma brônquica (9,8%) e distúrbios convulsivos (3,9%).
Doença nasal coexistente pré‐operatória (tabela 2)A sintomatologia e a endoscopia nasal rígida diagnóstica mostraram 64 afecções nasais concomitantes, presentes em 59 pacientes (tabela 2). Desvio de septo nasal sintomático que também dificultou o acesso ao local do defeito foi a anormalidade mais comumente (17,6%) encontrada. A rinossinusite crônica sem pólipos nasais (RSCsPN) estava presente em 17 (11,1%) pacientes. Desses, cinco pacientes necessitaram de FESS escalonado, seguido de reparo da FL. Cinco dos pacientes com RSCsPN tinham alergia nasossinusal associada, que respondeu a anti‐histamínicos, sprays nasais de esteroides e solução salina. Nos 7 pacientes restantes que apresentavam sinusite crônica mínima sem evidência de purulência, procedemos ao reparo dural, administramos anti‐histamínicos orais e gotas nasais no perioperatório.
Perfil das doenças nasossinusais coexistentes
| Doença nasossinusal coexistente | Número (%) |
|---|---|
| Septo nasal desviado (sintomático/ impedindo o acesso) | 27 (17,6) |
| RSCsPN | 17 (11,1) |
| RSCcPN | 5 (3,3) |
| Rinite alérgica | 5 (3,3) |
| Perfuração septal | 3 (1,9) |
| Rinite seca com formação de crostas | 2 (1,3) |
| Rinossinusite aguda | 2 (1,3) |
| Hemangioma septal | 1 (0,7) |
| Bola fúngica na concha bolhosa esquerda | 1 (0,7) |
| Papiloma invertido | 1 (0,7) |
Cinco pacientes (3,3%) tinham rinossinusite crônica com pólipos nasais (RSCcPN) bilaterais. Outras lesões em forma de tumor observadas, incluíram hemangioma septal, bola fúngica e papiloma invertido do recesso esfenoetmoidal esquerdo. Esses pacientes foram submetidos à excisão endoscópica escalonada das lesões e reparo do defeito dural tabela 3.
Duração do seguimentoO seguimento variou de 10 a 192 meses (média=20,3).
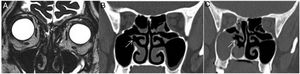
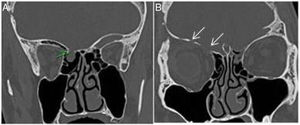
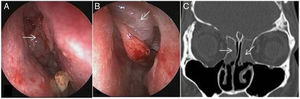
Novos achados clínicos e endoscópicos pós‐operatóriosSinéquias entre a concha média e a lâmina papirácea foram vistas em 9 (5,9%) pacientes, mas apenas dois apresentavam bloqueio de óstios sinusais. Pólipos nasossinusais ocorreram no pós‐operatório em dois pacientes, um com pólipo antrocoanal que se desenvolveu cinco anos após a cirurgia (fig. 2 A ‐ C) e outro paciente com defeito na fóvea (fig. 3 A e B) que desenvolveu polipose etmoidal de grau 2 bilateral (fig. 4 A‐C) seis meses após a cirurgia. Ambos foram submetidos à excisão endoscópica dos pólipos e, na última consulta de seguimento, estavam livres da doença. Três pacientes que desenvolveram sintomas alérgicos de espirros, obstrução nasal e secreção nasal mucoide no pós‐operatório foram avaliados para alergia nasal e tratados com sprays nasais de esteroides e solução salina.
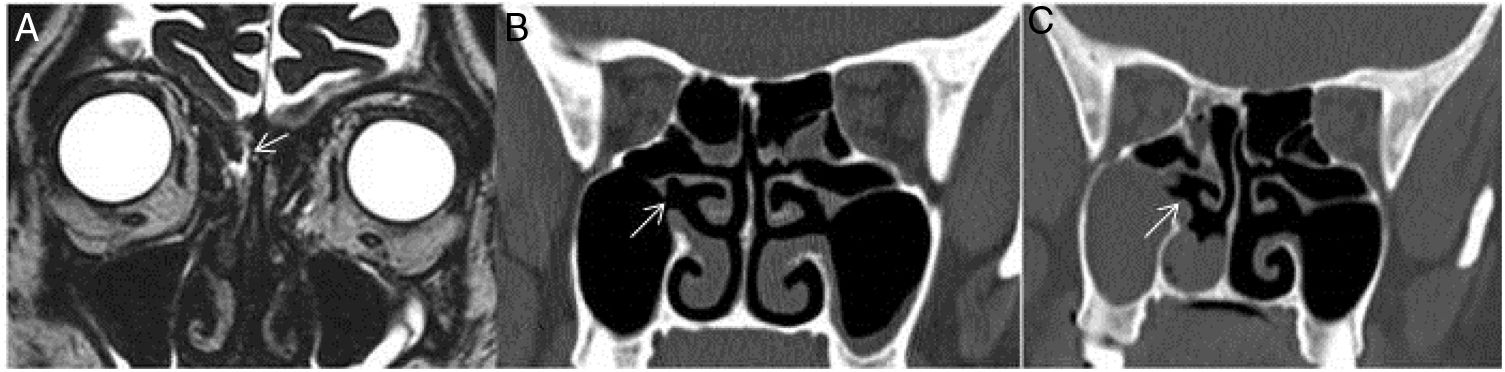
A, Imagem de RM‐DRIVE ponderada em T2 pré‐operatória (corte coronal) mostra pequeno defeito da placa cribriforme direita (seta) em um paciente. B, Corte coronal pré‐operatório de TC simples no mesmo paciente mostra seio maxilar direito com aspecto relativamente normal e óstio do seio patente (seta). C, Corte coronal de TC simples pós‐operatória no mesmo paciente mostra espessamento homogêneo de tecidos moles que preenche completamente o seio maxilar direito e estende‐se até a cavidade nasal consistente com pólipo antrocoanal direito (seta).
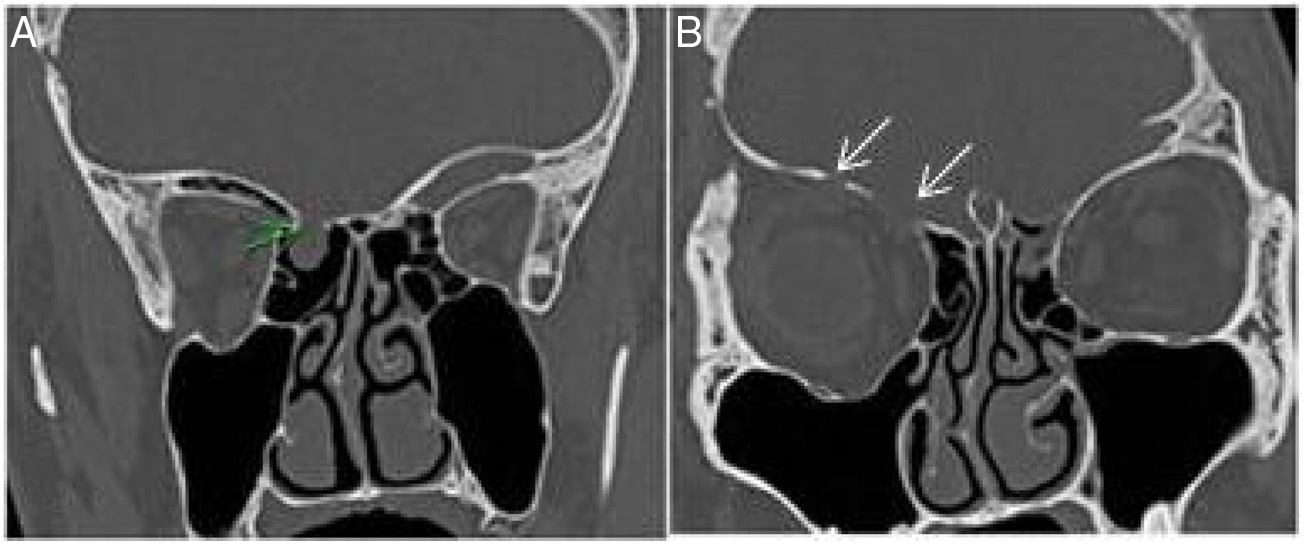
A, Corte coronal de TC simples pré‐operatória mostra defeito no teto do etmoide direito (seta verde) em paciente com fístula liquórica pós‐traumática. B, Corte coronal de TC simples pré‐operatória (anterior a 3A) no mesmo paciente mostra seios etmoidais relativamente livres bilateralmente com vários defeitos (setas) no teto orbital à direita.
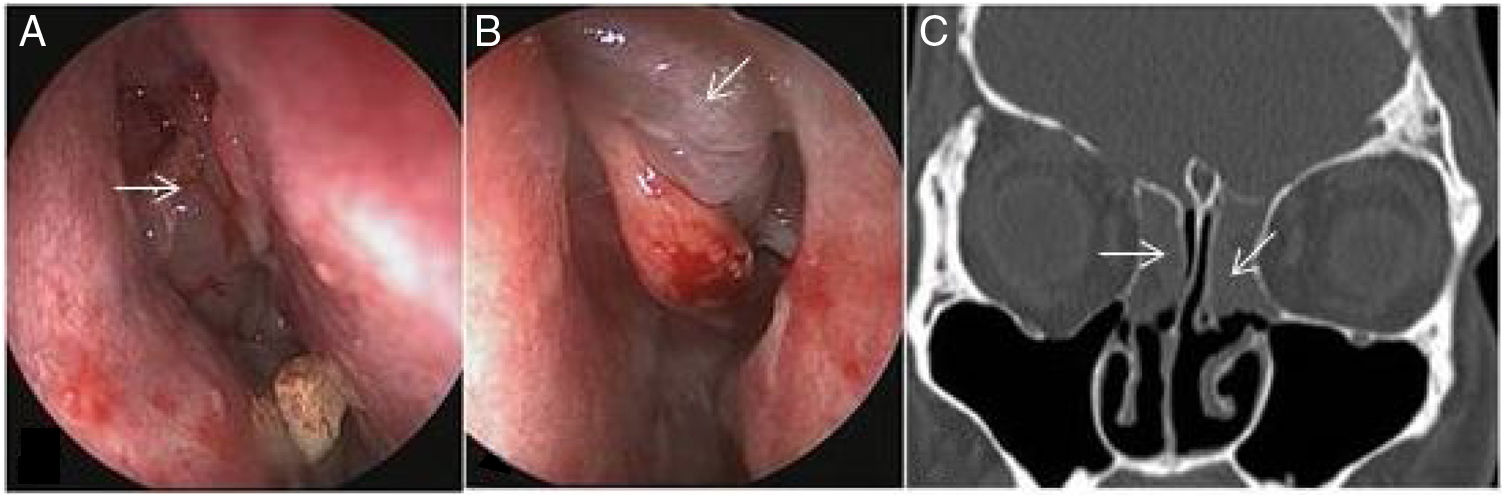
(A e B) Visão endoscópica pós‐operatória de pólipos etmoidais de grau 2 bilaterais (setas) no mesmo paciente (fig. 3). C, Corte coronal de TC simples pós‐operatória no mesmo paciente mostra opacificação de ambos os seios etmoidais (setas) devido à polipose bilateral.
Poucos autores relataram a presença de doenças nasossinusais pré‐operatórias coincidentes em pacientes com fístula liquórica. Banks et al.1 relataram uma prevalência relativamente alta de polipose nasal (10%) em sua série de 193 pacientes com fístula liquórica não traumática. Os autores, entretanto, não especularam sobre a alta prevalência de polipose em suas séries de casos ou descreveram o modo de tratamento. Em nossa série, apenas um em seis pacientes com polipose nasossinusal apresentou FL iatrogênica. Nenhuma tentativa foi feita para localizar e fechar a FL em primeira instância. Em contraste, Banks et al.1 observaram uma prevalência de 27% de polipose em pacientes com FL traumáticas ou iatrogênicas.
Quando houver coexistência de doença nasossinusal, o momento da cirurgia definitiva para fechamento da fístula dural é importante. O cirurgião experiente pode ser capaz de elaborar uma estratégia de tratamento para resolver ambos os problemas, mas protocolos claros para o manejo dessas situações são sempre úteis. Nossa revisão de casos com outros problemas nasossinusais coexistentes, que podem ser de origem inflamatória ou neoplásica, sugere que a cirurgia escalonada é preferível nesses pacientes. É importante manter o grau de sangramento intraoperatório ao mínimo para permitir a localização precisa da fístula dural que pode, às vezes, ser muito pequena. Além disso, a colocação do enxerto pode ser dificultada pela presença de hemorragia intraoperatória e a inserção de tampões nasais apertados para o controle do sangramento pode potencialmente deslocar o enxerto. A excisão de pólipos ou neoplasias (como no caso de um paciente com papiloma invertido visto em nossa série) de forma escalonada ajudaria a fornecer um campo relativamente saudável para o fechamento definitivo da fístula em uma segunda etapa.
Em pacientes com doença inflamatória, a menos que o paciente tenha recebido terapia clínica suficiente e, em alguns casos, tenha sido submetido a cirurgia endoscópica preliminar dos seios da face para abertura do seio infectado, a localização da fístula também pode estar associada a um sangramento profuso, o que torna o reparo do defeito dural mais difícil. Cinco pacientes com rinossinusite purulenta crônica e cinco com polipose nasossinusal foram submetidos à FESS em um primeiro estágio. Essa abordagem ajuda a reduzir a morbidade nasal perioperatória, pois os óstios dos seios da face estão todos abertos e os seios da face sem infecção antes do reparo cirúrgico da FL. É nossa prática garantir que não haja infecção ativa no momento em que o paciente é submetido à cirurgia, pois isso minimiza a morbidade e possivelmente o risco de mortalidade dos pacientes. Em contraste, Hsu et al.14 descreveram recentemente uma série de nove pacientes, dois com meningite e sete com sinusite aguda, submetidos com sucesso ao reparo endoscópico de FL durante essas infecções agudas. Aparentemente nenhum dos nove pacientes apresentou qualquer morbidade pós‐operatória significativa. Em pelo menos cinco dos nove pacientes, o S. aureus foi o organismo isolado das culturas dos seios da face. Os autores, entretanto, não detalharam a quantidade e os tipos de antibióticos usados em cada um de seus casos.
Morbidade nasossinusal pós‐operatóriaEstudos que analisaram apenas os casos submetidos ao reparo de fístulas liquóricas espontâneas ou traumáticas sem a concomitância de ressecção de tumores da base do crânio anterior relatam que as complicações nasais são mínimas após o reparo endoscópico.1–3,5–7 A morbidade nasal relatada mais comum. no período pós‐operatório incluem crostas nasais, obstrução nasal, hiposmia e recorrência da FL. No presente estudo, constatamos, adicionalmente, que os pacientes também apresentavam pólipos e sinéquias, diagnosticados vários meses após a cirurgia, enfatizaram a necessidade de seguimento em longo prazo.
Uma das preocupações em pacientes submetidos ao fechamento de defeitos do crânio em várias camadas é o desenvolvimento de sinéquias entre a concha média e a parede lateral do nariz, que podem potencialmente bloquear as aberturas dos seios da face e causar sinusite secundária. Em nossa série de 153 pacientes submetidos à correção endoscópica, apenas 9 (5,9%) desenvolveram sinéquias pós‐operatórias dessa natureza. Desses, apenas dois pacientes desenvolveram sinusite secundária no período de seguimento tardio, que foi resolvido com um curso de antibióticos. Dois outros que também desenvolveram polipose necessitaram de desbridamento das sinéquias menores associado à excisão dos pólipos. Acreditamos que essa complicação pós‐operatória, que pode ocasionalmente ocorrer apesar dos esforços para melhorar a drenagem sinusal no intraoperatório, pode ser tratada ambulatorialmente com sucesso na maioria dos casos.
ConclusãoPacientes submetidos à correção endoscópica de FL com coexistência de outras morbidades nasossinusais devem ser avaliados e tratados com um protocolo padrão para garantir o tratamento bem‐sucedido dos problemas concomitantes. No pós‐operatório, além da possibilidade de recorrência de fístula liquórica, os pacientes também devem ser orientados quanto à chance de surgimento de novas morbidades nasossinusais, como alergia nasal, pólipos e sinusite, é aconselhável o acompanhamento em longo prazo desses pacientes.
Aprovação éticaA aprovação do Conselho de Ética Institucional do Christian Medical College, Vellore, Índia, foi obtida para esta pesquisa.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Rupa V, Joy N. Management of coexistent sinonasal pathology in patients undergoing endoscopic cerebrospinal fluid rhinorrhea repair. Braz J Otorhinolaryngol. 2022;88:773–8.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.