A tireoplastia tipo 1 é feita para melhorar o fechamento da glote e os sintomas disfágicos em pacientes com paralisia unilateral de prega vocal.
ObjetivoComparar a motilidade da faringe e do esfíncter esofágico superior (ponto levantado nos comentários do revisor) em pacientes com paralisia unilateral de prega vocal antes e depois da tireoplastia tipo I.
MétodoForam estudados prospectivamente 15 pacientes com paralisia unilateral de prega vocal submetidos à tireoplastia tipo I. Os indivíduos foram divididos de acordo com a topografia da lesão do nervo vago e presença de disfagia. A manometria de alta resolução foi feita antes da cirurgia e 30 dias após. Foram registrados os parâmetros manométricos de tempo e pressão na topografia da velofaringe, epiglote e esfíncter esofágico superior.
ResultadosA disfagia estava presente em 67% dos pacientes. Dos pacientes, 63% apresentaram lesões vagais mais baixas. Os parâmetros manométricos não se alteraram após a tireoplastia em toda a população. O grupo de pacientes disfágicos, no entanto, apresentou aumento da pressão residual no esfíncter esofágico superior após a tireoplastia (1,2 vs. 5,2mmHg; p=0,05). Pacientes com lesão vagal baixa desenvolveram pressão de pico mais alta (100 vs. 108,9mmHg; p ≤ 0,001); menor tempo de elevação (347 vs. 330ms, p=0,04); e aumento do upstroke (260 vs. 266,2mmHg/ms; p=0,04) na topografia da velofaringe após a tireoplastia.
ConclusãoA motilidade faríngea é afetada pela tireoplastia tipo I em pacientes com disfagia e lesão vagal baixa.
A deglutição e a prevenção da aspiração são atos complexos que abrangem mais de 30 músculos e 6 nervos cranianos.1 A integridade vagal é essencial para esses atos, pois até 40% dos pacientes com paralisia unilateral das pregas vocais (PUPV) têm algum grau de aspiração2,3 e 6% dos pacientes com disfagia podem apresentar a PUPV como etiologia.4
A disfagia após a paralisia do nervo vago é multifatorial e pode estar relacionada a: (a) perda de sensibilidade pelo comprometimento do ramo interno do nervo laríngeo superior, (b) perda da contribuição vagal para o plexo faríngeo e (c) incompetência nas pregas vocais causada por lesões do nervo laríngeo recorrente.5
A manometria de alta resolução (MAR) foi recentemente adicionada ao arsenal de testes para o estudo da faringe e esôfago proximal devido aos avanços tecnológicos quando comparada com a manometria convencional, como, por exemplo, a resposta rápida de sensores de estado sólido, disposição circunferencial de sensores e compensação de artefatos de movimento.6
Estudos anteriores mostraram que a motilidade faríngea é afetada em pacientes com PUPV.7,8 A medialização de pregas vocais (MPV) parece melhorar os sintomas de disfagia em pacientes com PUPV.5 Verificou‐se que a medialização por injeção e a tireoplastia tipo I melhoram a frequência de penetração e aspiração à fluoroscopia 8 e trazem melhor qualidade de vida a pacientes disfágicos.9 No entanto, ainda é incerto se a MPV tem algum tipo de influência na motilidade faríngea e se a melhoria nos sintomas de disfagia após a MPV está relacionada a alterações na motilidade faríngea.
Este estudo tem como objetivo comparar a motilidade da faringe em pacientes com PUPV antes e após a tireoplastia tipo I.
MétodoPopulaçãoForam estudados prospectivamente 15 pacientes, com mediana de 50 (32‐59) anos, 10 (75%) pacientes do sexo feminino, com lesão vagal periférica, submetidos à tireoplastia tipo I. Os indivíduos foram divididos de acordo com a topografia da lesão vagal e a presença de disfagia. Foram considerados como apresentadores de lesão vagal alta (LVA) aqueles pacientes com lesão do ramo faríngeo e lesão vagal baixa (LVB) pacientes com lesões dos nervos laríngeo recorrente ou superior. A determinação da topografia foi feita por meio de critérios clínicos, considerou a etiologia da PUPV e da nasofibrolaringoscopia, que permitiu observar o movimento da faringe alterado ou não. Não foi feita eletromiografia (EMG). A LVA (presença de lesão na faringe) ocorreu em 4 pacientes (26,7%), devido à ressecção de tumor glômico. De acordo com os exames otorrinolaringológicos, a lesão do nervo craniano IX ocorreu em 4 pacientes e a lesão do nervo craniano XI em um paciente. A LVB ocorreu em 11 pacientes (7 pós‐tireoidectomia total, 2 após cirurgia da coluna, um por aneurisma do arco aórtico e um após ferimento torácico causado por arma de fogo).
Pacientes foram excluídos do estudo nas seguintes condições: incapacidade de ser submetido à MAR, incapacidade de entender ou cumprir o protocolo ou aqueles que se recusaram a assinar o consentimento informado.
Avaliação otorrinolaringológicaTodos os pacientes foram inicialmente avaliados na clínica de otorrinolaringologia devido à suspeita de lesão vagal com base em queixas que sugeriam comprometimento vocal e/ou disfagia.
Todos os pacientes foram submetidos a uma nasofibrolaringoscopia completa e à avaliação endoscópica da deglutição (FEES, Flexible Endoscopic Evaluation of Swallowing).10 Os pacientes foram observados durante a avaliação endoscópica e respiração em repouso. A função da deglutição foi examinada enquanto os pacientes ingeriam duas amostras, cada uma com líquido espesso como mel (5 e 10mL), líquido espesso como néctar (5 e 10mL), líquido ralo (5, 10 e 90mL), purê (5mL) e alimentos sólidos (1/2 bolacha salgada). Se a macroaspiração fosse observada com quaisquer das viscosidades dos líquidos, o clínico interrompia as outras consistências e mudava para o purê; se a aspiração persistida, tomava‐se a decisão clínica de interromper o exame. Como todos os pacientes com LVA apresentavam aspiração com líquido e purê, os parâmetros da FEES usados para comparar pacientes com LVA e LVB foram apenas purê e líquido. A lesão vagal foi confirmada pela paralisia unilateral das cordas vocais.
A disfagia foi avaliada com base na FEES e na incapacidade de deglutição autorreferida por meio do questionário SWAL QOL11 (Swallowing Questionnaire of Life) antes e após a cirurgia.
Manometria de alta resoluçãoA MAR foi feita conforme descrito anteriormente.6 Em resumo, foi usado um sistema de 36 sensores espaçados de 1cm (Medtronic, Minneapolis). Após um período de 20 segundos para avaliar a pressão basal do esfíncter esofágico superior (EES), os pacientes receberam dez unidades de 5mL de água para deglutição. A água purificada foi fornecida por meio de uma seringa e os indivíduos mantiveram o bólus na cavidade oral até receber a ordem para deglutição. Bólus pequenos de 2mL foram usados para indivíduos sabidamente aspiradores. O paciente foi mantido na posição vertical. Usou‐se um software dedicado (ManoScan e Manoview 3.0, Medtronic, Minneapolis) para aquisição e análise dos dados manométricos. As medições não convencionais foram feitas com ajustes manuais e individuais das ferramentas do software. O mesmo pesquisador com experiência executou todos os testes e análises.
Foram registradas variáveis manométricas de tempo e pressão na topografia da velofaringe (VF), epiglote e EES. Os seguintes parâmetros manométricos foram estudados:
- •
Na topografia da velofaringe e epiglote: 1) Pressão de pico: medida no ponto mais alto de pressão (mmHg); 2) Tempo de elevação: intervalo de tempo desde o início da contração faríngea até a pressão de pico (ms); 3) Upstroke: razão pressão de pico /taxa de tempo de elevação (mmHg/ms); 4) Tempo de recuperação: intervalo de tempo entre a pressão de pico e o final da contração (ms); 5) Duração da contração (ms).
- •
Na topografia da EES: 1) Extensão (cm); 2) Pressão basal: medida no ponto médio, durante o período de 20 segundos antes da primeira deglutição (mmHg); 3) Pressão residual: pressão nadir (mais baixa) no ponto médio (mmHg); 4) Duração do relaxamento: (ms); 5) Tempo de relaxamento para o nadir: tempo entre o início do relaxamento e a pressão do nadir (ms); 6) Tempo de recuperação: tempo entre o nadir e o final do relaxamento (ms).
Os valores normais foram baseados em estudos anteriores em voluntários.6 A MAR foi feita antes da cirurgia e 30 dias após o procedimento.
Tireoplastia tipo IA cirurgia da estrutura laríngea foi feita em todos os pacientes, com sedação e anestesia local. Uma janela foi criada na cartilagem tireóidea imediatamente ao nível da prega vocal afetada. O implante de silicone foi preparado a mão com bisturi e colocado na janela da laringoplastia sem a necessidade de fixação por sutura. O ponto de deslocamento máximo e a profundidade de medialização foram alcançados com o auxílio de tarefas vocais. A mediana da duração da PUPV desde o início dos sintomas até a data da cirurgia foi de 13 meses, com a menor duração registrada de 8 meses. Todos os pacientes foram submetidos a fonoterapia antes da cirurgia.
EstatísticaOs dados são mostrados como mediana (intervalo interquartil). Todos os dados, exceto a pressão basal, correspondem a uma média de 10 deglutições.
O teste de Shapiro‐Wilk foi usado para avaliar a distribuição normal dos dados. Os testes não paramétricos foram selecionados e as medianas comparadas pelo teste de Mann‐Whitney, devido ao pequeno número de pacientes e à distribuição não normal da maioria das variáveis; um valor de p <0,05 foi considerado significativo.
ÉticaO protocolo do estudo foi aprovado pelo comitê de ética local (1.979.860) e o consentimento informado por escrito foi solicitado a cada indivíduo.
ResultadosParâmetros otorrinolaringológicosA paralisia das pregas vocais foi mais frequente no lado esquerdo (62% vs. 37%).
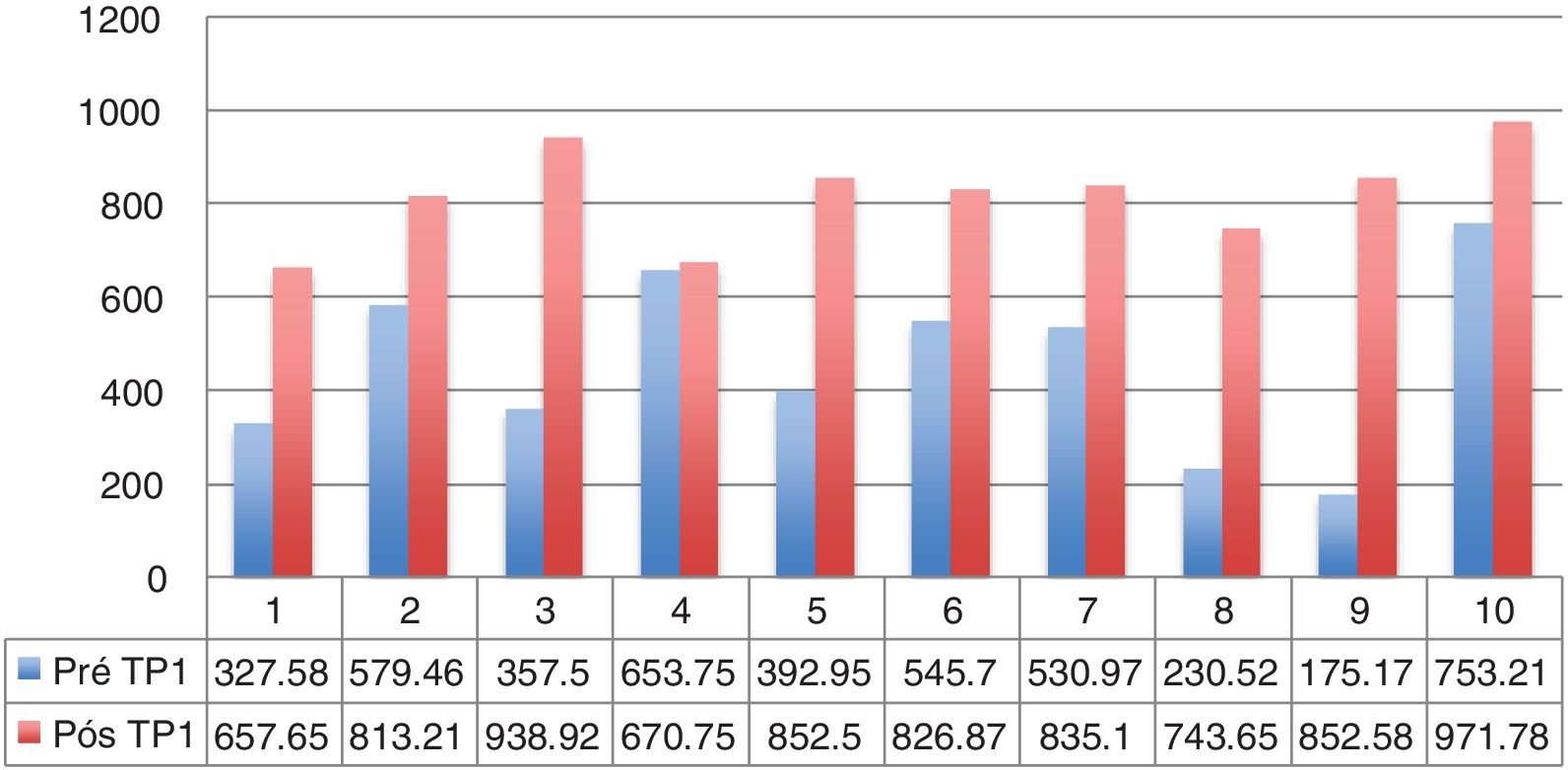
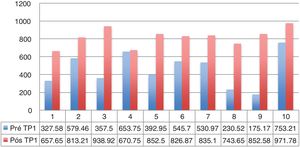
A disfagia estava presente em 10 (67%) pacientes (tabela 1). Todos os pacientes com lesões LVA apresentaram disfagia. A aspiração ocorreu em 4 pacientes (27%) e apenas em pacientes com lesões vagais altas. Dos 11 pacientes com LVB, 6 (54,5%) apresentaram disfagia. Todos os pacientes disfágicos referiram melhoria após a tireoplastia. Houve uma melhoria no escore global SWAL QOL para a população disfágica como um todo; Pré, 431,97 vs. Pós, 830,98 (p <0,05) (tabela 2). O resultado do SWAL QOL para cada paciente disfágico é mostrado nas figuras 1 e 2.
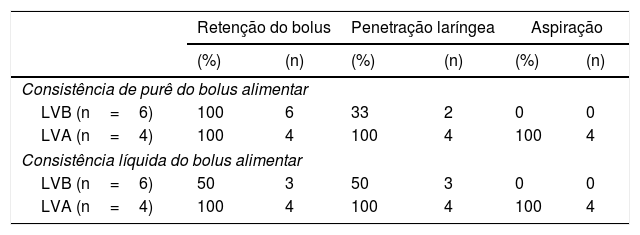
Achados da FEES em pacientes disfágicos antes da tireoplastia tipo I (n=10)
| Retenção do bolus | Penetração laríngea | Aspiração | ||||
|---|---|---|---|---|---|---|
| (%) | (n) | (%) | (n) | (%) | (n) | |
| Consistência de purê do bolus alimentar | ||||||
| LVB (n=6) | 100 | 6 | 33 | 2 | 0 | 0 |
| LVA (n=4) | 100 | 4 | 100 | 4 | 100 | 4 |
| Consistência líquida do bolus alimentar | ||||||
| LVB (n=6) | 50 | 3 | 50 | 3 | 0 | 0 |
| LVA (n=4) | 100 | 4 | 100 | 4 | 100 | 4 |
LVA, lesão vagal alta (n=4); LVB, lesão vagal baixa (n=6).
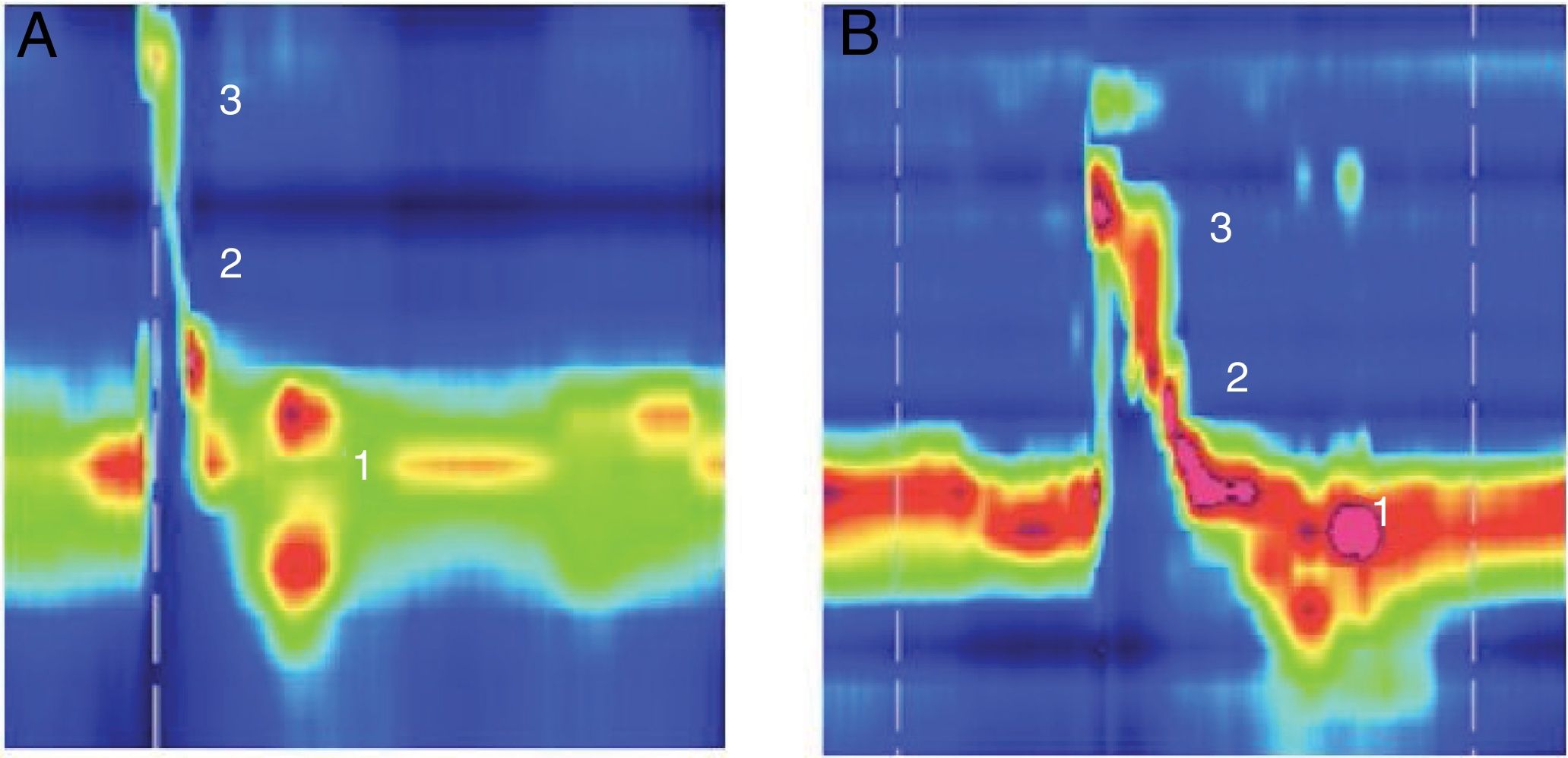
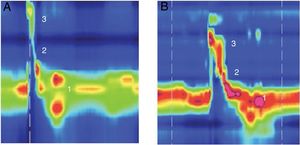
Exemplo de manometria de alta resolução antes e depois da tireoplastia tipo I mostra aumento da pressão de pico na área da velofaringe, em paciente com lesão vagal baixa (paralisia de prega vocal após cirurgia da tireoide). (1) EES; (2) epiglote; (3) Velofaringe. A, Pré‐cirurgia; B, Pós‐cirurgia.
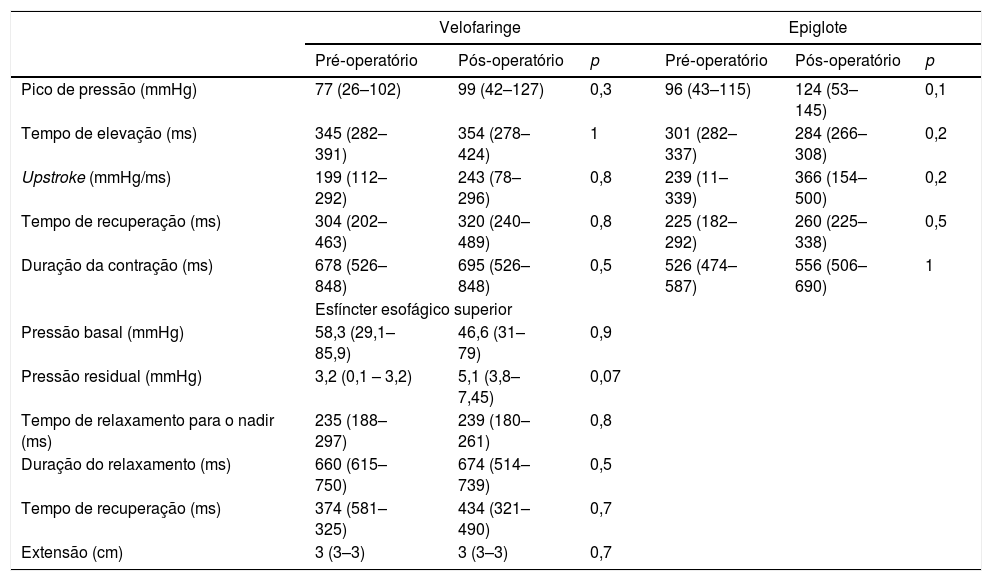
Os parâmetros manométricos não se alteraram antes e depois da tireoplastia tipo I para toda a população (tabela 3).
Achados manométricos antes e depois da tireoplastia tipo I em todos os pacientes (n=15)
| Velofaringe | Epiglote | |||||
|---|---|---|---|---|---|---|
| Pré‐operatório | Pós‐operatório | p | Pré‐operatório | Pós‐operatório | p | |
| Pico de pressão (mmHg) | 77 (26–102) | 99 (42–127) | 0,3 | 96 (43–115) | 124 (53–145) | 0,1 |
| Tempo de elevação (ms) | 345 (282–391) | 354 (278–424) | 1 | 301 (282–337) | 284 (266–308) | 0,2 |
| Upstroke (mmHg/ms) | 199 (112–292) | 243 (78–296) | 0,8 | 239 (11–339) | 366 (154–500) | 0,2 |
| Tempo de recuperação (ms) | 304 (202–463) | 320 (240–489) | 0,8 | 225 (182–292) | 260 (225–338) | 0,5 |
| Duração da contração (ms) | 678 (526–848) | 695 (526–848) | 0,5 | 526 (474–587) | 556 (506–690) | 1 |
| Esfíncter esofágico superior | ||||||
| Pressão basal (mmHg) | 58,3 (29,1–85,9) | 46,6 (31–79) | 0,9 | |||
| Pressão residual (mmHg) | 3,2 (0,1 – 3,2) | 5,1 (3,8–7,45) | 0,07 | |||
| Tempo de relaxamento para o nadir (ms) | 235 (188–297) | 239 (180–261) | 0,8 | |||
| Duração do relaxamento (ms) | 660 (615–750) | 674 (514–739) | 0,5 | |||
| Tempo de recuperação (ms) | 374 (581–325) | 434 (321–490) | 0,7 | |||
| Extensão (cm) | 3 (3–3) | 3 (3–3) | 0,7 | |||
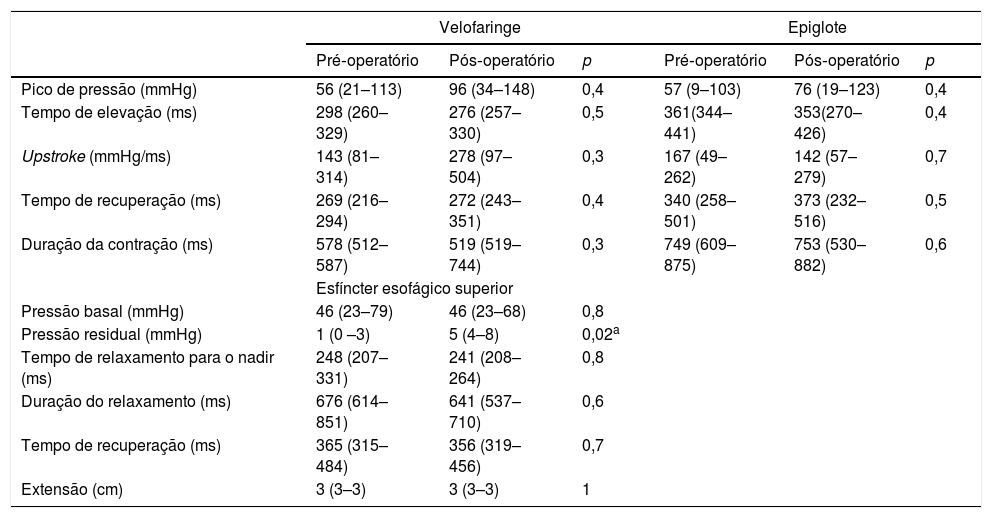
O grupo de pacientes com disfagia antes da cirurgia não apresentou alterações manométricas na topografia da faringe após a cirurgia. Entretanto, foi observado um aumento da pressão residual no EES após a tireoplastia (1,7 vs. 5,1mmHg; p=0,02) (tabela 4).
Achados manométricos pré e pós‐tireoplastia tipo I em pacientes com disfagia pré‐operatória (n=10)
| Velofaringe | Epiglote | |||||
|---|---|---|---|---|---|---|
| Pré‐operatório | Pós‐operatório | p | Pré‐operatório | Pós‐operatório | p | |
| Pico de pressão (mmHg) | 56 (21–113) | 96 (34–148) | 0,4 | 57 (9–103) | 76 (19–123) | 0,4 |
| Tempo de elevação (ms) | 298 (260–329) | 276 (257–330) | 0,5 | 361(344–441) | 353(270–426) | 0,4 |
| Upstroke (mmHg/ms) | 143 (81–314) | 278 (97–504) | 0,3 | 167 (49–262) | 142 (57–279) | 0,7 |
| Tempo de recuperação (ms) | 269 (216–294) | 272 (243–351) | 0,4 | 340 (258–501) | 373 (232–516) | 0,5 |
| Duração da contração (ms) | 578 (512–587) | 519 (519–744) | 0,3 | 749 (609–875) | 753 (530–882) | 0,6 |
| Esfíncter esofágico superior | ||||||
| Pressão basal (mmHg) | 46 (23–79) | 46 (23–68) | 0,8 | |||
| Pressão residual (mmHg) | 1 (0 –3) | 5 (4–8) | 0,02a | |||
| Tempo de relaxamento para o nadir (ms) | 248 (207–331) | 241 (208–264) | 0,8 | |||
| Duração do relaxamento (ms) | 676 (614–851) | 641 (537–710) | 0,6 | |||
| Tempo de recuperação (ms) | 365 (315–484) | 356 (319–456) | 0,7 | |||
| Extensão (cm) | 3 (3–3) | 3 (3–3) | 1 | |||
aEstatisticamente diferente.
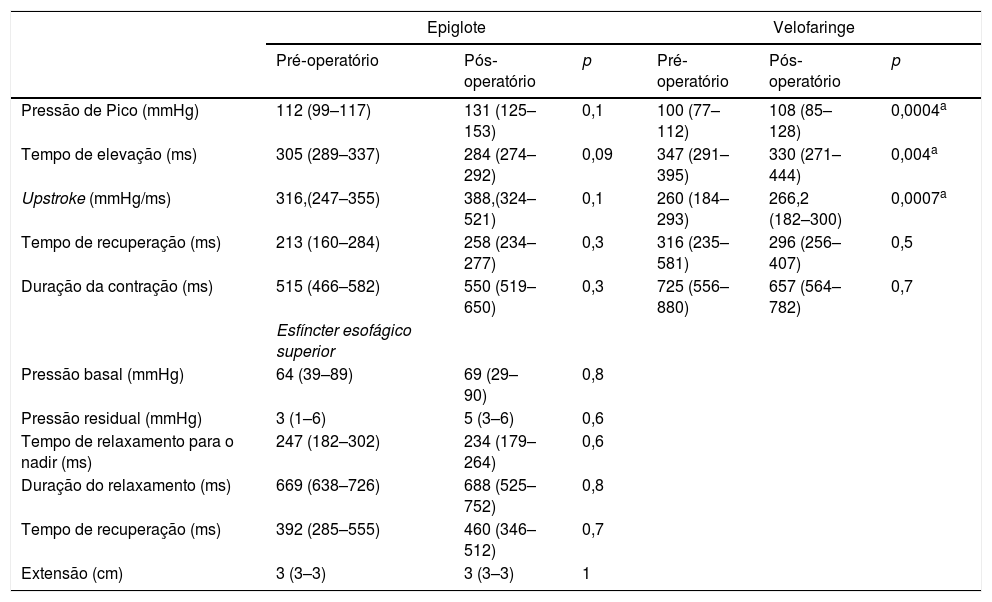
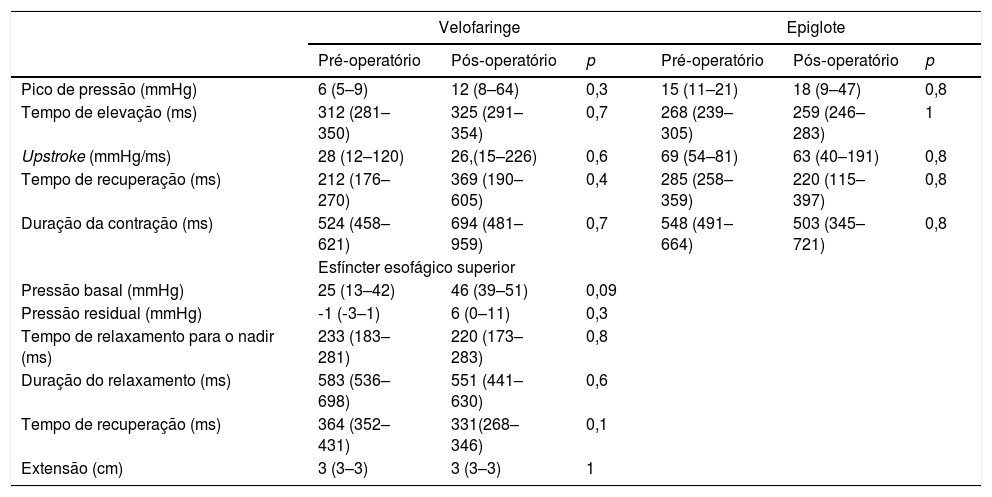
A comparação dos parâmetros manométricos de acordo com a topografia da lesão vagal é mostrada nas tabelas 5 e 6. Pacientes com LVB desenvolveram maior pressão de pico (100 vs. 108,9mmHg; p=0,004); menor tempo de elevação (347 vs. 330ms; p=0,04); e maior upstroke (260 vs. 266,2mmHg/ms; p=0,0007) na topografia da velofaringe após a tireoplastia (tabela 5). Os parâmetros manométricos não se alteraram após a tireoplastia em pacientes com LVA (tabela 6).
Achados manométricos antes e depois da tireoplastia tipo I em pacientes com lesão vagal baixa (n=11)
| Epiglote | Velofaringe | |||||
|---|---|---|---|---|---|---|
| Pré‐operatório | Pós‐operatório | p | Pré‐operatório | Pós‐operatório | p | |
| Pressão de Pico (mmHg) | 112 (99–117) | 131 (125–153) | 0,1 | 100 (77–112) | 108 (85–128) | 0,0004a |
| Tempo de elevação (ms) | 305 (289–337) | 284 (274–292) | 0,09 | 347 (291–395) | 330 (271–444) | 0,004a |
| Upstroke (mmHg/ms) | 316,(247–355) | 388,(324–521) | 0,1 | 260 (184–293) | 266,2 (182–300) | 0,0007a |
| Tempo de recuperação (ms) | 213 (160–284) | 258 (234–277) | 0,3 | 316 (235–581) | 296 (256–407) | 0,5 |
| Duração da contração (ms) | 515 (466–582) | 550 (519–650) | 0,3 | 725 (556–880) | 657 (564–782) | 0,7 |
| Esfíncter esofágico superior | ||||||
| Pressão basal (mmHg) | 64 (39–89) | 69 (29–90) | 0,8 | |||
| Pressão residual (mmHg) | 3 (1–6) | 5 (3–6) | 0,6 | |||
| Tempo de relaxamento para o nadir (ms) | 247 (182–302) | 234 (179–264) | 0,6 | |||
| Duração do relaxamento (ms) | 669 (638–726) | 688 (525–752) | 0,8 | |||
| Tempo de recuperação (ms) | 392 (285–555) | 460 (346–512) | 0,7 | |||
| Extensão (cm) | 3 (3–3) | 3 (3–3) | 1 | |||
aEstatisticamente diferente.
Achados manométricos antes e depois da tireoplastia tipo I em pacientes com lesão vagal alta (n=4)
| Velofaringe | Epiglote | |||||
|---|---|---|---|---|---|---|
| Pré‐operatório | Pós‐operatório | p | Pré‐operatório | Pós‐operatório | p | |
| Pico de pressão (mmHg) | 6 (5–9) | 12 (8–64) | 0,3 | 15 (11–21) | 18 (9–47) | 0,8 |
| Tempo de elevação (ms) | 312 (281–350) | 325 (291–354) | 0,7 | 268 (239–305) | 259 (246–283) | 1 |
| Upstroke (mmHg/ms) | 28 (12–120) | 26,(15–226) | 0,6 | 69 (54–81) | 63 (40–191) | 0,8 |
| Tempo de recuperação (ms) | 212 (176–270) | 369 (190–605) | 0,4 | 285 (258–359) | 220 (115–397) | 0,8 |
| Duração da contração (ms) | 524 (458–621) | 694 (481–959) | 0,7 | 548 (491–664) | 503 (345–721) | 0,8 |
| Esfíncter esofágico superior | ||||||
| Pressão basal (mmHg) | 25 (13–42) | 46 (39–51) | 0,09 | |||
| Pressão residual (mmHg) | ‐1 (‐3–1) | 6 (0–11) | 0,3 | |||
| Tempo de relaxamento para o nadir (ms) | 233 (183–281) | 220 (173–283) | 0,8 | |||
| Duração do relaxamento (ms) | 583 (536–698) | 551 (441–630) | 0,6 | |||
| Tempo de recuperação (ms) | 364 (352–431) | 331(268–346) | 0,1 | |||
| Extensão (cm) | 3 (3–3) | 3 (3–3) | 1 | |||
Relatos anteriores com videofluoroscopia da deglutição (VFSS, Videofluoroscopy Swallowing Studies) mostraram comprometimento da motilidade faríngea em pacientes com PUPV. Bhattacharyya et al.8 detectaram anormalidades na fase faríngea, como atraso no início da deglutição, elevação da laringe reduzida e redução da abertura do esfíncter esofágico superior (EES) nesses pacientes. Domer et al. 12 demonstraram que indivíduos com PUPV idiopático ou iatrogênico apresentavam tempo total de trânsito faríngeo prolongado e taxas elevadas de constrição faríngea, sugeriram atraso no trânsito do bolo alimentar e fraqueza faríngea.
A MAR substituiu a manometria convencional para o estudo da motilidade esofágica devido a uma interpretação mais intuitiva dos dados, maior conforto aos pacientes, possibilidade de medições mais precisas e novas métricas.13 No nível da faringe, a contribuição da MAR ainda é incipiente. O primeiro estudo da faringe em distúrbios da deglutição, não apenas a fisiologia normal em voluntários, é um relato de caso publicado apenas em 2010.14 Atualmente, parâmetros sofisticados e complexos de tempo e pressão foram determinados na faringe com a MAR.6 A maioria deles ainda precisa ser validada para uso na prática clínica.
Existem poucos estudos sobre paralisia e manometria das pregas vocais. Wilson et al.15 estudaram 27 pacientes e 25 voluntários saudáveis como controles com manometria convencional de estado sólido. Curiosamente, os autores encontraram diferentes padrões de motilidade de acordo com a lesão vagal anatômica, com comprometimento do EES nas lesões centrais e da faringe nas lesões periféricas. Também observamos anteriormente que a motilidade faríngea está significativamente prejudicada em pacientes com PUPV. Um terço mostrou um esfíncter hipotônico; a pressão do véu era hipotônica em metade dos pacientes. O subgrupo de pacientes disfágicos apresentou menor pressão residual no EES e menor pressão de pico da epiglote em comparação com pacientes não disfágicos.7
No presente estudo, a motilidade faríngea e de esfincter esofágico superior não foi alterada pelo procedimento cirúrgico, considerou‐se toda a população. A motilidade faríngea é afetada pela tireoplastia tipo I somente em pacientes com disfagia e lesão vagal baixa.
Este estudo avaliou os sintomas autorrelatados de disfagia. O questionário SWAL QOL não tem um escore limite e dados normativos. Os escores foram usados para confirmar a melhoria dos distúrbios da deglutição na população disfágica após a tireoplastia tipo I. Estudos anteriores já demonstraram os benefícios da medialização das pregas vocais nessa população.5,9 Apesar de todos os pacientes relatarem melhoria nos sintomas clínicos, e o escore no SWAL QOL ter aumentado na população como um todo, nenhuma correlação foi feita entre o questionário e os parâmetros MAR e, com base em nossos achados, não podemos afirmar que a melhoria da disfagia esteja relacionada a qualquer alteração na motilidade faríngea.
Esfíncter esofágico superior e tireoplastiaA pressão residual do EES aumentou após a tireoplastia na subanálise dos indivíduos com disfagia antes da cirurgia. Outros parâmetros do EES não foram alterados.
Estudos anteriores demonstraram que o EES é mantido fechado pela contração tônica do músculo cricofaríngeo16 e o relaxamento ocorre pela ação de três fatores principais combinados: relaxamento do músculo cricofaríngeo, contrações dos músculos supra‐hióideos e tireo‐hióideo para mover a laringe para a frente e a pressão hidrostática do bolo alimentar.17 A tireoplastia tipo I, por si só, não afeta diretamente algum desses três mecanismos principais para explicar o motivo do aumento da pressão residual e, especificamente, o motivo pelo qual esse aumento ocorreu apenas em pacientes disfágicos. Embora a pressão residual do EES tenha mudado após a cirurgia, ela permaneceu dentro dos valores normais. O valor médio estava próximo da faixa inferior de normalidade antes da cirurgia e aumentou para valores próximos ao limiar superior. Apesar de todos os pacientes com disfagia no pré‐operatório terem relatado melhoria nos sintomas clínicos, conforme demonstrado pelo questionário SWAL QOL, não podemos afirmar que o aumento da pressão residual é o motivo da melhoria nas funções da deglutição, assim como não podemos estabelecer uma relação entre o estado clínico e os achados da MAR. Acreditamos que essa melhoria clínica na disfagia está mais relacionada a uma melhor eficiência glótica alcançada pela MPV do que a quaisquer alterações ocorridas no EES, pois a tireoplastia tipo I não causa qualquer tipo de alteração anatômica ou estrutural na área do EES. Devemos enfatizar que os estudos sobre procedimentos faríngeos, MAR e EES, ainda são muito incipientes. Novos estudos nessa área certamente trarão conclusões mais elucidativas sobre esse tópico.
Velofaringe e tireoplastiaNo grupo com lesão vagal baixa, encontramos um aumento na pressão de pico e no upstroke e uma diminuição no tempo de elevação na área da velofaringe.
A baixa pressão subglótica do ar pode piorar a interação deglutição‐respiração em pacientes com PUPV e aumentar os distúrbios da deglutição devido a um mecanismo alterado de proteção das vias aéreas.18 A MPV pode levar a um aumento na pressão subglótica. Nossa hipótese é que essa alteração na pressão subglótica pode ser a razão do aumento da pressão de pico na velofaringe após a tireoplastia tipo I. Esse fenômeno ocorreu apenas em pacientes com lesão vagal baixa. A pressurização da velofaringe é feita por meio da ação de diferentes músculos, inclusive o palatofaríngeo, o palatoglosso e os constritores faríngeos superiores. Sua inervação é alcançada principalmente pelo ramo faríngeo do nervo vago,19 que está preservado em pacientes com lesões vagais baixas. Esse aumento não foi observado em pacientes com lesões vagais altas, pois o ramo faríngeo estava danificado nessa situação (fig. 1).
A diminuição no tempo de elevação provavelmente tem a mesma explicação para o aumento da pressão de pico. A ativação dos músculos faríngeos resulta em menor tempo para atingir uma pressão de pico mais alta. O aumento no upstroke é uma consequência do aumento da pressão de pico e da diminuição no tempo de elevação, pois o upstroke é a relação entre as duas variáveis.
Epiglote e tireoplastiaNão encontramos alterações na área da epiglote em qualquer dos subgrupos estudados. A medida da pressão da velofaringe é mais sensível do que a da pressão da epiglote para demonstrar a pressão da faringe devido à forma anatômica estreita em cone da estrutura da velofaringe, em comparação com a forma larga e irregularmente cilíndrica da epiglote.17 Além disso, a área da epiglote também reflete as pressões da base da língua,6 uma área que tem pouca inervação pelo nervo vago.
Nosso estudo tem algumas limitações. Compreende um número muito pequeno de pacientes e todos os pacientes foram voluntários para o estudo, uma vez que a MAR ainda não faz parte dos cuidados clínicos desses indivíduos. Esse pequeno número de pacientes também impediu uma subanálise de diferentes graus de disfagia. Os 30 dias entre os testes foram estabelecidos para evitar qualquer influência da terapia fonoaudiológica nos parâmetros da MAR entre os pacientes disfágicos no pré‐operatório.
ConclusãoA melhoria da disfagia em pacientes submetidos à tireoplastia tipo I provavelmente não está relacionada a alterações na motilidade faríngea. Entretanto, a motilidade faríngea é afetada pela tireoplastia tipo I em um subconjunto de pacientes. Essas alterações foram mais pronunciadas em pacientes disfágicos e com lesão vagal baixa.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Pinna BR, Herbella FA, de Biase N. Pharyngeal motility in patients submitted to type I thyroplasty. Braz J Otorhinolaryngol. 2021;87:538–44.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.