Laryngeal granulomas post intubation are benign but recurrent lesions. There is no consensus for its treatment.
ObjectiveTo describe the effectiveness of different treatment modalities for primary or recurrent laryngeal granulomas resulting from endotracheal intubation.
MethodsSystematic review and proportional meta‐analysis. Eligibility criteria – experimental or observational studies with at least five subjects. Outcomes studied – granuloma resolution, recurrence, and time for resolution. Databases used – Pubmed, Embase, Lilacs, and Cochrane. The Stats Direct 3.0.121 program was used.
ResultsSix studies were selected, with 85 patients. The treatments registered were: antireflux therapy, speech therapy, anti‐inflammatory drugs, steroids, antibiotics, zinc sulfate and surgery. 85 patients from six studies had primary treatment: surgery±associations (41 patients), resolution chance 75% (95% CI: 0.3–100%, I2=90%), absolute relapse risk 25% (95% CI: 0.2–71%); medical treatment (44 patients), resolution chance 86% (95% CI: 67–97%); and absolute relapse risk 14% (95% CI: 3–33%). There was no significant difference between groups. Three studies, encompassing 19 patients, analyzed secondary treatment (failure or recurrence after primary treatment); three subjects presented new recurrence. The time needed to resolve the lesions varied from immediate, after surgery, to 23 months, for inhaled steroid.
ConclusionThere is no evidence of high quality that proves the efficacy of any treatment for laryngeal granulomas resulting from endotracheal intubation.
Granulomas laríngeos pós‐intubação são lesões laríngeas benignas, porém recorrentes. Não há um consenso na literatura em relação ao seu tratamento.
ObjetivoDescrever a eficácia de diferentes modalidades de tratamento para granulomas laríngeos primários ou recorrentes resultantes da intubação endotraqueal.
MétodoEstudo‐revisão sistemática e metanálise proporcional. Critérios de elegibilidade: estudos experimentais ou observacionais com pelo menos cinco indivíduos. Desfechos estudados: resolução do granuloma, recorrência e tempo de resolução. Bases de dados usadas: Pubmed, Embase, Lilacs e Cochrane. Foi usado o software Stats Direct 3.0.121.
ResultadosForam selecionados seis estudos, com 85 pacientes. Os tratamentos registrados foram: terapia antirrefluxo, terapia da voz, medicamentos anti‐inflamatórios, esteroides, antibióticos, sulfato de zinco e cirurgia. Receberam tratamento primário 85 pacientes de seis estudos: cirurgia±associações (41 pacientes), chance de resolução de 75% (IC 95% 0,3% a 100%, I2=90%) e risco absoluto de recorrência de 25% (IC 95%: 0,2% a 71%); tratamento clínico (44 pacientes), chance de resolução de 86% (IC 95%: 67% a 97%) e risco absoluto de recorrência de 14% (IC 95%: 3% a 33%). Não houve diferença significante entre os grupos. Três estudos, que abrangeram 19 pacientes, analisaram o tratamento secundário (falha ou recorrência após o tratamento primário); três indivíduos apresentaram nova recorrência. O tempo necessário para resolver as lesões variou de imediato, logo após a cirurgia, até 23 meses, com tratamento com esteroides inalados.
ConclusãoNão há evidências de alta qualidade que provem a eficácia de qualquer tratamento para granulomas laríngeos resultantes da intubação endotraqueal.
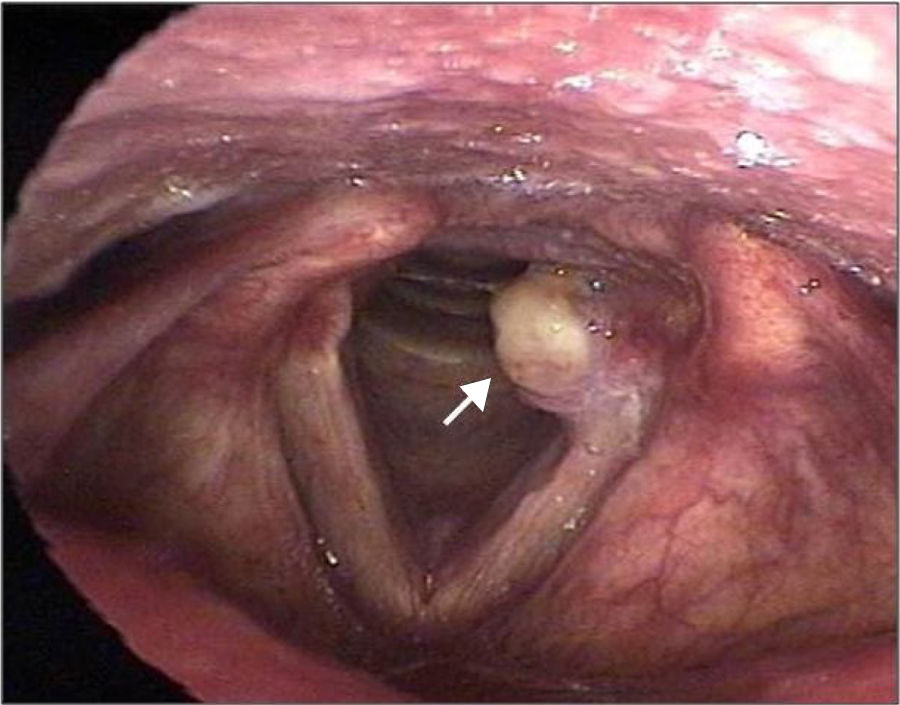
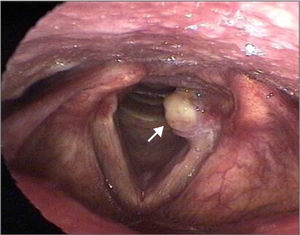
Os granulomas laríngeos são lesões benignas, não neoplásicas, uni ou bilaterais que se desenvolvem no terço posterior das pregas vocais, mais especificamente no processo vocal ou na região aritenoidea (fig. 1). Eles representam um processo inflamatório reativo e de reparação da mucosa local, secundários à lesão local, ulceração e exposição do pericôndrio da cartilagem aritenoide. A histologia mostra um infiltrado de células e linfócitos inflamatórios polimorfonucleares, permeados por acúmulos de sangue. Podem ser sésseis ou pedunculados, com predominância entre a quarta e a quinta década de vida.1–4
A etiologia dos granulomas laríngeos é multifatorial; abuso vocal (33%),1,5 intubação endotraqueal traumática e prolongada (23%)6–9 e refluxo gastroesofágico (30%)10–12 são as causas mais comumente envolvidas. A tosse crônica é outra causa possível do granuloma laríngeo. Quando a etiologia não pode ser determinada, os granulomas são considerados de origem idiopática. Entre todas as causas, a intubação endotraqueal é altamente relevante, devido à alta taxa de recorrência dessas lesões.12
O tratamento dos granulomas depende diretamente da etiologia. Nos granulomas secundários ao refluxo gastroesofágico, a mucosa da faringe e a laringe são expostas ao conteúdo ácido e à pepsina do estômago, bem como às enzimas biliares e pancreáticas, mantêm um processo inflamatório constante, que evolui para edema, inflamação, ulceração e granuloma. Nesses granulomas, há melhoria evidente dos sintomas e regressão das lesões com tratamento dietético associado a inibidores da bomba de prótons.12–14 Nos granulomas causados pelo abuso vocal, a terapia da voz com reeducação de voz é vantajosa.5 Entretanto, uma progressão favorável desses tratamentos não é o curso habitual dos granulomas pós‐intubação. Em pacientes intubados, a cânula fica posicionada na região posterior da glote, entre os processos vocais das cartilagens aritenoides, o que pode causar escarificação e dano local às cartilagens, resultar na formação de granulomas. A situação é agravada pelo uso de tubos de maior diâmetro, sedação superficial e intubação traumática e prolongada, com duração maior do que 10 a 12 dias.4,6–9
Os tratamentos recomendados para granulomas pós‐intubação incluem terapia de voz,5 medicamentos antirrefluxo,12–16 cirurgia,17,18 toxina botulínica,19–21 sulfato de zinco,22 mitomicina C23,24 e esteroides.25,26
Zhang et al.18 avaliaram a eficácia da cirurgia em comparação com tratamento conservador de granulomas laríngeos em 13 pacientes, seis dos quais foram submetidos à remoção cirúrgica e sete a tratamentos antirrefluxo e terapia vocal, sem medicação. No primeiro grupo, a cura foi observada em 50% após uma ou duas cirurgias; no segundo grupo, a taxa de cura foi de 57%; não houve diferenças significantes entre eles. Para Karkos et al.15, o tratamento conservador antirrefluxo é mais eficaz do que a cirurgia para granulomas laríngeos recorrentes. Fink et al.21 destacam a eficácia da toxina botulínica no músculo aritenoide para granulomas refratários à ressecção cirúrgica ou tratamento com inibidores da bomba de prótons e/ou terapia vocal. Sun et al.22 recomendam o uso de sulfato de zinco em casos refratários a outros tratamentos.
A grande diversidade de modalidades de tratamento para granulomas pós‐intubação reflete a ausência de consenso na literatura sobre o tratamento ideal para a prevenção da recorrência. O objetivo deste estudo foi, portanto, comparar a eficácia dos tratamentos encontrados na literatura para granulomas laríngeos resultantes da intubação endotraqueal em relação à resolução, taxa de recorrência e tempo de resolução.
Material e métodosRevisão sistemática de estudos que compararam tratamentos de granulomas laríngeos secundários à intubação endotraqueal.
Critérios para consideração de estudos para esta revisãoEstudos: estudos clínicos randomizados (ECRs) ou estudos controlados não randomizados ou estudos observacionais (com pelo menos cinco pacientes submetidos à intervenção) que analisaram qualquer tipo de tratamento para o granuloma laríngeo secundário à intubação endotraqueal. Foram excluídos relatos de casos e estudos com menos de cinco pacientes.
Participantes: pacientes com granuloma laríngeo secundário à intubação endotraqueal.
Intervenções: conservadora (inibidores da bomba de prótons ou antagonistas orais do receptor H2, medidas antirrefluxo, esteroides inalados, orais ou intralesionais, sulfato de zinco oral, tratamento preventivo de voz, terapia da voz, antibióticos orais, toxina botulínica tópica) ou procedimentos cirúrgicos (convencionais, fibroscopia ou laser).
Desfechos: o desfecho primário foi a resolução do granuloma; os resultados secundários foram a recorrência após o tratamento primário, após o tratamento secundário e duração do tratamento para a resolução do granuloma.
Métodos de pesquisa para identificação de estudosPesquisas eletrônicas: Pubmed (1966 a janeiro de 2017); Embase (1980 a janeiro de 2017); Lilacs (www.bireme.br/) (1982 a janeiro de 2017); base de dados Cochrane (1993 a janeiro de 2017); www.clinicaltrials.gov (avaliado em janeiro de 2017). Foi usada uma estratégia abrangente de busca: (Laryngeal Granulomas or Laryngeal Granuloma or Granuloma of Larynx or Larynx Granuloma or Larynx Granulomas or Vocal Folds Granuloma or Vocal Fold Granuloma or Vocal process granuloma) AND (Botulinum Toxins or Botulinum Toxin or Clostridium botulinum Toxins or Botulin or Surgery or operative therapy or operative procedures or invasive procedures or operations or Mitomycins or Lasers or Laser or Q‐Switched Lasers or Q Switched Lasers or Q‐Switched Laser or Pulsed Lasers or Pulsed Laser or Continuous Wave Lasers or Continuous Wave Laser or Masers or Maser or Zinc Sulfate or Zincteral or Heptahydrate Zinc Sulfate or Prilosec or Omeprazole Sodium or Omeprazole or Omeprazole magnesium or H 168?68 or H 168 68 or H 16 or Proton Pump Inhibitors or Inhibitors, Proton Pump). A estratégia de busca foi adaptada para cada base de dados, a fim de se obter mais sensibilidade. Não houve restrição quanto ao idioma ou status da publicação. As referências de publicações relevantes encontradas pela pesquisa foram pesquisadas para novos estudos; especialistas da área também foram contatados.
Coleta e análise de dadosSeleção de estudos: dois autores da revisão examinaram de forma independente títulos e resumos para remover artigos sem relevância; recuperaram cópias dos textos completos dos artigos potencialmente relevantes; identificaram múltiplos relatos do mesmo estudo, verificaram nomes dos autores, país e local do estudo, detalhes da intervenção, data e duração do estudo; examinaram textos completos de artigos para verificar o cumprimento dos critérios de elegibilidade; se necessário entraram em contato com os autores para esclarecer quaisquer questões relacionadas ao estudo; chegaram a uma decisão final sobre a inclusão do estudo.
Extração e gerenciamento de dados: dois autores da revisão extraíram de forma independente os dados dos estudos elegíveis e os resumiram num formulário de extração de dados. Esse resumo continha as características basais do estudo, inclusive o tipo de estudo, idade, gênero, tipo de tratamento, número total de participantes, número de pacientes em cada braço, seguimento, intervenções e desfechos avaliados.
Avaliação do risco de viés nos estudos incluídos: para ECRs, dois autores de revisão avaliaram cada estudo de forma independente. Em estudos observacionais, a avaliação do risco de viés não foi feita devido à falta de consenso para a aplicação da avaliação nesses estudos, mas foram considerados como sujeitos a viés e ao efeito dos fatores de confusão. As divergências foram resolvidas por consenso com a participação de todos os autores.
Medidas de efeito do tratamento: a metanálise proporcional foi feita com o software StatsDirect, versão 3.0.121. Gráficos em floresta foram elaborados para resumir os dados. Cada linha horizontal no gráfico representou um estudo incluído na metanálise. A estimativa total combinada foi marcada com uma forma em diamante na parte inferior do gráfico. A proporcionalidade e IC de 95% dos estudos combinados foi apresentada. A presença de uma sobreposição nos intervalos de confiança das diferentes intervenções sugeriu um efeito semelhante delas sobre o desfecho. Nenhuma sobreposição sugeriu que havia efeitos distintos das intervenções estudadas. Para quantificar as inconsistências dos estudos usados na metanálise, usou‐se o teste de heterogeneidade I2=[(Q‐df)/Q]×100%, onde Q é o qui‐quadrado e df o grau de liberdade. Consideramos a presença de heterogeneidade substancial quando I2 > 75%. Devido à heterogeneidade entre os estudos, usou‐se o modelo de efeito aleatório de metanálise.
Para fins de análise estatística, os pacientes foram divididos em dois subgrupos de acordo com o tipo de tratamento usado: Grupo 1 (cirúrgico ± associações); Grupo 2 (somente cirúrgico).
As associações com o tratamento cirúrgico foram: terapia antirrefluxo, terapia da voz, antibioticoterapia e esteroides. Como tratamento clínico apenas, foram considerados a terapia antirrefluxo, terapia da voz (ou cuidados vocais preventivos) e terapia com esteroides orais ou inalatórios.
A aprovação do Conselho de Ética Institucional não foi necessária devido à natureza do estudo (revisão sistemática).
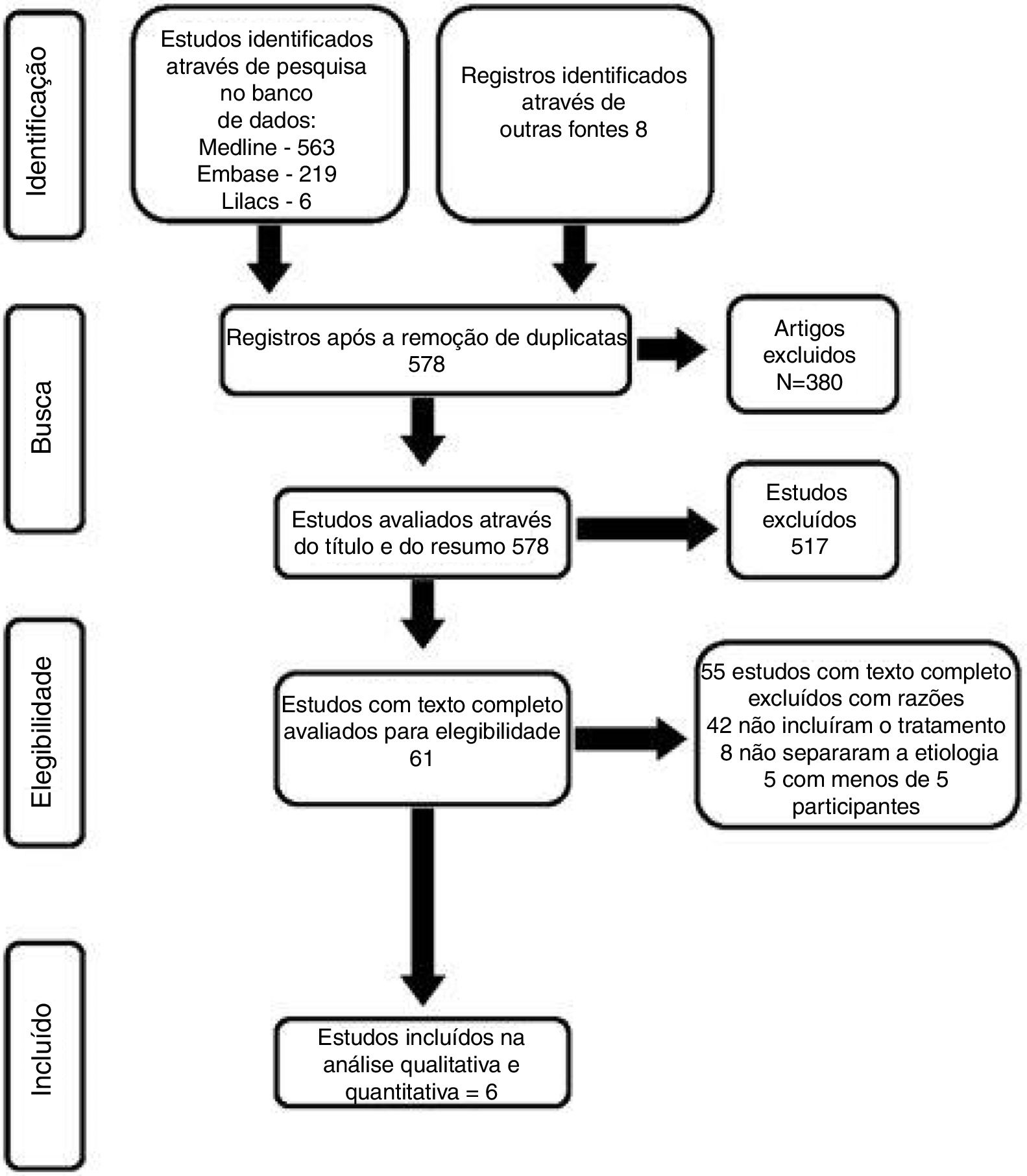
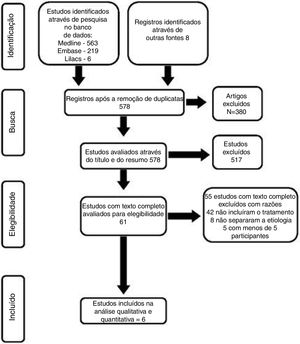
ResultadosDescrição dos estudosResultados da pesquisaA pesquisa feita em janeiro de 2017 recuperou 563 estudos na base de dados Medline, 219 na Embase, seis na Lilacs, nenhum na Cochrane e oito na pesquisa manual. Após a exclusão de duplicatas e análise de títulos e resumos, foram selecionados 61 artigos e o texto completo foi obtido (fig. 2). Desses, seis estudos preencheram os critérios de inclusão previamente definidos e 55 foram excluídos pelas seguintes razões: 42 não incluíram especificamente o tratamento de granulomas causados por intubação, oito não distinguiram os resultados dos outros tipos de granulomas e cinco apresentaram menos do que cinco casos com granulomas causados por intubação.
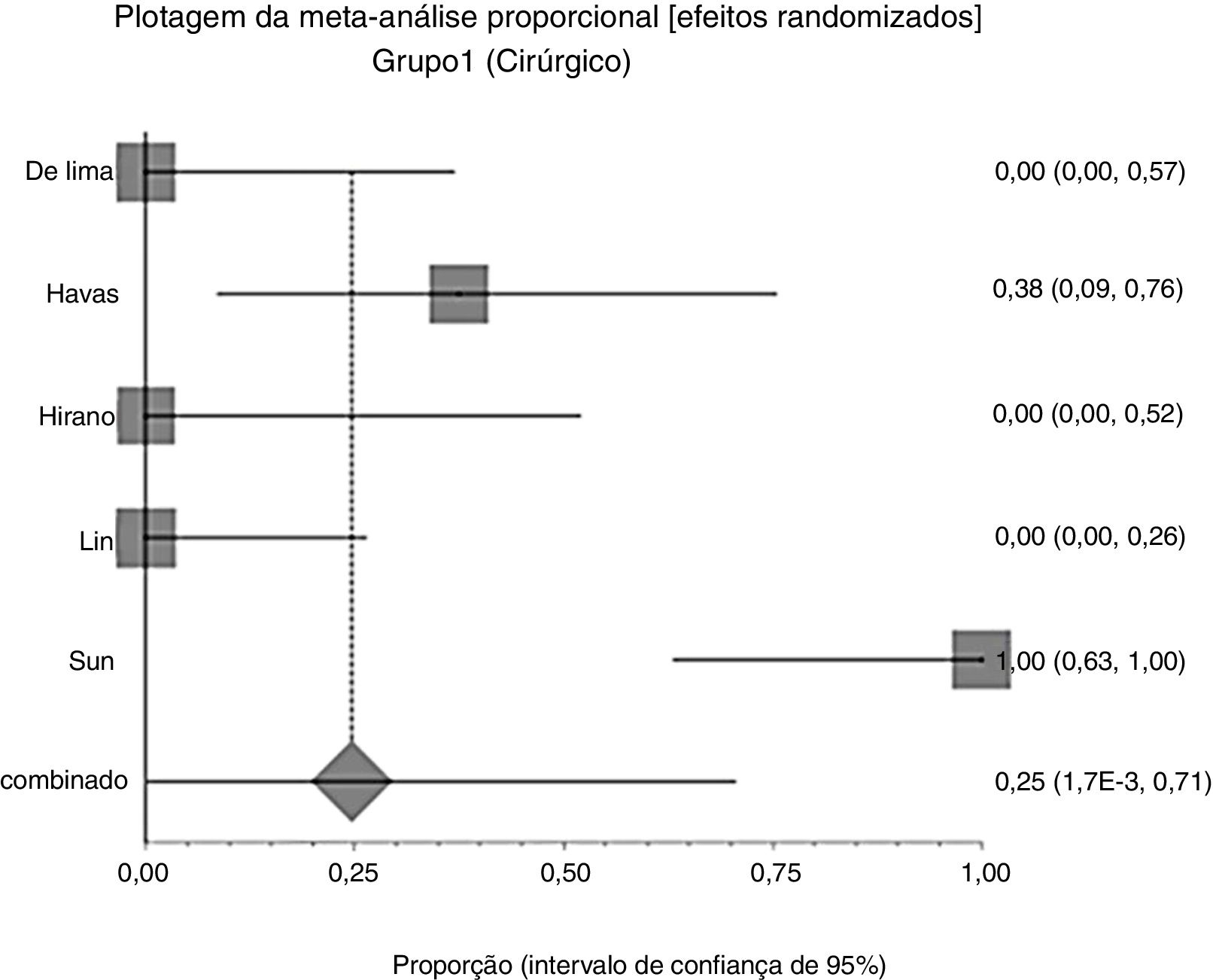
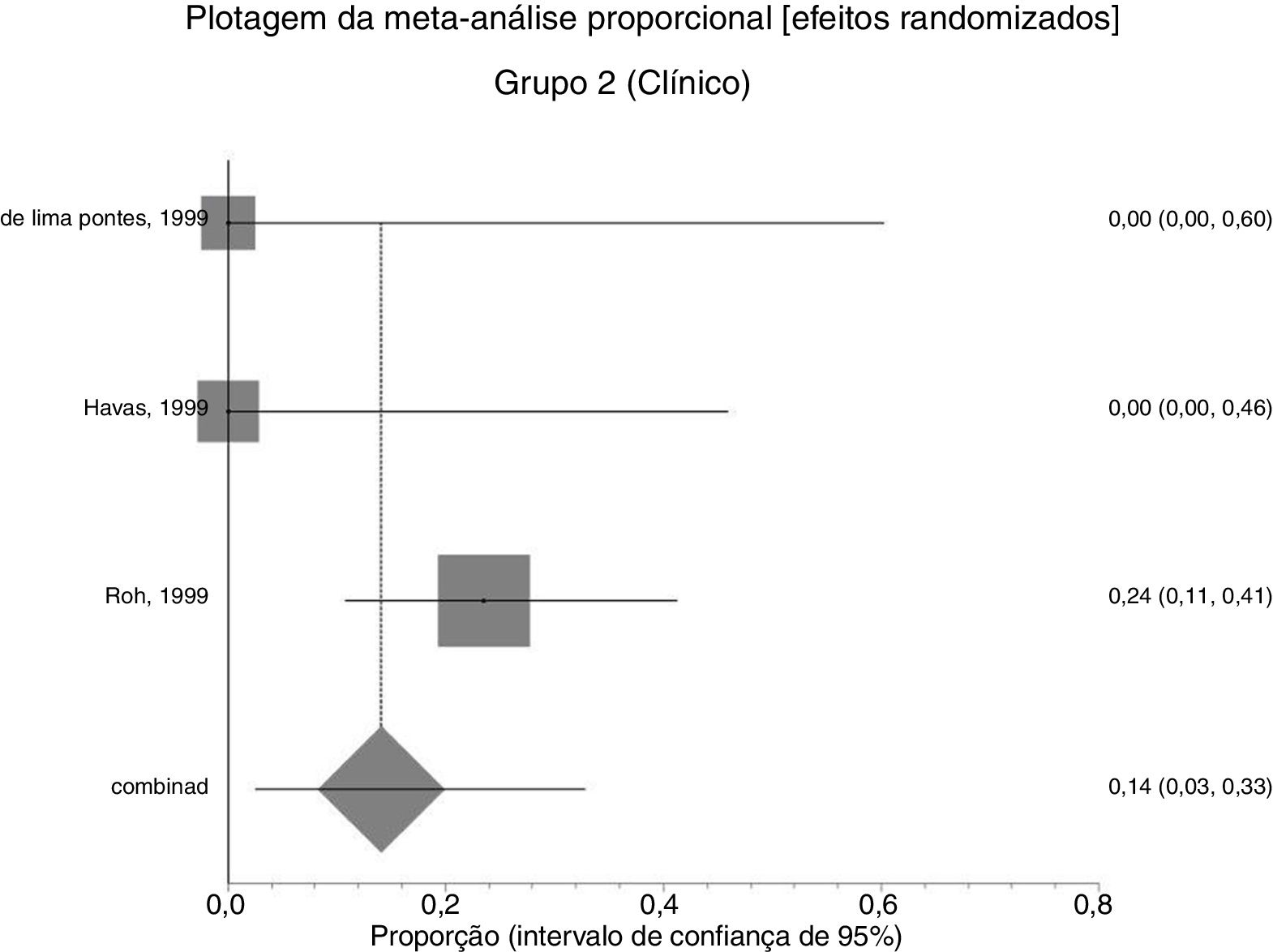
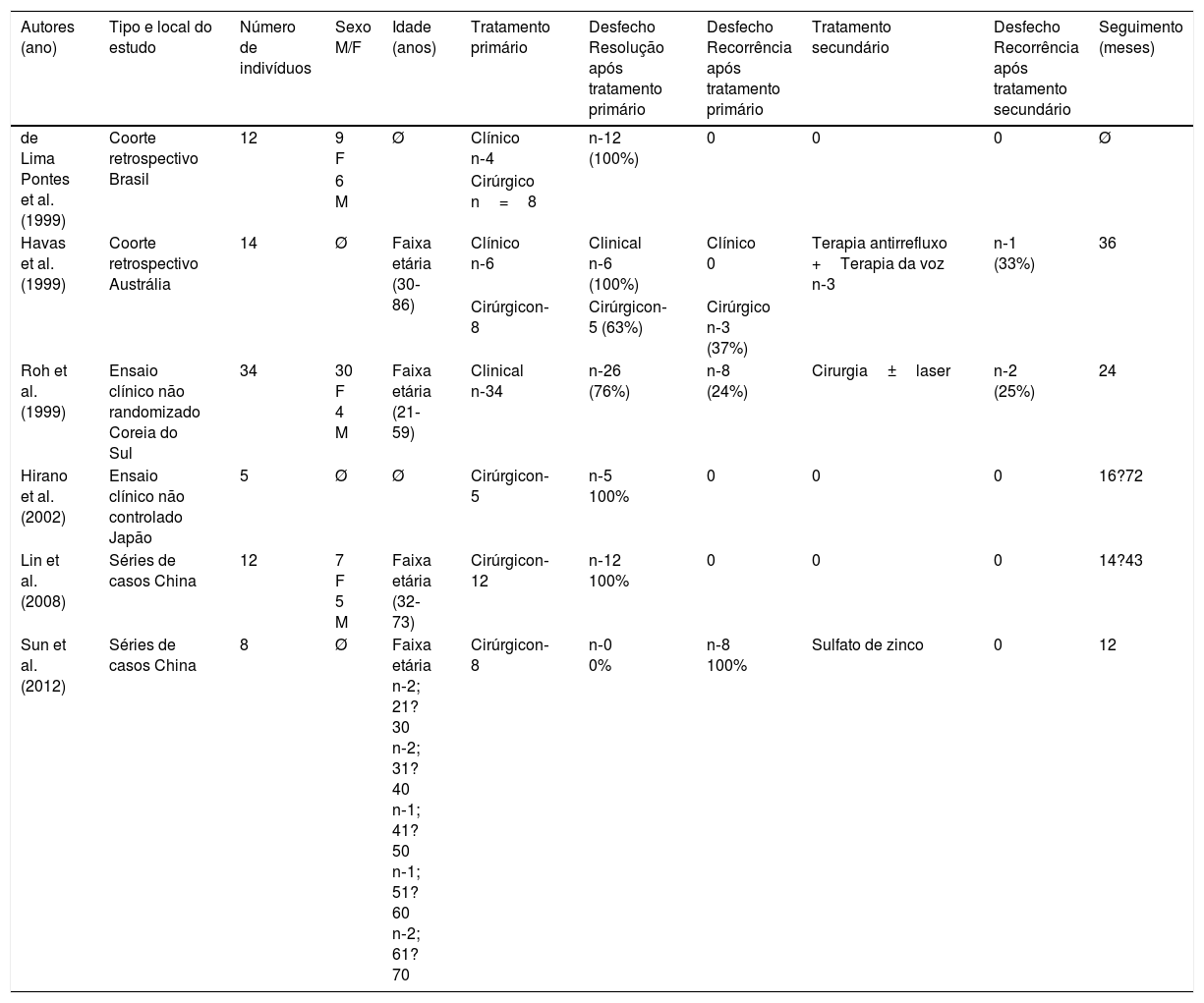
Estudos incluídosAs principais características dos estudos selecionados estão resumidas na tabela 1. Os seis estudos incluídos, com 85 pacientes, foram publicados de 1999 a 2012, compreenderam estudo prospectivo controlado não randomizado (n‐1), prospectivo não controlado (n‐1) e estudos retrospectivos (n‐4). Dois estudos incluíram apenas granulomas posteriores à intubação24,26 e outros estudaram granulomas de diferentes etiologias, mas apenas os granulomas pós‐intubação foram incluídos na revisão. Todos os artigos eram escritos na língua inglesa.
Características dos estudos
| Autores (ano) | Tipo e local do estudo | Número de indivíduos | Sexo M/F | Idade (anos) | Tratamento primário | Desfecho Resolução após tratamento primário | Desfecho Recorrência após tratamento primário | Tratamento secundário | Desfecho Recorrência após tratamento secundário | Seguimento (meses) |
|---|---|---|---|---|---|---|---|---|---|---|
| de Lima Pontes et al. (1999) | Coorte retrospectivo Brasil | 12 | 9 F | Ø | Clínico n‐4 | n‐12 (100%) | 0 | 0 | 0 | Ø |
| 6 M | Cirúrgico n=8 | |||||||||
| Havas et al. (1999) | Coorte retrospectivo Austrália | 14 | Ø | Faixa etária (30‐86) | Clínico n‐6 | Clinical n‐6 (100%) | Clínico 0 | Terapia antirrefluxo +Terapia da voz n‐3 | n‐1 (33%) | 36 |
| Cirúrgicon‐8 | Cirúrgicon‐5 (63%) | Cirúrgico n‐3 (37%) | ||||||||
| Roh et al. (1999) | Ensaio clínico não randomizado Coreia do Sul | 34 | 30 F 4 M | Faixa etária (21‐59) | Clinical n‐34 | n‐26 (76%) | n‐8 (24%) | Cirurgia±laser | n‐2 (25%) | 24 |
| Hirano et al. (2002) | Ensaio clínico não controlado Japão | 5 | Ø | Ø | Cirúrgicon‐5 | n‐5 100% | 0 | 0 | 0 | 16?72 |
| Lin et al. (2008) | Séries de casos China | 12 | 7 F 5 M | Faixa etária (32‐73) | Cirúrgicon‐12 | n‐12 100% | 0 | 0 | 0 | 14?43 |
| Sun et al. (2012) | Séries de casos China | 8 | Ø | Faixa etária n‐2; 21?30 n‐2; 31?40 n‐1; 41?50 n‐1; 51? 60 n‐2; 61?70 | Cirúrgicon‐8 | n‐0 0% | n‐8 100% | Sulfato de zinco | 0 | 12 |
Ø, Dados não especificados.
O número de pacientes em cada estudo, sexo, faixa etária, tipo de intervenção, desfechos estudados e tempo de seguimento estão descritos na tabela 1.
Tipos de intervençãoTratamento cirúrgico: as cirurgias foram convencionais, laser de KTP (potássio‐titânio‐fosfato) ou fibroscopia com fórceps, que podem ser usados diversas vezes.
Tratamento clínico: terapia antirrefluxo (com um inibidor da bomba de prótons – PPI ou bloqueador de H2); terapia da voz; anti‐inflamatórios; esteroides orais, inalados ou intralesionais; antibióticos; toxina botulínica; e sulfato de zinco oral.
Tipos de desfechoSeis estudos avaliaram a resolução do granuloma e a recorrência após o tratamento primário e três estudos avaliaram a recorrência após o tratamento secundário. Cinco estudos relataram o tempo necessário para a resolução do granuloma.
Estudos excluídosOs 55 estudos excluídos e os motivos das exclusões são mostrados na figura 2.
Risco de viés nos estudos incluídosEmbora dois dos estudos fossem prospectivos, não eram randomizados; os outros quatro foram retrospectivos e, portanto, sujeitos ao efeito dos fatores de confusão.
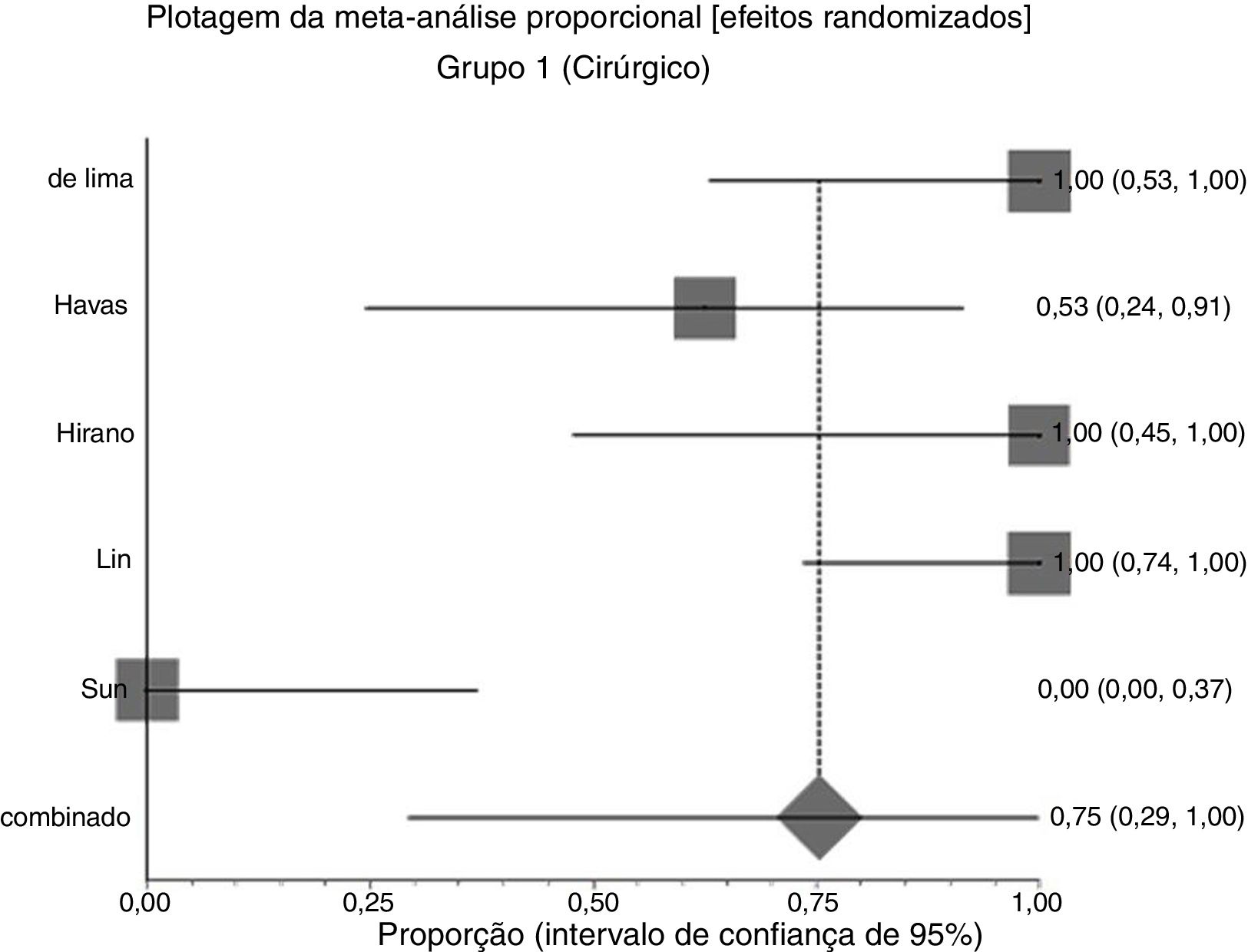
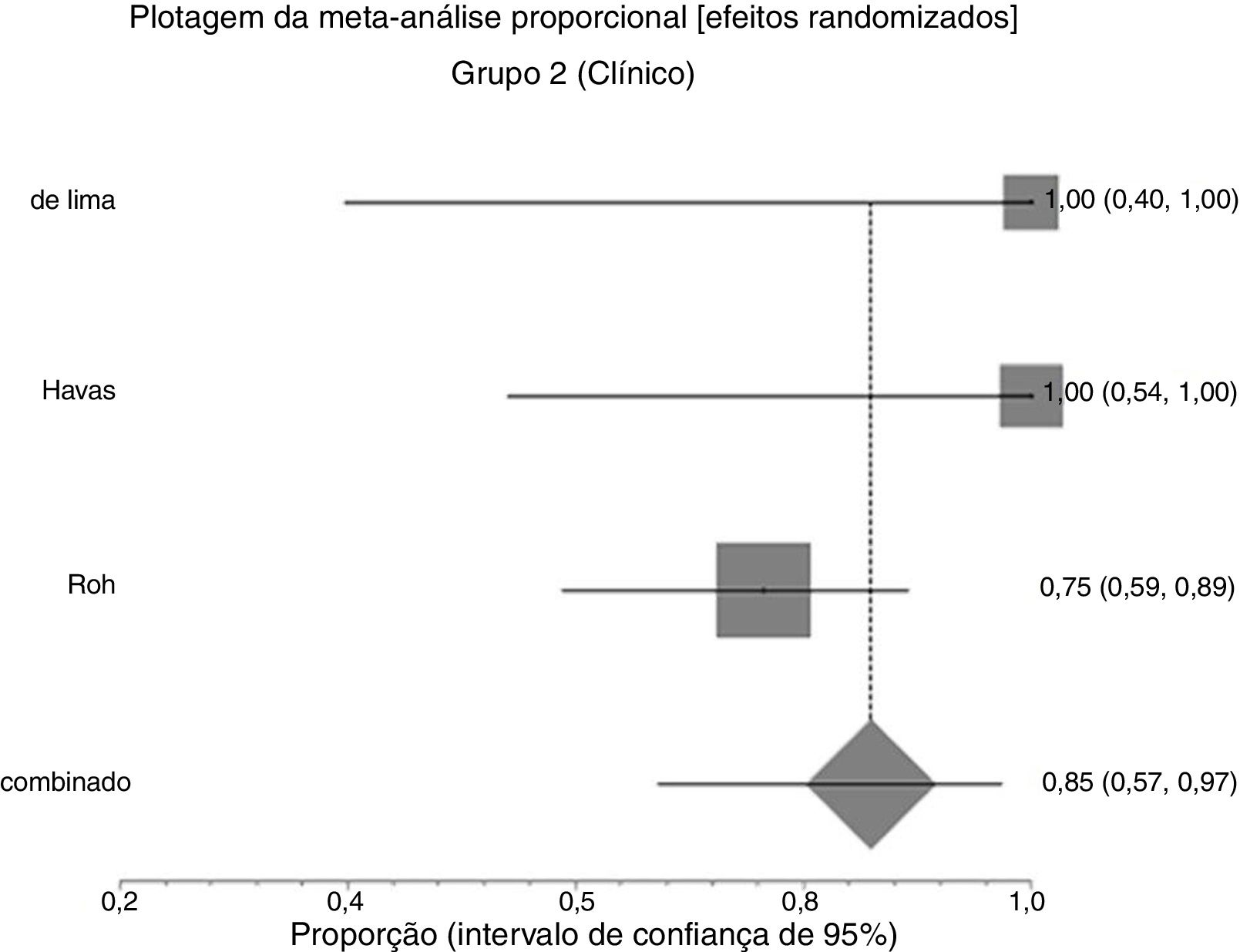
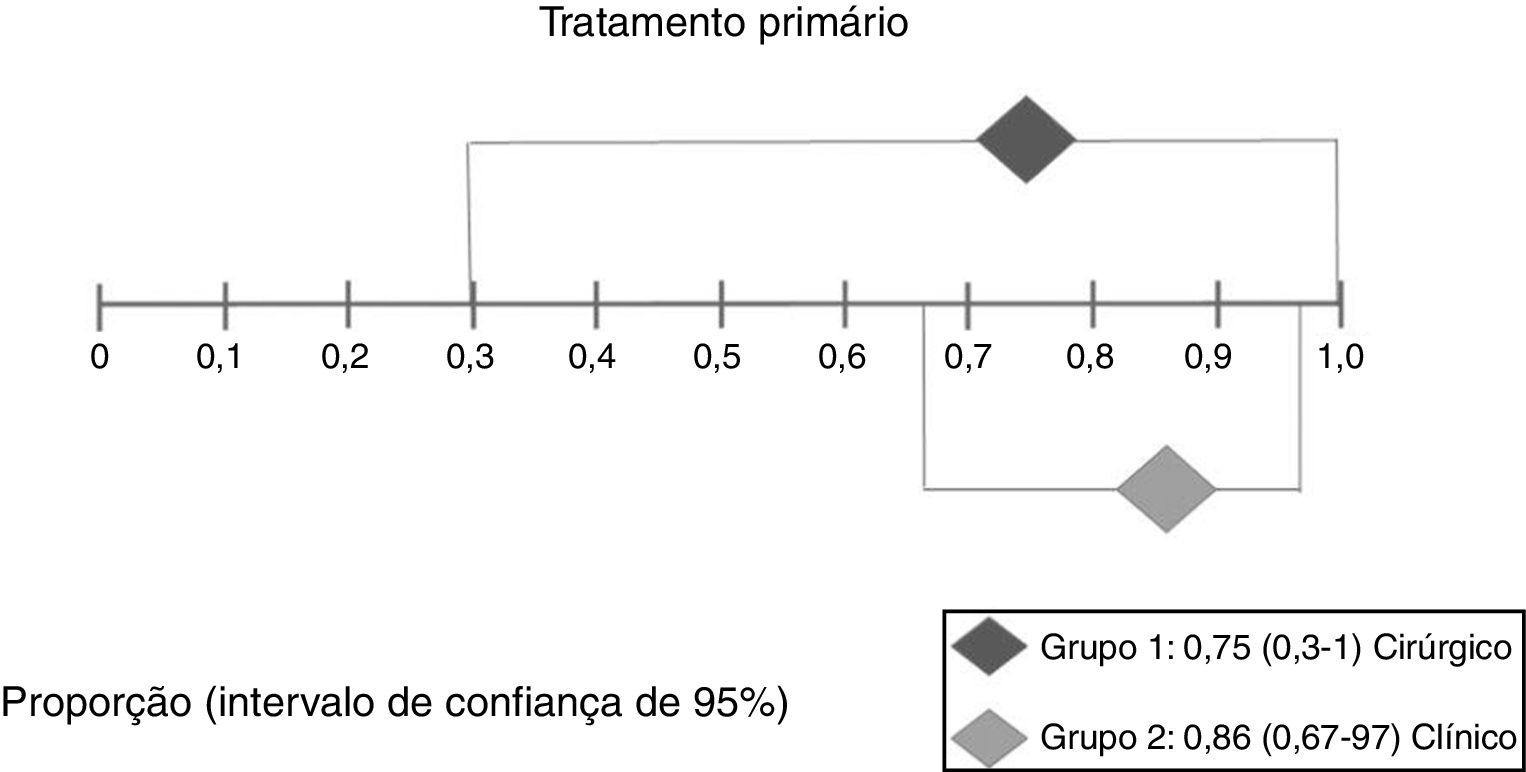
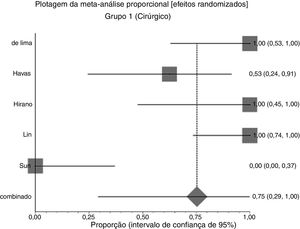
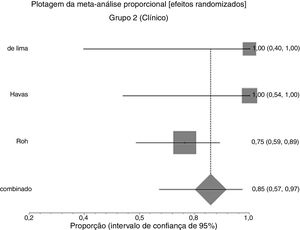
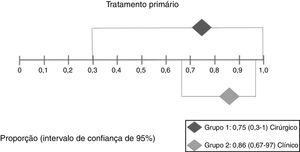
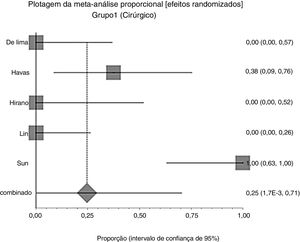
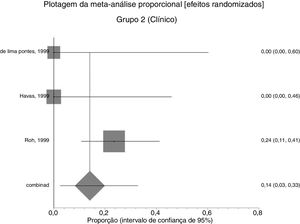
Efeitos das intervençõesDesfecho primárioResolução do granuloma após tratamento primárioNo grupo 1 (cirurgia ± associações), que incluiu 41 pacientes, a chance de resolução do granuloma foi de 75% (IC 95%: 0,3% a 100%, I2=90%) (fig. 3). No Grupo 2 (tratamento clínico), que incluiu 44 pacientes, a chance de resolução foi de 86% (IC 95%: 67% a 97%) (fig. 4).
Devido à alta heterogeneidade, o efeito randômico foi usado para a metanálise.
A figura 5 mostra os resultados das duas intervenções em relação ao desfecho resolução após o tratamento primário, gerados por análise estatística (software StatsDirect). Como ocorreu sobreposição dos intervalos de confiança, não houve diferença estatística entre tratamentos cirúrgicos e clínicos.
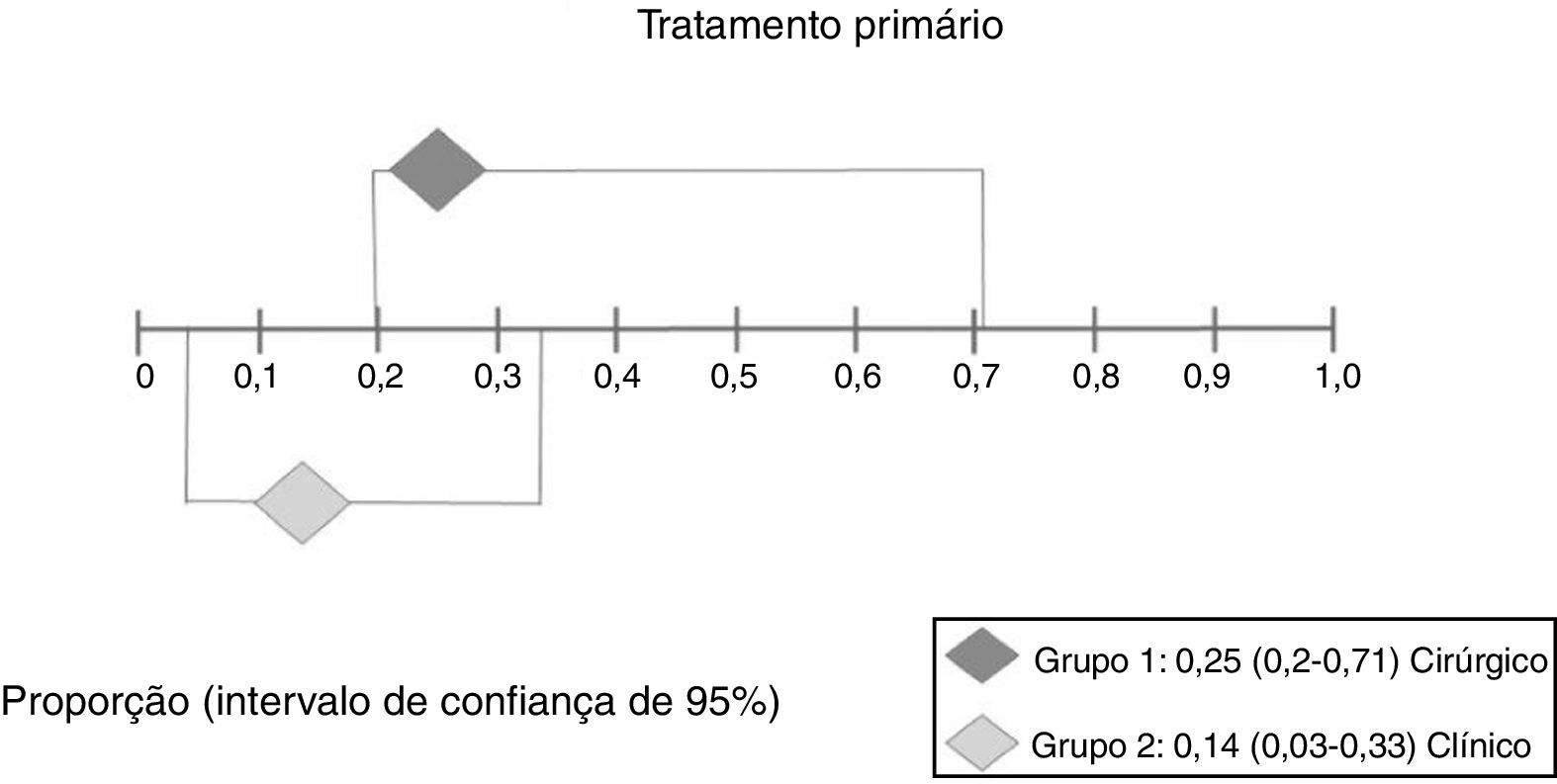
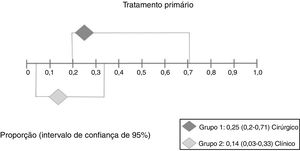
Resultado secundárioRecorrência após tratamento primárioNo grupo 1 (cirurgia±associações), que incluiu 41 pacientes (48%), o risco absoluto de recorrência foi de 25% (IC 95%: 0,2% a 71%) (fig. 6). No grupo 2 (clínico), que incluiu 44 pacientes (52%), o risco absoluto de recorrência foi de 14% (IC 95%: 3% a 33%) (fig. 7). Devido à alta heterogeneidade, o efeito randômico foi usado para a metanálise.
A figura 8 apresenta os resultados das duas intervenções em relação ao desfecho recorrência após o tratamento primário, gerado pela análise estatística. Como houve sobreposição dos intervalos de confiança, não houve diferença estatística entre os tratamentos cirúrgicos e clínicos.
Recorrência após tratamento secundárioTrês estudos, que incluíram 19 pacientes, analisaram o desfecho recorrência após uma nova intervenção. Desses, três (16%) apresentaram nova recorrência e obtiveram a resolução em 16 pacientes.
Devido ao baixo número de estudos e/ou pacientes, foi feita apenas a análise descritiva dos dados. Três pacientes que apresentaram recorrência após tratamento cirúrgico foram submetidos à terapia antirrefluxo associada à terapia da voz, com resolução em dois pacientes (taxa de recorrência de 33%). Oito pacientes, também com recorrência após tratamento cirúrgico, usaram sulfato de zinco oral, com resolução completa de todos os casos. Outros oito pacientes, que apresentaram recorrência após tratamento clínico (descanso vocal+antiácidos+anti‐inflamatório oral±esteroide oral), foram tratados com cirurgia convencional ou a laser, com resolução de oito granulomas (taxa de recorrência de 25%).
Tempo de tratamento necessário para a resolução de granulomasO tempo de tratamento necessário para resolver as lesões variou muito, desde imediatamente após um procedimento, como no caso das cirurgias, até 23 meses no caso de esteroides inalados (budesonida). O tratamento com sulfato de zinco levou de quatro a 12 semanas para a resolução das lesões. O tempo de tratamento antirrefluxo, por sua vez, não foi especificado em todos os estudos. Os dados apresentados não foram submetidos à análise estatística.
DiscussãoA taxa de recorrência dos granulomas causados por intubação torna o tratamento dessas lesões desafiador. Como podemos verificar nesta revisão, poucos estudos abordam esse tópico com metodologia rigorosa e em muitos as informações estão incompletas e frequentemente o número de pacientes é pequeno.
Analisando os estudos selecionados nesta revisão, as mulheres (76%) e os adultos predominam, corroboraram‐se os achados de outros autores.1–3 Mesmo nos granulomas pós‐intubação, o refluxo gastroesofágico é um importante fator predisponente e seu tratamento é o principal tratamento clínico indicado nos estudos aqui listados. A DRGE (doença de refluxo gastroesofágico) é certamente um fator deletério para a epitelização da mucosa laríngea danificada pela intubação. Danos à mucosa laríngea causados pela exposição ao suco gástrico têm sido descritos há décadas,6,9 bem como os benefícios do tratamento com inibidores da bomba de prótons na melhoria dos sintomas vocais e lesões laríngeas em pacientes com laringite ácida. Os inibidores da bomba de prótons têm sido recomendados para os granulomas laríngeos, independentemente da etiologia da lesão.14,27,28
O uso vocal excessivo é outro fator predisponente à formação de granulomas pós‐intubação, como observado em dois estudos desta revisão, os quais incluíram cinco pacientes.1,14 A fonação exagerada causa colisão traumática das pregas vocais, resulta em lesões do epitélio aritenoide e cicatrização tardia do tecido.1
A escolha do tratamento ideal para granulomas pós‐intubação tem sido um desafio constante para muitos especialistas. O tratamento medicamentoso por si só é longo e, portanto, desmotivador. De acordo com Koufman,28 a resolução do granuloma com tratamento clínico pode levar de seis a oito meses. O tratamento cirúrgico é mais rápido, mas envolve riscos anestésicos, cicatrizes locais e recorrência, é frequentemente reservado para casos intratáveis. Mesmo após a cirurgia, o tratamento clínico é quase sempre iniciado para reduzir as recorrências, que podem ocorrer em 40% a 90% dos casos.17,20,28
Nos artigos selecionados para esta revisão, os tratamentos primários incluíram: terapia antirrefluxo; terapia da voz; anti‐inflamatórios; esteroides orais, inalados ou intralesionais; antibióticos; toxina botulínica; e cirurgia. Os tratamentos secundários incluíram terapia antirrefluxo; terapia da voz; cirurgia; e sulfato de zinco. A metanálise de alguns desses estudos não indicou diferença estatística entre as modalidades de tratamento, provavelmente devido ao pequeno número de pacientes, ao elevado número de vieses e à falta de descrições detalhadas dos tratamentos, como o tempo de seguimento e a dose.
Não foram encontradas revisões específicas sobre granulomas causados por intubação. Há apenas um estudo sobre o tratamento dos granulomas laríngeos em geral, sem metanálise e sem a especificação de granulomas devido à intubação.15 De acordo com esses autores, o refluxo pode ser observado em até 76% dos pacientes com granulomas; portanto, a terapia antirrefluxo é a principal estratégia de tratamento para granulomas laríngeos e a cirurgia deve ser reservada apenas para falhas terapêuticas, obstrução das vias aéreas ou dúvidas diagnósticas.15
O resultado do tratamento cirúrgico não parece ser influenciado pela técnica usada (convencional, fibroscopia ou laser) e foi a modalidade de tratamento com menor tempo de resolução. No entanto, devido à alta taxa de recorrência, muitos autores enfatizam a necessidade de acompanhamento endoscópico desses pacientes por vários meses.27–30
Os estudos incluídos aqui demonstraram que as taxas de recorrência diminuem quando a cirurgia é associada a outros tratamentos. A toxina botulínica tem sido recomendada juntamente com a cirurgia para granulomas de diferentes causas.19–21,31,32 Entre as vantagens desse tipo de tratamento estão a não necessidade de anestesia geral e os efeitos colaterais mínimos.19
Os resultados desta revisão indicaram que não há evidências quanto ao melhor tratamento para granulomas laríngeos secundários à intubação endotraqueal. O pequeno número de pacientes em cada estudo é responsável por grandes intervalos de confiança, o que leva à indiferença entre as intervenções.
Quanto ao tempo de resolução dos granulomas, o tratamento cirúrgico é o mais rápido de todos, já que consegue resolução imediata; no entanto, a recorrência é semelhante aos outros tratamentos. Embora a budesonida inalada seja o tratamento que tenha levado mais tempo para resolver as lesões, deve ser considerada uma opção para o tratamento de granulomas laríngeos, uma vez que tem baixa morbidade. O sulfato de zinco é um tratamento promissor, ainda pouco estudado, que também está incluído na gama de possibilidades de tratamento.
Quanto à aplicabilidade da evidência, a metanálise feita em relação ao desfecho resolução e recorrência do granuloma após o tratamento, seja primário ou recorrente, resultou em dados inconclusivos. Não houve diferença entre os tratamentos analisados ??devido aos enormes intervalos de confiança entre as intervenções, o que inevitavelmente leva à sua sobreposição. Como a maioria dos estudos incluídos foi considerada como de alto risco de viés, a qualidade da evidência é fraca. Em relação aos potenciais vieses no processo de revisão, estamos confiantes de que a extensa pesquisa de literatura usada nesta revisão, adicionada à pesquisa manual, incluiu a maior parte da literatura relevante publicada e minimizou a probabilidade de perda de estudos relevantes.
ConclusãoNão há evidências de alta qualidade que provem a eficácia de qualquer tratamento para granulomas laríngeos resultantes da intubação endotraqueal.
Implicações para pesquisaAs avaliações sistemáticas das intervenções cirúrgicas são difíceis de fazer, uma vez que os estudos randomizados para a área cirúrgica são raros. A comparação das intervenções clínicas e cirúrgicas é ainda mais difícil através de ensaios clínicos randomizados. Portanto, acreditamos que são necessários estudos multicêntricos controlados, mesmo não randomizados, cada centro faz a intervenção na qual tem maior experiência, com um avaliador de desfechos neutro. Além disso, é necessário padronizar os dados descritos.
Implicações para a práticaUma vez que as evidências que favorecem um ou outro tratamento são inexistentes, qualquer tratamento pode ser usado de acordo com a experiência do grupo envolvido.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Rimoli CF, Martins RH, Catâneo DC, Imamura R, Catâneo AJ. Treatment of post‐intubation laryngeal granulomas: systematic review and proportional meta‐analysis. Braz J Otorhinolaryngol. 2018;84:789–97.
A revisão por pares é da responsabilidade da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico‐Facial.