Introdução: Os tumores de parótida são frequentemente de natureza benigna e correspondem à maioria dos tumores de glândulas salivares.
Objetivo: Revisar as características clínicas de neoplasias de parótidas submetidas a tratamento cirúrgico pelo mesmo cirurgião.
Método: Estudo retrospectivo, onde foram avaliados 154 pacientes com neoplasia de parótida. Dados clínicos, histológicos, tipo de cirurgia e complicações foram compilados e descritos.
Resultados: A principal manifestação foi a de uma massa tumoral com uma mediana de tempo de evolução de 12 meses para os tumores benignos e 5 meses para os tumores malignos. A ecografia foi o exame complementar mais indicado. Dentre os tumores benignos, o adenoma pleomórfico foi o mais comum e o carcinoma mucoepidermóide o mais frequente dentre os malignos. A parotidectomia superficial com preservação do nervo facial foi a cirurgia mais indicada e a paresia reversível de ramos do nervo facial, a complicação mais prevalente.
Conclusões: O adenoma pleomórfico é o tumor mais comum da glândula parótida e a parotidectomia superficial com preservação do nervo facial é o tratamento mais adequado para a maioria dos tumores de baixa morbidade.
Introduction: Benign tumors of the parotid gland comprise the majority of salivary gland tumors.
Objective: To review the clinical characteristics of parotid gland tumors submitted to surgical treatment by the same surgeon.
Methods: Retrospective study with 154 patients who had parotid gland tumors. Clinical and histological data, type of surgery, and complications were assessed and described.
Results: The main manifestation was a mass with a median evolution of 12 months for benign tumors and five months for malignant tumors. Ultrasonography was the most frequent complementary exam. Pleomorphic adenoma was the most common of the benign tumors, and mucoepidermoid carcinoma was the most frequent malignant tumor. Superficial parotidectomy with preservation of the facial nerve was the most common surgical procedure and reversible paresis of branches of the facial nerve was the most common complication.
Conclusions: Pleomorphic adenoma is the most common parotid gland tumor and superficial parotidectomy with preservation of the facial nerve is the most common and appropriate treatment for most low-morbidity tumors.
Introdução
Tumores de parótida incidem em 1:100.000 habitantes, representando 2%-3% dos tumores de cabeça e pescoço e 80% dos tumores de glândulas salivares.1,2 Em 1991, os tumores de parótida foram classificados histologicamente em mais de 30 tipos pela Organização Mundial da Saúde (WHO).2
A bibliografia atual estima que cerca de 80% destes sejam benignos, sendo o mais comum o adenoma pleomórfico, com uma incidência entre a quarta e a sexta décadas de vida.3 Clinicamente, a manifestação mais comum do adenoma pleomórfico é a presença de uma lesão nodular única, sólida, com margem bem delimitada, consistência endurecida, aspecto lobulado, indolor, móvel à palpação e de longa evolução. Este tumor pode atingir grandes dimensões e, invariavelmente, respeita a função da mímica facial. O segundo tumor benigno mais comum é o tumor de Warthin, acometendo mais homens a partir da quinta década e podendo ter apresentação bilateral.
Quanto aos tumores malignos, o mais prevalente é o carcinoma mucoepidermoide, seguido pelo carcinoma adenoide cístico. A presença de dor, paralisia facial, crescimento rápido, limites mal definidos e infiltração de pele são algumas características que levam à suspeita de neoplasia maligna.2
O primeiro exame de imagem no processo do diagnóstico de uma neoplasia de parótida é geralmente a ultrassonografia, mas este tipo de exame não é determinante para a indicação do tratamento cirúrgico. A tomografia computadorizada e/ou a ressonância nuclear magnética não são essenciais, mas podem ser indicadas em casos selecionados para planejar o tratamento adequado.2 A punção aspirativa por agulha fina (PAAF), guiada ou não por ecografia, pode ser utilizada como diagnóstico complementar, especialmente na suspeita de uma manifestação não característica de adenoma pleomórfico. O objetivo da punção é diferenciar entre neoplasia benigna e maligna, visto que a citologia geralmente não determina o diagnóstico histológico definitivo.1-3 A biópsia incisional está contraindicada, pois frequentemente é a causa de implante neoplásico e consequentemente, de recidivas em adenomas pleomórficos e neoplasias malignas. Sabe-se que múltiplas recidivas de adenomas pleomórficos aumentam a possibilidade de transformação maligna do tumor (carcinoma, adenoma pleomórfico), e é comum pacientes com estes tumores apresentarem, na história pregressa, a realização de uma biópsia incisional ou tratamentos cirúrgicos inadequados.1
A glândula parótida apresenta um lobo superficial, lateral ao nervo facial, que corresponde a 4/5 do parênquima glandular, e um lobo profundo menor. A parotidectomia superficial com preservação do nervo facial é a cirurgia mais indicada, pois 90% dos tumores estão situados no lobo superficial glandular e não comprometem, desta forma, o nervo facial.2 Embora os tumores acometam mais o lobo superficial, o termo parotidectomia subtotal parece ser mais adequado que parotidectomia superficial.
A relação do nervo facial com a glândula é responsável pela maioria das dificuldades e complicações das abordagens cirúrgicas. A decisão por parotidectomia com o sacrifício deliberado do tronco ou ramos do nervo facial, bem como a associação de esvaziamento cervical, ocorre em muitas situações no trans operatório em função do tipo histológico e da extensão do tumor. Portanto, é fundamental a contribuição do patologista no transoperatório com o exame de congelação. O tratamento dos tumores malignos da parótida pode ser complementado com radioterapia adjuvante e a quimioterapia é raramente indicada. O prognóstico é determinado conforme o tipo histológico e o estadiamento pré e pós-cirúrgico.2
O objetivo deste estudo foi revisar a experiência de 154 parotidectomias realizadas pelo mesmo cirurgião no período de 1990 a 2011, demonstrando um panorama entre exame clínico, exames complementares, tipos histológicos, manejo cirúrgico, complicações e evolução pós-operatória, considerando a prevalência dos tumores de parótida na população brasileira.
Método
Revisão da bibliografia atual e estudo retrospectivo de 154 pacientes com histórico de tumores de parótida, tratados cirurgicamente no período de 1990 a 2011 pelo mesmo cirurgião, realizado por meio de análise de banco de dados. Os pacientes foram selecionados considerando apenas aqueles que possuíam prontuários completos e cuja indicação cirúrgica não estivesse associada à doença inflamatória de parótida ou outra afecção clínica que não tumor.
Todas as análises histológicas do presente estudo foram realizadas pelo mesmo patologista do hospital de referência. Os dados foram computados em arquivo Excel e classificados como variáveis da análise que, por sua vez, foram classificadas em qualitativas, com código de escala numérica, e quantitativas. As variáveis qualitativas foram gênero (feminino ou masculino), sintomatologia da doença, exame físico inicial, exames pré-operatórios, técnica cirúrgica elegida, complicações pós-operatórias e diagnóstico histológico. As variáveis quantitativas foram idade (em anos), evolução da doença e seguimento (em meses). Quanto à sintomatologia inicial, os casos foram classificados em massa incidental, lesão incidental em exame de imagem, dor/ inflamação local e biópsia prévia. Cada uma das variáveis foi agrupada conforme uma escala numérica.
Quanto ao exame físico, os casos foram registrados conforme a impressão clínica inicial, que considerou localização (superficial ou profundo), tamanho (até 2 cm ou > 2 cm) e hipótese histológica conforme a palpação (não palpável, adenoma, benigno não adenoma, maligno). Em relação aos dados pré-operatórios, foi pesquisada a realização de tomografia computadorizada (TC), ressonância nuclear magnética (RNM) e ecografia, e foi avaliado o resultado quanto à definição de lesão sólida ou cística. A punção aspirativa por agulha fina (PAAF) foi avaliada para os grupos ausência de exame, resultado benigno e resultado maligno. Quanto à técnica, as cirurgias foram classificadas em parotidectomia total, subtotal e dermoparotidectomia; dividas em grupos representados por escala numérica de 0 a 2.
Foi diferenciada a presença de congelação transoperatória. Quando presente, os resultados foram segregados em dois grupos: benignos e malignos. Foram correlacionados a presença de PAAF e o diagnóstico histológico definitivo. Quanto à preservação cirúrgica do nervo facial, a amostra foi representada por dois grupos: um em que houve secção cirúrgica intencional, e o outro em que não foi necessário. Também foram analisadas as complicações pós-operatórias: paresia transitória, paralisia transitória, fístula salivar, síndrome de Frey e paralisia facial permanente. Os pacientes que apresentaram recidiva no período foram analisados quanto ao tipo histológico.
O banco de dados foi transferido para o programa IBM SPSS 20, onde foram realizadas as análises dos dados. O programa foi utilizado para calcular frequências, médias, medianas, desvios-padrão e definir a assimetria de distribuição das variáveis escalares. Para as variáveis nominais foram obtidas as frequências, e os cruzamentos foram avaliados quanto à significância através do teste χ2 de Pearson, sendo considerado significativo um p < 0,001.
Resultados
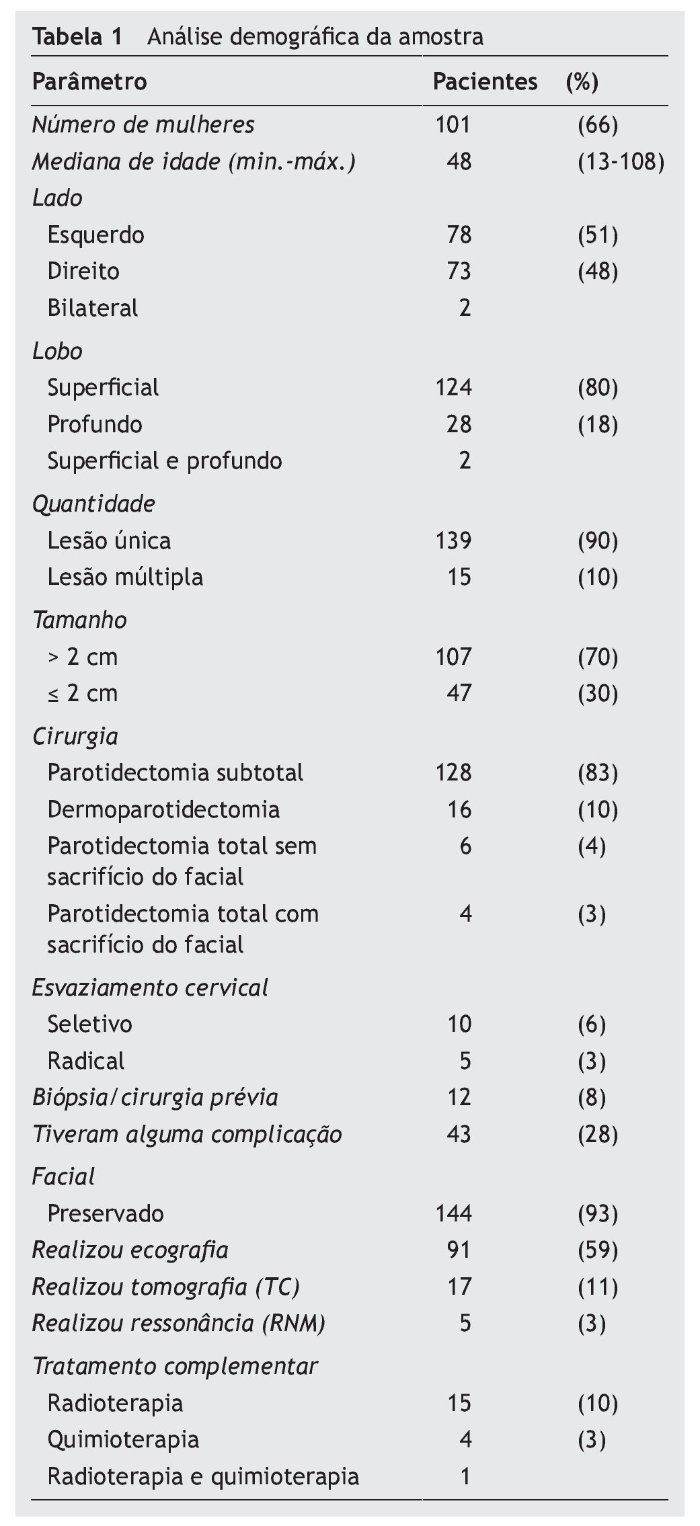
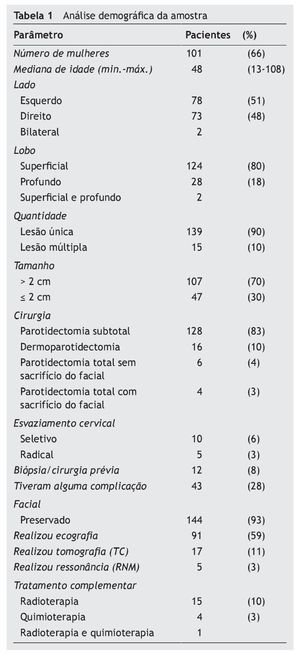
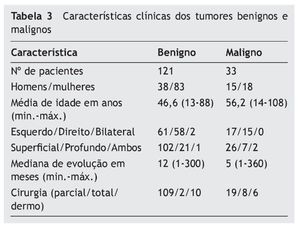
Um total de 159 cirurgias, em 154 pacientes, foram selecionadas entre 1990 e 2011 (tabela 1). Foram identificados 124 tumores benignos e 35 malignos (tabela 2). O adenoma pleomórfico (92 casos) foi o tumor benigno mais frequente e o carcinoma mucoepidermoide o tumor maligno mais encontrado (nove casos). Quanto à apresentação inicial, o principal achado foi o de massa tumoral em 94,9% de todos os casos relatados no estudo. Outras formas de apresentação foram lesão incidental em exames de imagem, dor ou inflamação local. A mediana de evolução clínica pré-diagnóstico para os tumores benignos foi de 12 meses, e para o tumores malignos foi de cinco meses. As características clínicas dos tumores benignos e malignos mais relevantes podem ser observadas na tabela 3.
A relação entre homens e mulheres para tumor benigno foi de 1:2, enquanto para tumores malignos foi de 1:1. A mediana de idade para a apresentação dos tumores benignos foi de 45 anos; para os tumores malignos foi de 59 anos. Em relação ao exame clínico, foi analisada a acurácia da palpação pré-operatória em determinar o lobo acometido e inferir o tipo histológico. A identificação da profundidade do tumor à palpação foi comparada com o diagnóstico transoperatório e apresentou uma sensibilidade de 95,2% e especificidade de 66,7% no diagnóstico de tumores do lobo superficial, enquanto 64,3% de sensibilidade e 96,8% de especificidade para aqueles do lobo profundo. Nos casos de palpação onde houve suspeita de acometimento superficial e profundo, a sensibilidade do exame foi 100%, e a especificidade 98,7%, comparado ao diagnóstico transoperatório.
Para avaliar a acurácia da suposição clínica do tipo histológico, foi definida como padrão-ouro a histologia entre as seguintes categorias: adenoma pleomórfico benigno e não adenoma pleomórfico e maligno. A palpação identificou casos de adenoma pleomórfico com uma sensibilidade de 92,1% e 76,9% de especificidade para descartar os demais tipos histológicos. Na identificação de outros tumores benignos que não adenoma pleomórfico foram demonstrados 75% de sensibilidade e 89,3% de especificidade na exclusão de outras causas. Quanto ao diagnóstico de malignidade, a palpação teve 57,6% de sensibilidade para identificar os casos e especificidade de 100%.
Seguindo o fluxo de diagnóstico, foram revisados os casos de indicação de PAAF. Quarenta e dois casos foram submetidos à PAAF, dos quais 66,7% apresentavam benignidade, contra 26,2% de malignidade e 7% de achados inconclusivos. Considerando como padrão-ouro o resultado da histopatologia pós-operatória dos tumores, a PAAF apresentou sensibilidade de 90,9% para identificar casos de malignidade e especificidade de 87,1%. Houve três laudos de PAAF inconclusivos, mas todos benignos à histologia.
Em relação aos exames de imagem, foram realizados 17 exames de tomografia computadorizada (TC) e cinco de ressonância nuclear magnética (RNM). A ecografia foi utilizada em 91 casos, apresentando alguma alteração em 98,9% destes casos. A alteração mais comum à ecografia foi a presença de lesão sólida (77 casos), seguida pela lesão cística (13 casos). As principais patologias sólidas foram: adenoma pleomórfico (47 achados sólidos, dois císticos e um sem particularidades), adenoma monomórfico (quatro achados sólidos em quatro exames), carcinoma de células escamosas (4/5), carcinoma mucoepidermoide (4/4), linfoma (4/4), carcinoma de células acinares (2/2), oncocitoma (2/2) e lipoma (2/2). As principais patologias císticas foram: tumor de Warthin (quatro achados císticos em quatro exames), cisto linfoepitelial (3/3) e cisto de ducto parotídeo (2/2).
A análise quanto à técnica cirúrgica mostrou uma frequência predominante de parotidectomias subtotais (83% dos casos), seguidas por dermoparotidectomias (10% dos casos), parotidectomias totais com preservação do facial (4%) e, por último, parotidectomia total sem preservação do facial (3% dos casos). Foram realizados 15 casos de esvaziamentos cervicais (dez seletivos e cinco radicais). Os radicais ocorreram em um caso de parotidectomia superficial, um de parotidectomia total com preservação do facial, um de parotidectomia total sem preservação do facial e em dois de dermoparotidectomia. Os esvaziamentos seletivos foram realizados em dois casos de parotidectomia superficial, dois de parotidectomia total com preservação do facial, dois de parotidectomia total sem preservação do facial e em quatro casos de dermoparotidectomia. A sensibilidade e a especificidade do exame de congelação transoperatória, tendo como padrão-ouro a histologia para identificar uma neoplasia maligna, foram de 66,7% e 99,1%, respectivamente.
Ao todo, cinco pacientes sofreram secção deliberada do nervo facial. Nenhum destes casos teve intervenção prévia, mas todos tiveram histologia maligna: carcinoma mucoepidermoide (dois casos), carcinoma de células escamosas (um caso), carcinoma indiferenciado (um caso) e fibro-histiocitoma maligno (um caso). Quanto às 16 dermoparotidectomias realizadas, grande parte está associada principalmente à intervenção prévia, sendo que 13 casos (81,2%) tinham história de biópsia ou cirurgia prévia. Os outros três casos foram de dermoparotidectomia em histologia maligna. Em relação às complicações, os principais achados foram: paralisia ou paresia transitória (21 casos), fístula salivar (seis casos), síndrome de Frey (cinco casos) e paralisia facial permanente (cinco casos).
Discussão
O conhecimento em tumores de parótida é uma ferramenta essencial ao cirurgião no momento do seu diagnóstico e conduta. A literatura científica traz algumas experiências de instituições neste assunto, na qual encontrou-se uma predominância de resultados que apontam para os tumores benignos como os mais frequentes. O presente estudo confirma a prevalência destes tumores benignos em 81,4% na população estudada, proporção próxima ao já demonstrado em outros estudos, nos quais é apontado o adenoma pleomórfico como consenso em diagnóstico mais frequente de tumores de parótida.1-3
Quanto à malignidade, carcinoma mucoepidermoide e metástases secundárias representaram, cada um, 5% dos casos estudados, e linfoma, 4,3%. Em 2002, Sungur encontrou uma proporção equivalente de tumores malignos, 17%, porém define o carcinoma adenoide cístico como principal tumor maligno deste grupo.2 Em 2008, estudos apresentaram uma predominância maior de carcinoma mucoepidermoide equivalente a 3% dos tumores malignos da amostra.3 Nesse caso, entendemos que tanto carcinoma mucoepidermoide quanto carcinoma adenoide cístico devem ser considerados em suspeita de malignidade do tumor.
A palpação de massa em topografia de parótidas foi a principal manifestação, ao exame físico, na população estudada (93,9% dos casos), concordando com a literatura.2 Houve também relatos isolados de lesão incidental em exame de imagem, dor local ou encaminhamento de outro especialista. A palpação se estabelece como um excelente parâmetro clínico para localização topográfica das lesões e classificação quanto à malignidade, significativamente comprovada na amostra pela alta sensibilidade para demonstrar nódulos em lobo superficial (95,3%) e alta especificidade para nódulos em lobo profundo. Além disso, apresentou uma sensibilidade de 92,3% para classificar nódulos em adenoma pleomórfico e especificidade de 100% para classificar nódulos compatíveis com malignidade. O tempo médio de evolução de tumores benignos foi aproximadamente três vezes maior do que os malignos. Esses dados concordam com a experiência clínica de que tumores malignos são mais agressivos e têm evolução rápida, enquanto que os benignos, por sua vez, têm um início insidioso e crescimento lento.
Considerando que o exame clínico aparece como um método adequado de diagnóstico de tumores benignos, entendese que a indicação de exames complementares ocorre predominantemente em casos em que há suspeita de malignidade, o que ocorreu em 27,3% dos casos. Em comparação aos resultados anatomopatológicos pós-cirúrgicos, a PAAF apresentou uma excelente sensibilidade e especificidade para diagnóstico de tumores malignos, principalmente quando associada a uma adequada avaliação de critérios clínicos associados à malignidade. Em 2004, Bova, Saylor e Coman demonstraram em sua amostra a PAAF com sensibilidade e especificidade significativa para tumores malignos,4 porém, outro estudo recente, realizado em 2013, demonstrou, por meio de análise retrospectiva, a PAAF como um método confiável na análise pré-operatória também para tumores benignos, com maior sensibilidade e especificidade neste diagnóstico do que exames de imagem. Neste mesmo estudo, a sensibilidade e a especificidade associadas à PAAF foi de 85,7% e 99,5%, respectivamente, semelhante ao resultado dos 154 pacientes desta amostra, 90,9% e 87,1%. É possível observar a mesma tendência na amostra estudada, na qual exames de imagem foram solicitados apenas nos casos em que houve importante suspeita de malignidade ou comprometimento de estruturas adjacentes, apresentando adequada sensibilidade.5
Portanto, observa-se que a amostra em questão segue uma conduta equivalente aos estudos recentes em relação à solicitação de exames complementares. Entre ressonância magnética e tomografia computadorizada, houve uma maior frequência da segunda, por ser um exame mais acessível em nosso meio, principalmente considerando o momento histórico estudado. Quanto à conduta cirúrgica nos tumores de parótida, seguindo uma tendência anteriormente demonstrada, tanto a parotidectomia subtotal quanto a parotidectomia total são procedimentos seguros em mãos experientes, sendo a sua principal complicação a paralisia transitória do nervo facial, que aparece com menor frequência em cirurgias mais conservadoras.6
Foi observada na amostra marcada prevalência de parotidectomia subtotal (83,9%), e em apenas 2,2% dos casos foi necessário esvaziamento de linfonodos. Isto é justificado por uma maior frequência já descrita de tumores benignos, como o adenoma pleomórfico. Casos em que foi indicada parotidectomia total tiveram o diagnóstico conclusivo histopatológico maligno em 75% das vezes. Para a decisão do procedimento cirúrgico mais adequado, a congelação transoperatória apresenta uma elevada sensibilidade (90,9%) e especificidade (100%) para identificar malignidade, concordando com a literatura, que aponta este exame como um bom método nesta escolha cirúrgica.6
A especificidade alta é desejada em um exame transoperatório, pois descarta com boa margem de confiança doença maligna, prevenindo intervenções radicais desnecessárias. Outro procedimento que vem sendo estudado no manejo de tumores benignos é a dermoparotidectomia, que, segundo a meta-análise de Alberggoti (2012), apresenta taxas de recorrência similar à parotidectomia superficial, porém, com menor incidência das principais complicações.7 No presente estudo, a escolha deste procedimento esteve associada principalmente aos casos de recidiva e, em 50% dos casos, a pacientes com história de biópsia prévia (realizada em outros serviços).
Uma das complicações mais temidas do pós-operatório de cirurgias de parótida é a paralisia facial, que chega a aparecer com uma frequência de 20%-40% na literatura, sendo que apenas 4% dos casos ocorrem de maneira definitiva.6-8
Este estudo demonstrou uma incidência de 15% de casos com paralisia facial pós-operatória e apenas 1,9% dos casos com apresentação de paralisia definitiva. Com isso, concluise que casos de paralisia permanente são raros, e estão associados a quadros malignos graves com comprometimento prévio de estruturas adjacentes.
Conclusões
Segundo o presente estudo, o nódulo único em região parotídea é a principal manifestação de neoplasia da glândula parótida, o adenoma pleomórfico é o tipo histológico de maior prevalência e a parotidectomia subtotal com preservação do nervo facial é o tratamento mais indicado para estes pacientes. A paralisia facial definitiva só é justificada em neoplasias malignas.
Conflitos de interesse
Os autores declaram não haver conflitos de interesse.
Recebido em 23 de março de 2014;
aceito em 6 de julho de 2014
DOI se refere ao artigo: http://dx.doi.org/10.1016/j.bjorl.2015.03.007
☆ Como citar este artigo: Maahs GS, Oppermann PO, Maahs LG, Machado Filho G, Ronchi AD. Parotid gland tumors: a retrospective study of 154 patients. Braz J Otorhinolaryngol. 2015;81:301-6.
☆☆ Instituição: Universidade Federal do Rio Grande do Sul (UFRS), Porto Alegre, RS, Brasil.
* Autor para correspondência.
E-mail:gerson.maahs@gmail.com (G.S. Maahs).