There is no consensus on a single classification system for the obstructive findings in drug‐induced sleep endoscopy. Previous classification systems have neglected to address the upper retropalatal obstruction, the segmental division of the lateral pharyngeal wall and the primary or secondary nature of laryngeal collapse.
ObjectiveTo propose, illustrate and evaluate a more comprehensive and yet simple classification for drug‐induced sleep endoscopy findings.
MethodsCross sectional study in a tertiary sleep surgery unit. A total of 30 patients with obstructive sleep apnea underwent drug‐induced sleep endoscopy according to a new classification system called LwPTL, and its findings were analyzed according to obstructive sleep apnea severity and body mass index. LwPTL incorporates the description of upper retropalatal collapse, distinguishes the lateral pharyngeal wall collapse into three levels and clarify when laryngeal collapses are primary or secondary.
Results93.3% of the patients presented lateral pharyngeal wall collapse, usually at the level of the velum (73.3%). 80% presented multilevel collapse. Regarding the upper retropalatal region, LwPTL identified 10% of the cases presenting lateral salpingopharyngeal obstruction and 6.6% with high palatal collapse. 3.3% presented epiglottic collapse. Patients presenting lower levels of collapse, either from the lateral wall and/or tongue and/or larynx, represented 30% of the cases and had significantly more severe obstructive sleep apnea, without significant differences in body mass indexes.
ConclusionLwPTL seems a simple and straightforward staging system for classifying drug‐induced sleep endoscopy, distinguishing the important upper retopalatal obstruction and the primary and secondary laryngeal collapses, providing more information for appropriate treatment selection.
Não há consenso sobre um sistema único de classificação para os achados obstrutivos da endoscopia do sono induzido por drogas. Os sistemas de classificação anteriores negligenciaram a abordagem da obstrução retropalatal alta, a divisão segmentar da parede lateral da faringe e a natureza primária ou secundária do colapso laríngeo.
ObjetivoPropor, ilustrar e avaliar uma classificação mais abrangente e simples para os achados da endoscopia do sono induzido por drogas.
MétodoEstudo transversal em uma unidade terciária de cirurgia do sono. Foram submetidos à endoscopia do sono induzido por drogas 30 pacientes com apneia obstrutiva do sono, de acordo com um novo sistema de classificação denominado LwPTL, e seus achados foram analisados de acordo com a gravidade da apneia obstrutiva do sono e índice de massa corpórea. O LwPTL incorpora a descrição do colapso retropalatal alto, distingue o colapso da parede faríngea lateral em três níveis e esclarece quando os colapsos laríngeos são primários ou secundários.
ResultadosApresentaram colapso da parede faríngea lateral 93,3% dos pacientes, geralmente no nível do palato mole (73,3%). Em 80% dos pacientes o colapso foi multinível. Em relação à região retropalatal alta, o LwPTL identificou 10% dos casos com obstrução salpingo‐faríngea lateral e 6,6% com colapso alto do palato. Em 3,3% ocorreu colapso epiglótico. Pacientes com colapso em regiões baixas, tanto da parede lateral e/ou língua como e/ou laringe, representaram 30% dos casos e apresentaram apneia obstrutiva do sono significativamente mais grave, sem diferenças significantes no índice de massa corpórea.
ConclusãoO LwPTL parece um sistema de estadiamento simples e direto para classificar os achados da endoscopia do sono induzido por drogas, distingue a importante obstrução retropalatal alta e os colapsos laríngeos primários e secundários, fornece mais informações para uma seleção adequada do tratamento.
A apneia obstrutiva do sono (AOS) é uma doença multifatorial. Múltiplos mecanismos fisiopatológicos contribuem para o colapso das vias aéreas, inclusive estreitamento anatômico das vias aéreas superiores, atividade deficiente dos músculos dilatadores das vias aéreas superiores, baixo limiar de despertar e instabilidade do controle ventilatório.1 A via aérea faríngea entra em colapso quando a pressão transfaríngea inspiratória excede a ação dos músculos dilatadores da faringe.2 O colapso das vias aéreas superiores pode ocorrer em quatro locais; palato mole, língua, paredes laterais da faringe e laringe.3
Considerando a ampla variedade de procedimentos cirúrgicos atualmente disponíveis para o tratamento do ronco crônico e da AOS, a avaliação do local ou locais de obstrução das vias aéreas superiores é importante para a seleção do procedimento adequado. Várias técnicas de avaliação foram desenvolvidas para examinar o padrão de obstrução das vias aéreas superiores de um indivíduo.4 A endoscopia do sono induzida por drogas (DISE, do inglês Drug-Induced Sleep Endoscopy) foi introduzida por Croft e Pringle em 1991.5 Atualmente, a DISE representa a ferramenta diagnóstica mais difundida para a avaliação endoscópica das vias aéreas superiores na presença de ronco e AOS.6 Todos os sistemas de classificação disponíveis da DISE baseiam‐se apenas em informações anatômicas 7 e, apesar disso, o European Position Meeting sobre a DISE não chegou a um consenso sobre um sistema de escore e classificação para os achados.6
Os sistemas de classificação anteriores negligenciaram a abordagem da obstrução retropalatal alta, a divisão segmentar da parede lateral da faringe e o padrão estrutural detalhado de colapso laríngeo primário ou secundário. A fim de abordar essas questões, pretendemos propor, ilustrar e avaliar uma classificação mais abrangente e ainda assim simples, para os resultados da DISE, a qual denominamos LwPTL.
MétodoDepois de adquirir experiência com a técnica DISE e nosso sistema de classificação proposto, coletamos dados sobre os últimos 30 pacientes consecutivos com AOS submetidos à DISE e à cirurgia de vias aéreas superiores no Mansoura University Hospital, uma unidade de cirurgia do sono terciária de referência no Egito.
Todos os pacientes foram submetidos à polissonografia de nível I no pré‐operatório (foi usada oximetria de pulso transcutânea para monitoramento da saturação de oxigênio e frequência cardíaca). A arquitetura do sono foi registrada com eletroencefalograma, eletro‐oculograma e eletromiograma submentoniano. Medimos o esforço torácico e abdominal, movimentos de membros e fluxo aéreo oronasal e usamos um sensor para o ronco. A gravidade da AOS foi expressa pelo índice de apneia e hipopneia (IAH). Apneias foram definidas como a cessação do fluxo de ar por pelo menos 10 segundos. As hipopneias foram definidas como períodos de redução superiores a 30% no fluxo aéreo oronasal por pelo menos 10 segundos, associados a uma redução > 4% na saturação de oxigênio. O IAH foi calculado como a soma do total de eventos (apneias e hipopneias) por hora de sono.
Todos os pacientes foram submetidos à DISE no pré‐operatório para avaliação dos níveis de obstrução. Aplicamos nosso novo sistema de estadiamento para os achados da DISE e correlacionamos os dados com a gravidade da AOS e com o índice de massa corporal (IMC).
Critérios de inclusãoIdade entre 18 a 50 anos;
Estudo do sono nível I disponível;
Pacientes com AOS e IAH > 5 com falha ou recusa de pressão positiva contínua nas vias aéreas (CPAP, do inglês Continuous Positive Airway Pressure).
Cirurgia do sono anterior;
Gravidez;
Anomalias craniomaxilofaciais óbvias/aparentes.
Para a nossa técnica de DISE, o paciente ficou em decúbito dorsal na mesa de cirurgia. Os pacientes foram submetidos à monitoração cardiorrespiratória básica (oximetria de pulso, pressão arterial e eletrocardiograma). A profundidade‐alvo da sedação é a transição da consciência para a inconsciência (perda de resposta ao estímulo verbal); em termos práticos, quando o paciente começa a roncar e a sufocar. Essa descrição para o nível desejado de sedação é porque não temos o monitoramento do índice bispectral em nosso departamento. A atropina foi usada em todos os pacientes 30 minutos antes da anestesia a uma dose de 0,6mg/kg, pois é uma droga anticolinérgica que diminui a salivação durante a avaliação. O sono foi induzido com propofol a uma dose de 1,5mg/kg em bolus e mantido com infusão controlada apenas manualmente. O propofol é um hipnótico de ação ultracurta que permite maior controle da profundidade da sedação durante a endoscopia do sono. Assim, a indução gradual foi usada para evitar a supersedação. Níveis mais profundos de sedação estão associados a diminuições progressivas no tônus do músculo dilatador das vias aéreas superiores e na ativação do reflexo neuromuscular, o que aumenta a colapsabilidade das vias aéreas. Para evitar a superestimação do colapso das vias aéreas, foram desconsiderados os colapsos que ocorreram enquanto a saturação de oxigênio era menor do que a saturação mínima na polissonografia.
Quando o paciente atingia um nível satisfatório de sedação, um endoscópio flexível, lubrificado com lidocaína a 2% gel, foi introduzido na cavidade nasal. A parede lateral da faringe, o palato mole, a base da língua e a laringe foram observados. Os locais geradores de ronco e/ou obstrução foram avaliados.
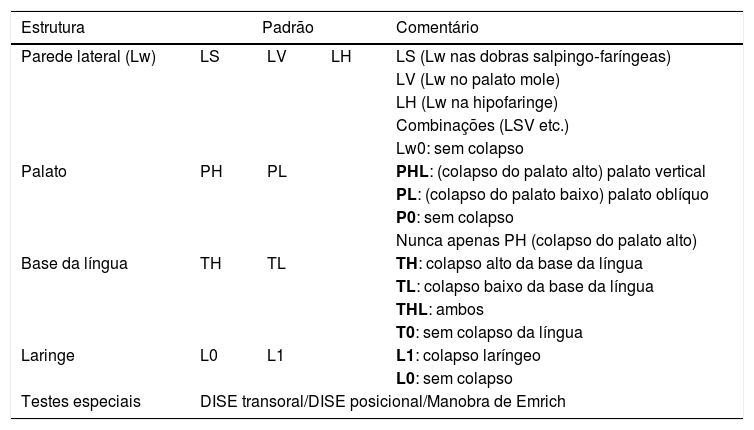
Sistema de estadiamento LwPTLNossa experiência com o exame DISE sugeriu que essa classificação poderia orientar o protocolo de tratamento. De acordo com dados obtidos pela DISE, classificamos o colapso das vias aéreas em quatro níveis: parede lateral da faringe (LW, Lateral Pharyngeal Wall), palato (P, Palate), língua (T, Tongue) e laringe (L, Larynx) (tabela 1). Em todos os níveis, obtivemos apenas informações qualitativas, ou seja, o colapso está presente ou ausente. Aqui o colapso significa obstrução visual total ou quase total.
A classificação LwPTL para DISE
| Estrutura | Padrão | Comentário | ||
|---|---|---|---|---|
| Parede lateral (Lw) | LS | LV | LH | LS (Lw nas dobras salpingo‐faríngeas) |
| LV (Lw no palato mole) | ||||
| LH (Lw na hipofaringe) | ||||
| Combinações (LSV etc.) | ||||
| Lw0: sem colapso | ||||
| Palato | PH | PL | PHL: (colapso do palato alto) palato vertical | |
| PL: (colapso do palato baixo) palato oblíquo | ||||
| P0: sem colapso | ||||
| Nunca apenas PH (colapso do palato alto) | ||||
| Base da língua | TH | TL | TH: colapso alto da base da língua | |
| TL: colapso baixo da base da língua | ||||
| THL: ambos | ||||
| T0: sem colapso da língua | ||||
| Laringe | L0 | L1 | L1: colapso laríngeo | |
| L0: sem colapso | ||||
| Testes especiais | DISE transoral/DISE posicional/Manobra de Emrich | |||
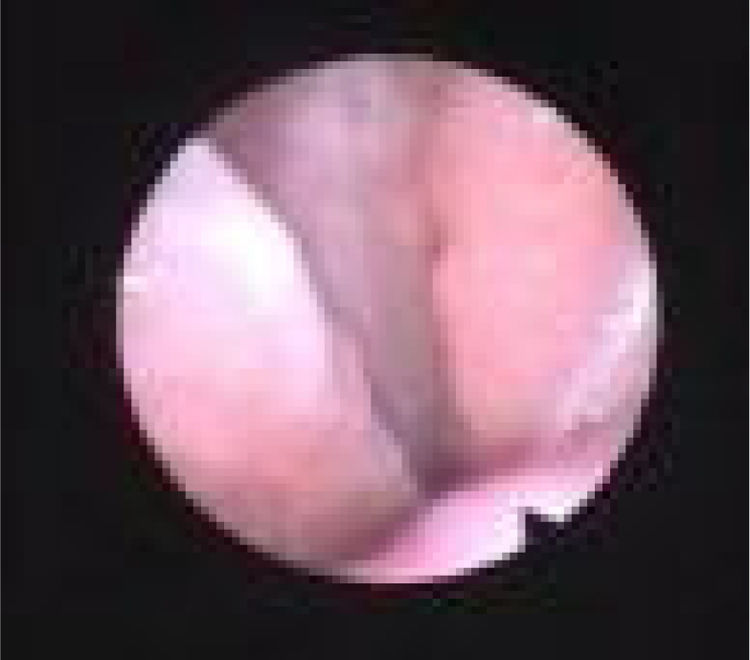
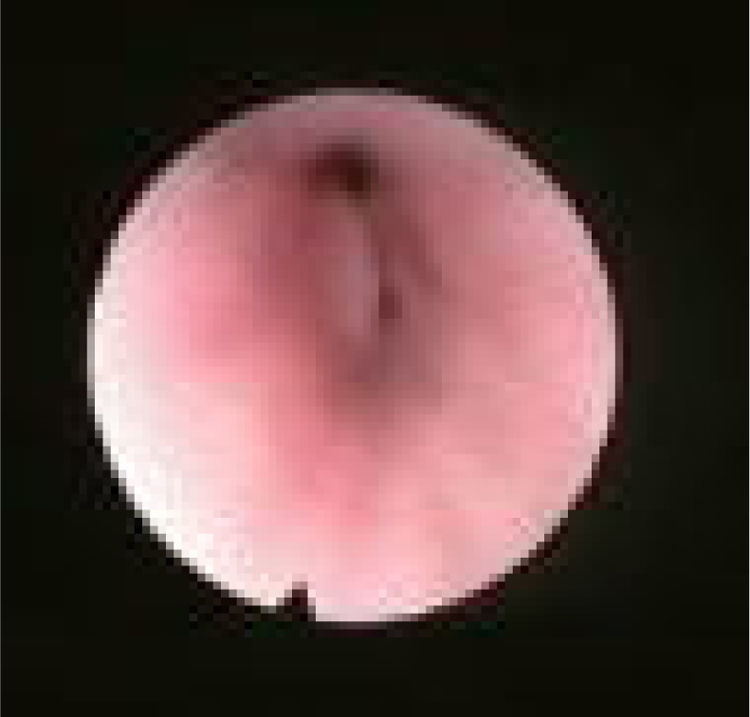
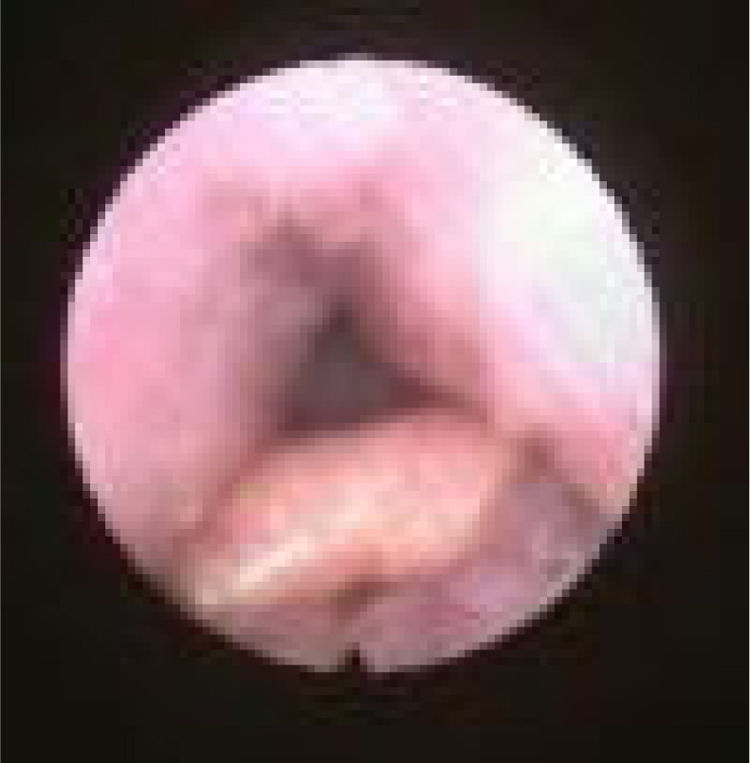
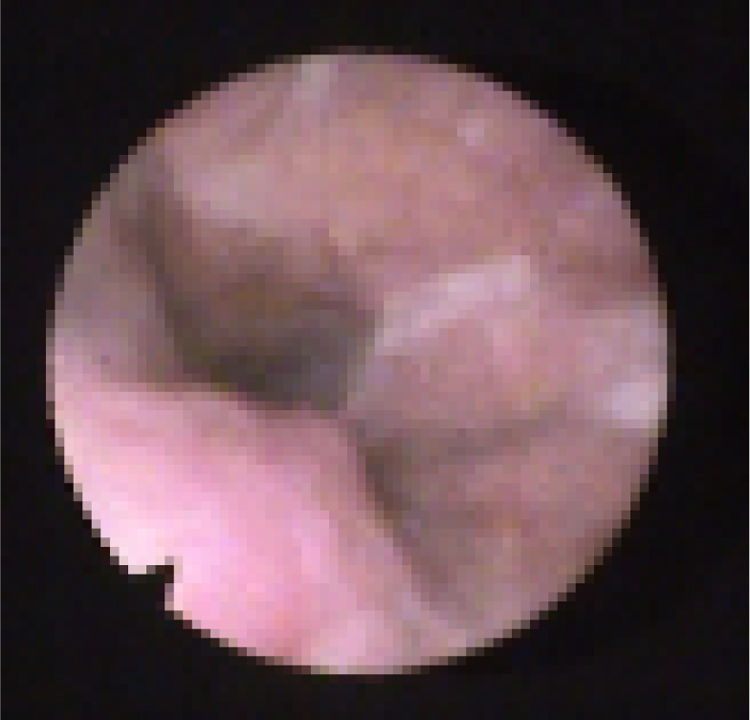
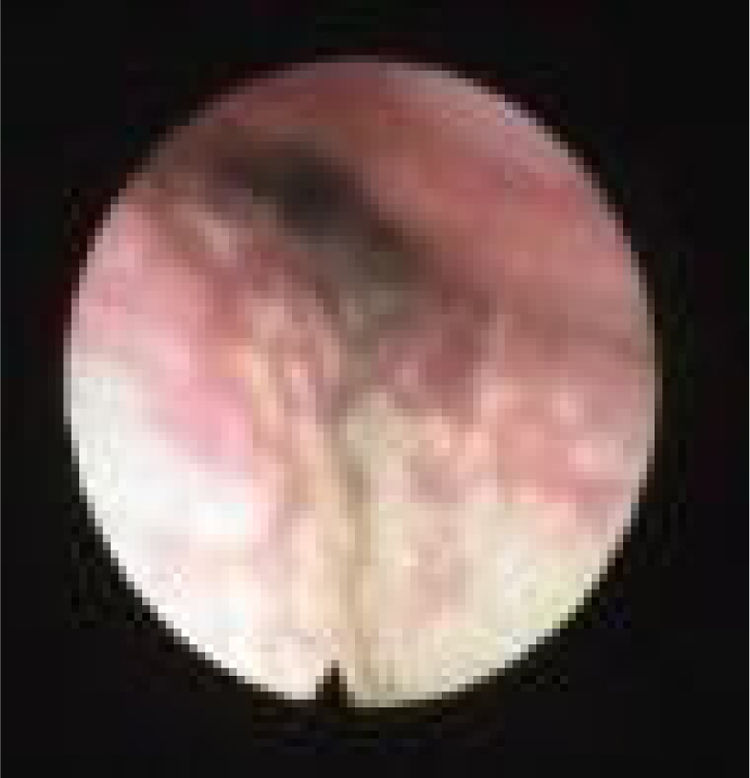
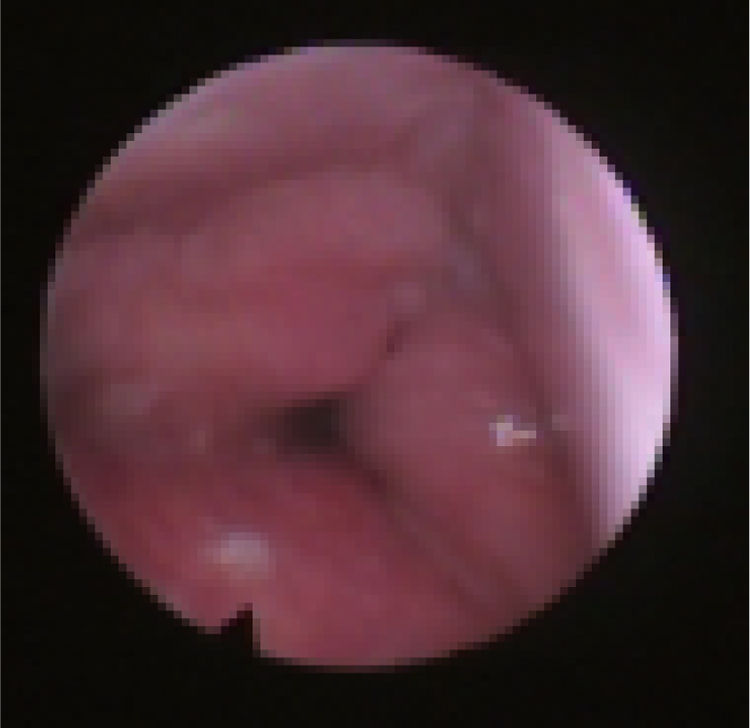
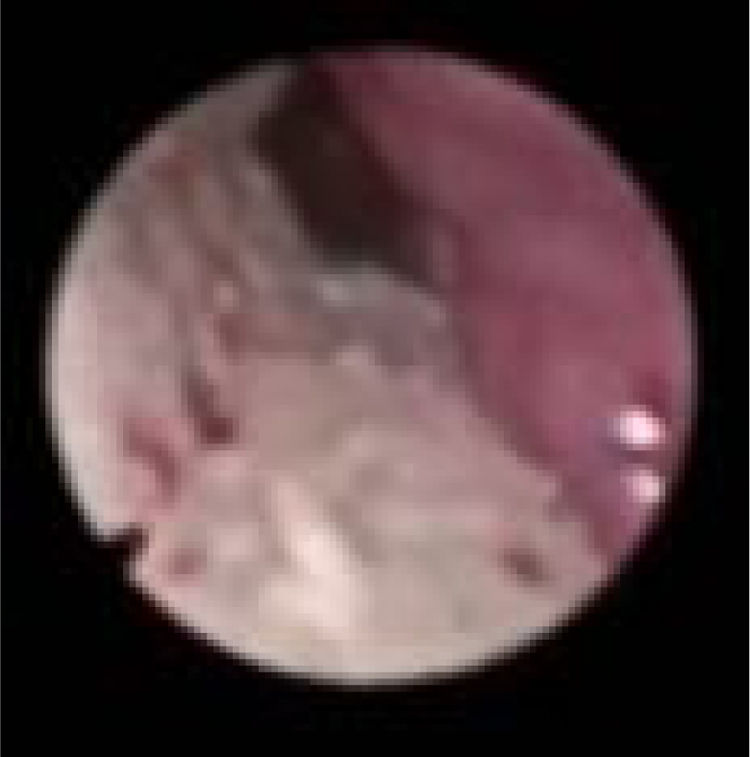
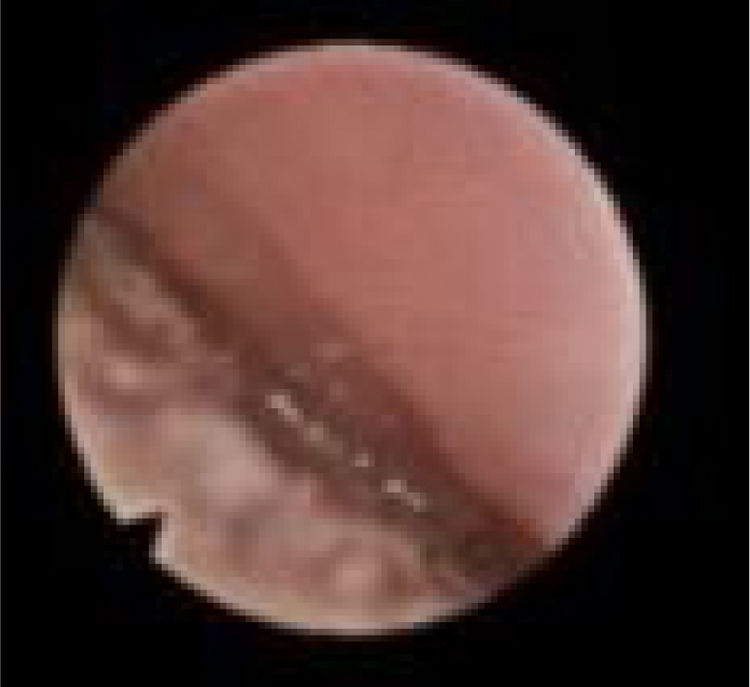
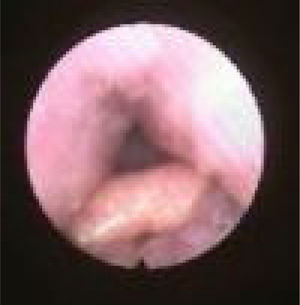
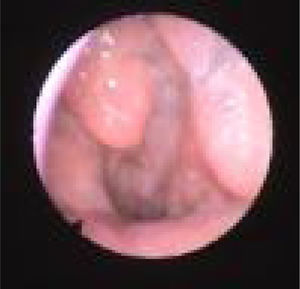
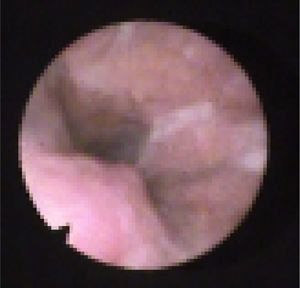
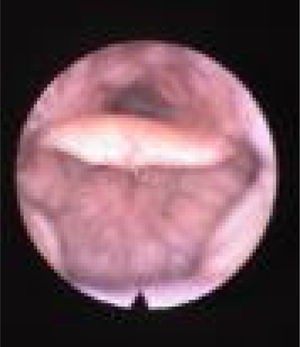
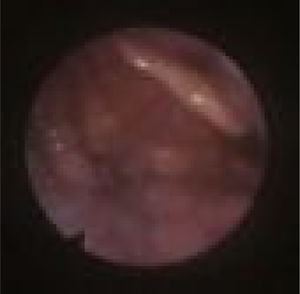
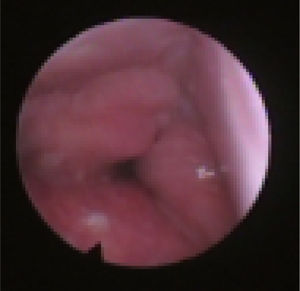
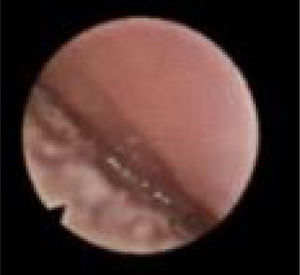
Subclassificamos o LW em colapso no nível das dobras salpingo‐faríngeas (LS) (fig. 1), do palato mole (LV) (fig. 2) e da hipofaringe (LH) (fig. 3). A combinação de dois ou três desses níveis pode ocorrer (LSV, LVH e LSVH). LS significa que o colapso ocorre no nível das dobras salpingo‐faríngeas enquanto o palato mole está patente. Embora esse padrão seja pouco frequente, parece importante identificá‐lo para evitar cirurgias palatinas desnecessárias, pois esse paciente pode simplesmente responder à redução da dobra. LV significa um colapso da parede lateral, no nível do segmento velar do palato mole, não causado por dobras hipertróficas; qualquer colapso no nível tonsilar também é classificado como LV. LH significa um colapso da parede lateral da faringe distal às tonsilas, causa por vezes um colapso epiglótico secundário, ao empurrar a epiglote de um lado para o outro.
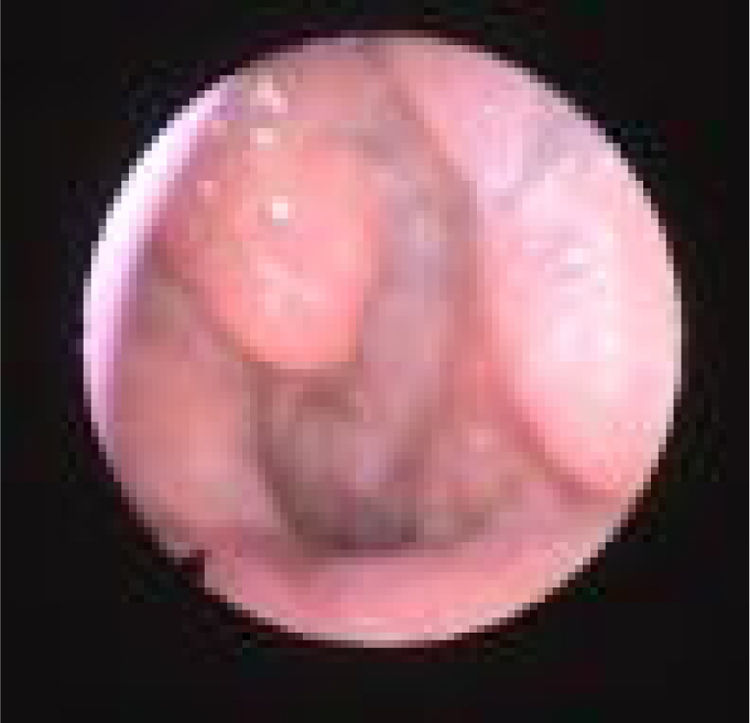
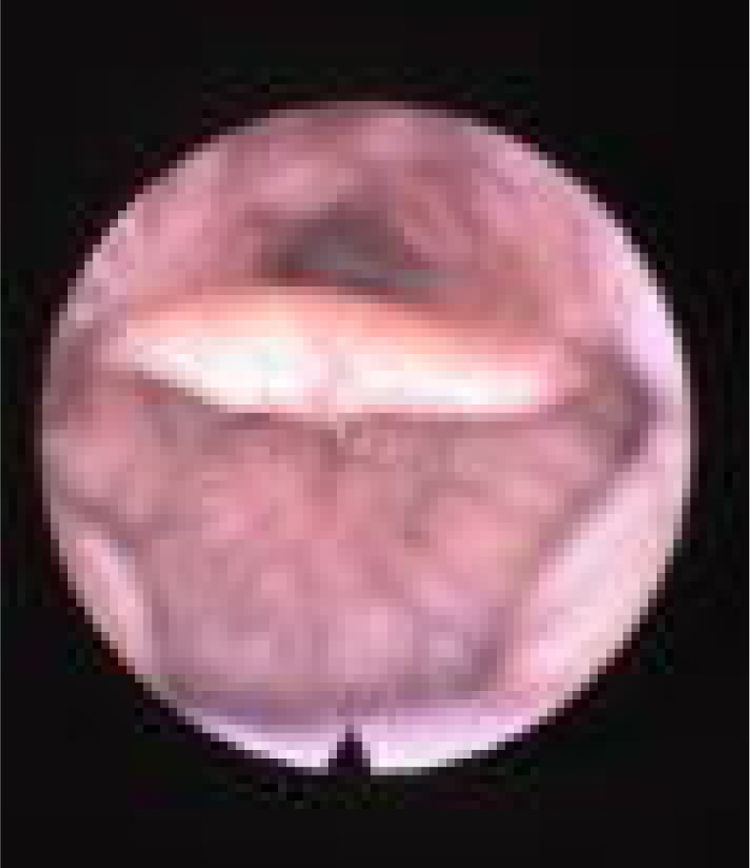
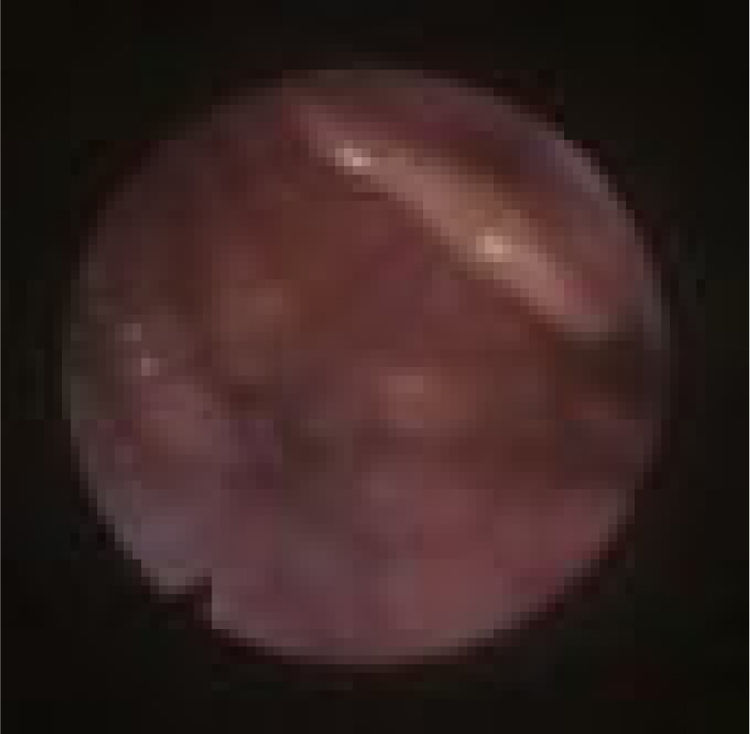
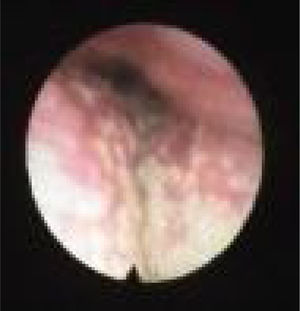
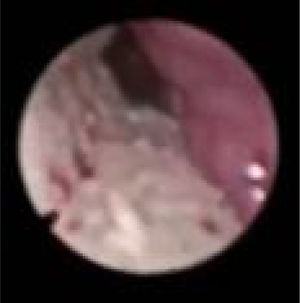
O colapso do palato refere‐se apenas ao colapso anteroposterior. Nós o classificamos de acordo com os critérios de Woodson8 em: colapso palatal alto (PHL) (fig. 4), significa colapso dos segmentos muscular e aponeurótico do palato mole (o colapso ocorre tanto no nível alto quanto no baixo e, portanto, o PH apenas não existe) e colapso palatal baixo (PL) (fig. 5), que significa colapso do segmento distal do palato mole. Embora de alguma forma seja uma descrição popular do colapso, entendemos que “colapso circular do palato” é um termo enganoso, porque chama a atenção para o palato, acreditamos que o principal componente fisiopatológico desse colapso é a parede lateral. Portanto, preferimos não usar o termo “colapso circular do palato” em nossa classificação; em vez disso, individualizamos as estruturas envolvidas nesse padrão de colapso (LvPl).
Colapso da base da língua (T)Classificamos o colapso da base da língua em colapso alto da base da língua (TH) (fig. 6), que significa colapso da língua orofaríngea (acima do nível da epiglote) e colapso baixo da base da língua (abaixo do nível da epiglote) (TL) (fig. 7), que significa o colapso da língua hipofaríngea, que causa colapso epiglótico secundário.
Colapso da laringe (L)Qualquer local de colapso da laringe não causado pelo colapso da base da língua baixa ou colapso hipofaríngeo da parede lateral é colocado na categoria laringe (L), inclusive colapso epiglótico (fig. 8), ariepiglótico ou aritenoide (fig. 9). Colapso laríngeo primário significa que a laringe entra em colapso por si própria, como a epiglote flácida, enquanto o colapso secundário significa que estruturas vizinhas como a base da língua e a parede lateral da hipofaringe empurram a entrada da laringe durante o colapso.
Testes especiaisTestes especiais foram feitos sempre que necessário; executamos a DISE posicional girando a cabeça do paciente para um lado. Além disso, a DISE transoral foi feita para avaliar a interação da língua com o palato (às vezes o palato é empurrado pela língua oral e uma correção pode ser necessária) (figs. 10 e 11). Durante a DISE transoral, o endoscópio é empurrado suavemente entre os incisivos superiores e inferiores, sem necessidade de o paciente abrir a boca, evita‐se o efeito da respiração oral nas estruturas das vias aéreas superiores. Além disso, o avançamento da mandíbula é feito durante a DISE para detectar o possível benefício de um dispositivo de avanço mandibular.
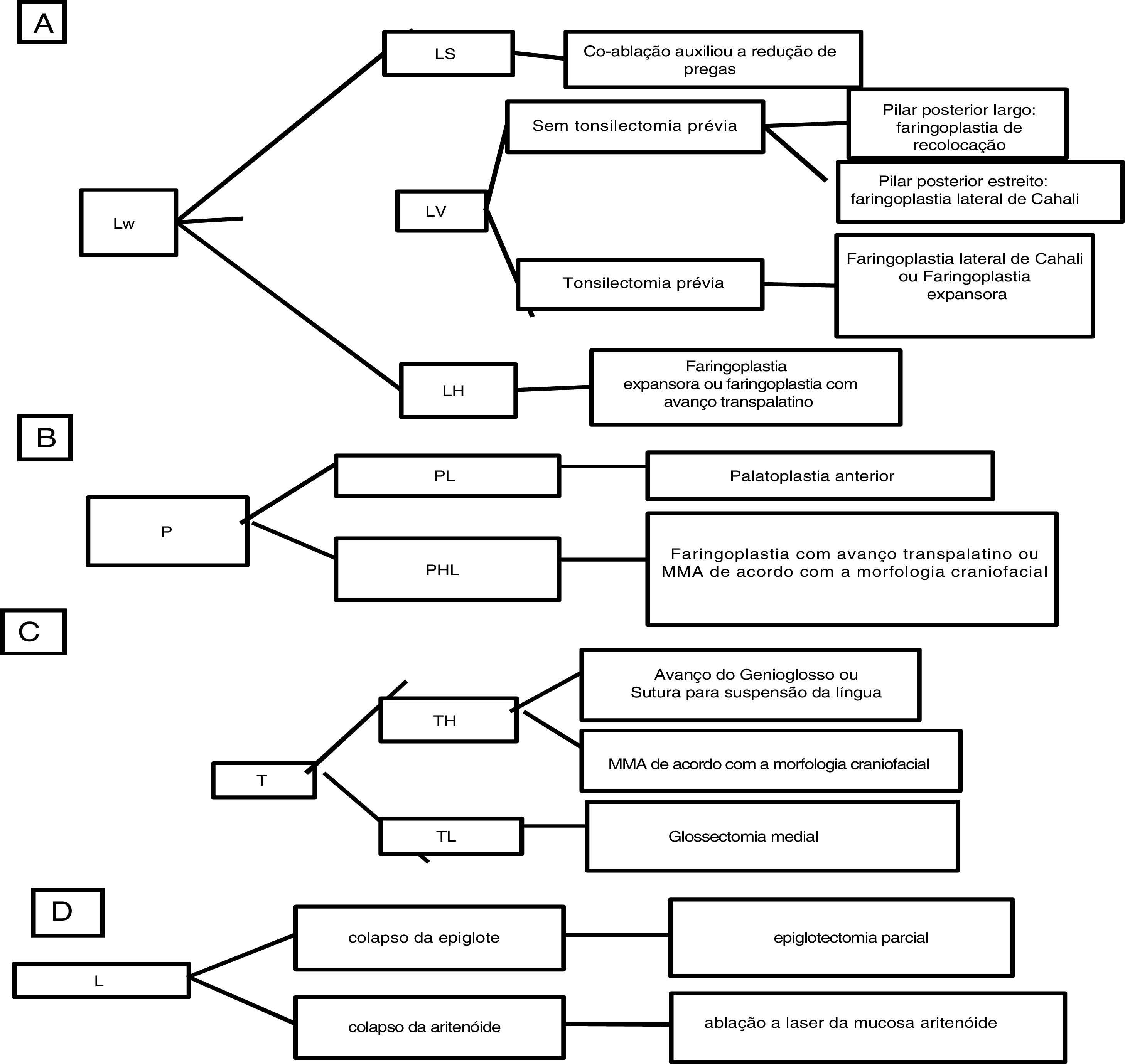
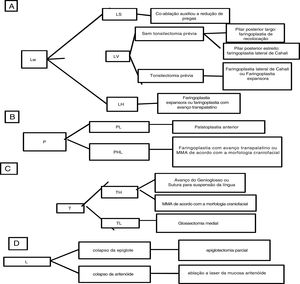
De acordo com o sistema de estadiamento resumido na tabela 1, o primeiro autor sugere essa classificação para orientar a seleção do procedimento cirúrgico de acordo com o esquema da figura 12.
Breve apresentação esquemática da abordagem cirúrgica usada de acordo com o sistema de classificação: (A) para Lw, colapso da parede lateral da faringe e subdivisões; (B) para P, colapso palatal e subdivisões; (C) para T, colapso da língua e subdivisões; (D) para L, colapso laríngeo.
A justificativa para o uso da faringoplastia com avanço transpalatino no tratamento do colapso da parede lateral da faringe na hipofaringe é beneficiar‐se da tração anterior do palato mole para aumentar a tensão nas paredes laterais da faringe mais distalmente.
Análise estatísticaOs dados foram analisados com o programa estatístico SPSS (Statistical Package for the Social Sciences) versão 15. Os dados quantitativos com distribuição normal foram apresentados como média ± desvio‐padrão. A comparação de dados contínuos, como o IAH e o IMC, em relação a cada nível de colapso presente ou ausente, foi feita com o teste t de Student e o teste de Mann‐Whitney; o valor de p < 0,05 foi considerado estatisticamente significativo.
ResultadosApós análise dos dados obtidos na DISE, encontramos os seguintes resultados nos 30 pacientes com mediana do IAH de 31,72 ± 20,39 eventos/h e IMC médio de 32,97 ± 2,77kg/m2.
Apenas 11 pacientes (36,6%) apresentaram colapso em apenas um nível; os outros 19 (63,3%) apresentaram colapso multinível. A presença do padrão multinível, comparado àqueles com colapso de um nível só, implicou em aumento significante do IAH (p = 0,003), sem diferenças significativas no IMC (p = 0,50) (tabela 2).
Análise estatística da diferença no índice de apneia‐hipopneia (IAH) e índice de massa corpórea (IMC) entre pacientes com colapso multinível e pacientes com um nível único de colapso
| Níveis | IAH (eventos/h) | IMC (kg/m2) |
|---|---|---|
| Multinível (n = 19) | 37,9 ± 21,4 | 33,2 ± 3,5 |
| Nível único (n = 11) | 16,6 ± 5,1 | 34,3 ± 5,4 |
| p‐valor | 0,003 | 0,50 |
O colapso da parede lateral (LW) esteve presente em 28 pacientes (93,3%) e esse resultado embasa nosso conceito a respeito da importância do colapso da parede lateral em pacientes com AOS. A classificação segmentar do colapso da parede lateral mostrou que, dos 28 pacientes, encontramos três com LS, 22 com LV e três com LH. A presença do padrão LH, comparado àqueles sem esse padrão de colapso, implicou em aumento significante do IAH (p < 0,0001) e do IMC (p < 0,002) (tabela 3).
Análise estatística da diferença no índice de apneia‐hipopneia (IAH) e índice de massa corpórea (IMC) entre pacientes com LH (colapso da parede lateral da hipofaringe) e sem LH
| Colapso da LH | IAH (eventos/h) | IMC (kg/m2) |
|---|---|---|
| Negativo (n = 27) | 26,74 ± 14,88 | 32,48 ± 2,46 |
| Positivo (n = 3) | 72,00 ± 19,70 | 37,33 ± 1,15 |
| p‐valor | < 0,0001 | 0,002 |
De acordo com a classificação de Woodson,8 o colapso do palato baixo (PL) foi encontrado em 18 pacientes (60%), enquanto o colapso do palato alto (PHL) foi encontrado em apenas dois (6,6%). O colapso circular no nível do palato mole, que significa LvPl, foi encontrado em 10 pacientes (33,3%). A presença do padrão PHL, comparado àqueles sem esse padrão de colapso, implicou em aumento significante do IAH (p = 0,011) (tabela 4). A presença de colapso circular no palato, em comparação àqueles sem colapso circular, não implicou diferença significante no IAH ou no IMC (tabela 5).
Análise estatística da diferença no índice de apneia‐hipopneia (IAH) e índice de massa corpórea (IMC) entre pacientes com PHL (colapso do palato alto) e sem PHL
| PHL | IAH (eventos/h) | IMC (kg/m2) |
|---|---|---|
| Negativo (n = 28) | 28,82 ± 18,81 | 32,75 ± 2,74 |
| Positivo (n = 2) | 65,50 ± 0,71 | 36,00 ± 0,00 |
| p‐valor | 0,011 | 0,111 |
Análise estatística da diferença no índice de apneia‐hipopneia (IAH) e índice de massa corpórea (IMC) entre pacientes com colapso circular e sem colapso circular
| Colapso circular (PL+LV) | IAH (eventos/h) | IMC (kg/m2) |
|---|---|---|
| Negativo (n = 20) | 31,25 ± 22,2 | 34,5 ± 4,22 |
| Positivo (n = 10) | 32,7 ±15,05 | 32,7 ± 3,06 |
| p‐valor | 0,63 | 0,24 |
O colapso baixo da base da língua (TL) foi encontrado em quatro pacientes (13,3%) e colapso alto da base da língua (TH) em dois (6,6%). O colapso laríngeo foi encontrado em apenas um paciente (3,3%), que apresentou colapso epiglótico primário. Os pacientes que apresentaram níveis mais baixos de colapso, tanto da parede lateral e/ou língua quanto e/ou laringe, representaram 30% dos casos, com AOS significativamente mais grave (p = 0,0008) e sem diferenças significativas no IMC (tabela 6).
Análise estatística da diferença no índice de apneia‐hipopneia (IAH) e índice de massa corpórea (IMC) entre pacientes com colapso hipofaríngeo (LH, parede lateral da hipofaringe; TH, base alta da língua; TL, base baixa da língua; L, laringe) e pacientes sem colapso da hipofaringe
| Níveis baixos (LH, TH, TL, L) | IAH (eventos/h) | IMC (kg/m2) |
|---|---|---|
| Negativo (n = 21) | 23,33 ± 12,09 | 33,09 ± 4,36 |
| Positivo (n = 9) | 51,33 ± 21,4 | 35,77 ± 1,75 |
| p‐valor | 0,0008 | 0,087 |
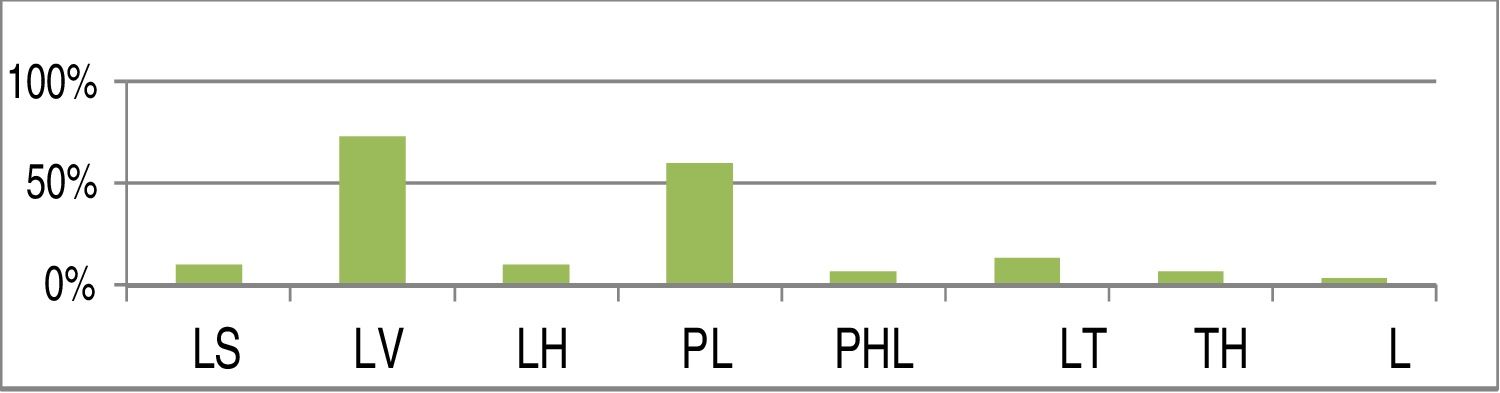
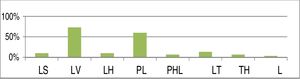
A figura 13 resume a frequência dos padrões de colapso em nossa série, com o uso da classificação LwPTL para DISE.
Distribuição percentual de cada nível de colapso com o uso da classificação LwPTL para DISE (LS, colapso da parede lateral ao nível da prega salpingo‐faríngea; LV, colapso da parede lateral no nível do véu palatino (palato mole); LH, colapso da parede lateral da hipofaringe; PL, colapso do palato baixo; PHL, colapso do palato alto e baixo; TL, colapso da base baixa da língua; TH, colapso da base alta da língua; L, colapso laríngeo primário).
Atualmente, não existe um sistema de classificação universalmente aceito para os dados obtidos da DISE. Alguns sistemas de classificação preferem usar níveis anatômicos, enquanto outros preferem estruturas anatômicas. Foram identificados até agora 14 sistemas de classificação e três modificações para as estruturas que entram em colapso na DISE.6,7 Croft e Pringle propuseram o primeiro conceito de um sistema de classificação de DISE que consiste em três categorias.5 O sistema de classificação proposto foi de fácil compreensão. No entanto, era incompleto para uma análise detalhada e para o relato dos achados da doença. A partir dessa classificação, surgiram muitas outras, com diversas modificações.9–16
A classificação VOTE foi a primeira a analisar os dados obtidos da DISE, englobou o grau e a configuração da obstrução relacionada às quatro estruturas (palato mole, orofaringe, língua e epiglote).12 No entanto, Kerizian et al. mencionaram que a limitação da classificação VOTE era a sua excessiva simplificação, que negligenciava as interações entre as estruturas das vias aéreas superiores.4
O tratamento apropriado da parede lateral ainda é uma das limitações da cirurgia do sono. A melhoria dos desfechos pode resultar de uma avaliação mais precisa. Em nossa visão, é uma simplificação excessiva descrever toda a parede lateral da faringe como um nível único de colapso. O colapso lateral da parede deve ser extensivamente avaliado, classificado em segmentos e manejado de forma adequada, porque ela não entra em colapso como uma unidade única.17
Recentemente, usamos a DISE transoral para observar a interação palato‐lingual e verificar se a língua oral empurra ou não o palato mole. Observamos que há contato palato‐lingual em quase todos os pacientes. No entanto, esse contato simples não parece afetar a colapsabilidade do palato mole. Em apenas um caso dos 30 pacientes encontramos uma interação palato‐lingual positiva, ou seja, tivemos a impressão de que esse palato era empurrado pela língua; na verdade, isso não alterou a seleção do nosso procedimento porque ainda não consideramos essa interação em nossos protocolos de tratamento. Futuros seguimentos de casos que apresentarem essa característica serão importantes para estabelecer se o manejo da base da língua é necessário ou não.
A gravidade do colapso das vias aéreas superiores em pacientes com apneia do sono pode diminuir significativamente quando a cabeça é girada lateralmente. No entanto, não há diferença significativa entre a rotação da cabeça para a direita ou para a esquerda.18 Acrescentar essa manobra posicional à DISE pode fornecer informações importantes sobre o local de obstrução primário.
Em nossa classificação, intencionalmente não quantificamos o grau de obstrução porque não há dados que mostrem qualquer significado fisiológico para colapsos visuais parciais; além disso, geralmente uma obstrução parcial não produz uma diminuição reconhecível no fluxo.19 Além disso, essa simplificação poderia melhorar a concordância interexaminador.
Woodson (2015) descreveu três padrões para a morfologia palatina: o palato oblíquo, no qual o estreitamento está no palato mole, o palato intermediário, no qual o estreitamento está no palato mole e no genu, e o palato vertical, no qual o estreitamento está no palato mole, genu e palato duro. Esses padrões foram a justificativa para selecionar pacientes para o procedimento de avanço transpalatino.8 Nosso sistema de classificação incorpora esse raciocínio, no qual o PHL indica morfologia palatina vertical e o PL, uma morfologia oblíqua.
A classificação do colapso alto ou baixo da base da língua orientaria a seleção do procedimento, respectivamente, em direção à cirurgia da estrutura óssea ou redução da base da língua. Para evitar a superestimação ao nível do colapso laríngeo, a epiglote empurrada de maneira secundária pela parte baixa da base da língua ou pela parede hipofaríngea lateral é descrita junto com a estrutura que a empurra.
O documento do European Position Meeting afirmava: “A hipofaringe tem seu limite superior no nível do osso hioide, onde é contígua à orofaringe, as principais sublocalizações da hipofaringe são os seios piriformes, a região pós‐cricoide e a parede faríngea. Portanto, essa região não está envolvida no colapso”.20 Respeitamos a afirmação, mas também achamos que todos devem reconhecer o quão improvável é a identificação do osso hioide durante a DISE e, portanto, ainda observamos a parede lateral da hipofaringe nos termos da endoscopia do sono e a classificamos como a parte mais distal da parede faríngea lateral. É importante individualizar os colapsos nesse nível específico, a fim de adaptar um tratamento cirúrgico adequado para essa região. Em nossa amostra, colapsos gerados a partir de estruturas localizadas na hipofaringe foram associados a um IAH significativamente maior, mas não ao IMC, em comparação àqueles sem obstrução hipofaríngea.
Limitação do estudoO pequeno número de pacientes em nosso estudo é uma limitação para uma análise estatística mais substancial. Outra limitação é que não apresentamos o impacto desse sistema de estadiamento nos desfechos do procedimento cirúrgico selecionado, que ainda está sob investigação e abre espaço para futuros estudos.
ConclusãoO LwPTL parece ser um sistema de estadiamento simples e direto para classificar a DISE, é o primeiro a avaliar de maneira segmentar o colapso lateral da parede faríngea, distinguir a importante obstrução retropalatal alta e padronizar o colapso laríngeo primário e secundário. A aplicação desse sistema simplificado de estadiamento detalhado pode ajudar no planejamento cirúrgico preciso.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
Como citar este artigo: Elsobki A, Cahali M, Kahwagi M. LwPTL: a novel classification for upper airway collapse in sleep endoscopies. Braz J Otorhinolaryngol. 2019;85:379–87.